早期间断夹闭引流管对膝骨关节炎患者TKA术后出血量及肢体肿胀的影响
朱孔瑞
临沂市人民医院骨科,山东临沂 276000
全膝关节置换术(total knee replacement,TKA)是目前临床公认的失血量较大手术之一。TKA需要很大的截骨量和软组织剥离面积才能够使膝关节得到充分的松解,尽管通过术中使用止血带、术后控制血压能够降低出血量,但是患者的总失血量仍然较多,这也是临床一直以来关注的重点问题[1]。根据大量的临床研究报道,TKA术失血量与手术方式、手术时间、引流放置及夹闭时间、止血药物等均有关,其中关于夹闭引流管的报道最多[2-4]。越来越多的研究初步证明了夹闭引流管能够减少术后引流,但是对夹闭时间和失血量的关系以及对肢体造成的影响方面的研究仍然存在很大不足[5]。本次研究在排除手术时间、止血药等其他因素的影响下,选取2018年6月—2021年10月在临沂市人民医院60例行TKA术治疗的膝骨关节炎患者,对夹闭引流管的时间对TKA术后出血量及肢体肿胀的影响开展了临床对照研究,现报道如下。
1 资料与方法
1.1 一般资料
选择在本院接受TKA手术治疗的膝骨关节炎患者作为研究对象,使用PEMS3.1软件根据术后引流方式的不同将患者分成研究组和对照组,每组30例。研究组男19例,女11例;年龄59~77岁,平均(68.23±5.31)岁。对照组男18例、女12例;年龄58~76岁,平均(67.49±5.65)岁。两组患者均对本研究知情并签署同意书,在获得医学伦理委员会批准后进行研究。两组患者的一般资料差异无统计学意义(P>0.05),具有可比性,见表1。
1.2 纳入与排除标准
根据中华医学会风湿病学分会制定的膝关节骨性关节炎诊断治疗指南作为本次研究的诊断纳入标准[6];排除合并严重高血压糖尿病者、凝血机制障碍者、长期使用抗凝药物、长期使用类固醇药物、应用肿瘤型假体患者。
1.3 方法
术前准备:两组患者术前准备相同,常规检查心肺功能、肝肾功能、凝血功能,明确无手术禁忌证。术前1周所有患者停止使用对凝血功能有影响的药物。医护人员测量患者患肢髌上10 cm和髌下10 cm的周径。为患者拍摄双下肢全长负重位和患侧膝关节正侧位、髌骨轴位的X线片,明确假体型号。术前2 h常规预防性使用抗生素。
手术方式:两组患者手术方式相同。为患者行连续硬膜外麻醉或全身麻醉。术中使用充气止血带进行止血,时间低于2 h。于患侧膝盖前方正中及内侧髌旁入路,松解软组织后视情况选择是否松解后关节囊与外支持带。通过髓内定位进行股骨截骨,髓外定位进行胫骨截骨。选择合适的假体后安装,修整髌骨并缝合关节囊后将在关节腔内留置引流管,外接引流瓶,将切口关闭。常规加压包扎后完成手术。
术后处理:术后患者需控制血压水平在收缩压120~130 mmHg内,血糖水平8~10 mmol/L。照组患者术后6 h内持续负压引流;观察组患者术后6 h内,每隔2 h开放10 min引流管。所有患者术后均接受6 h冰敷及加压包扎。术后3 d内均使用抗生素预防感染,术后12 h使用费分子肝素钠预防血栓治疗9 d。
1.4 观察指标
①记录患者术前的血红蛋白水平(hemoglobin,Hb)及红细胞压积(hematokrit,Hct);术后20 h的Hb及Hct。
从而计算患者的总失血量和输血量,总失血量计算方式=红细胞丢失量/Hct平均值×1 000;Hct平均值=0.5×(Hct术前+Hct术后)。
②采用疼痛视觉模拟评分(Visual Analogue Score,VAS)评价患者术后6 h、24 h的疼痛程度,VAS评分共计10分,分数越高代表疼痛程度越严重。采用膝关节HSS评分评价患者术后6周的膝关节功能,满分100分,分数越高代表肢体功能恢复越好。
③记录患者术后1周、2周的髌上10 cm及髌下10 cm周径,计算患者肢体肿胀、皮下瘀斑以及血栓栓塞发生的例数。
1.5 统计方法
研究中所有的数据均采用SPSS 23.0统计学软件进行分析,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
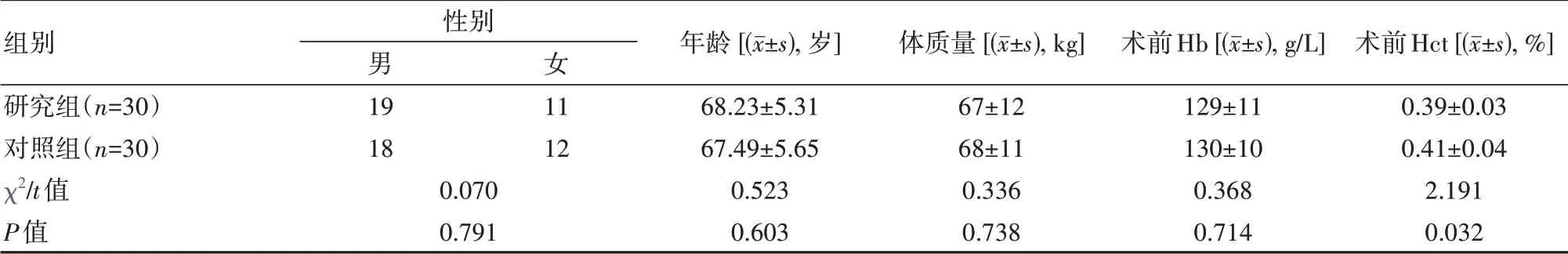
表1 两组患者一般资料对比
2 结果
2.1 两组手术总失血量和输血量对比
观察组患者的总失血量和输血量均低于对照组患者,差异有统计学意义(P<0.05),见表2。
表2 两组患者手术总失血量和输血量对比[(±s),mL]

表2 两组患者手术总失血量和输血量对比[(±s),mL]
组别观察组(n=30)对照组(n=30)t值P值总失血量1 012±125 1 425±238 8.414<0.001输血量230±100 310±150 2.430<0.001
2.2 两组VAS评分和HSS评分对比
观察组患者的6 h、24 hVAS评分低于对照组,差异有统计学意义(P<0.05);观察组术后6周的HSS评分略高于对照组,差异无统计学意义(P>0.05)。见表3。
表3 两组患者VAS评分和HSS评分对比[(±s),分]
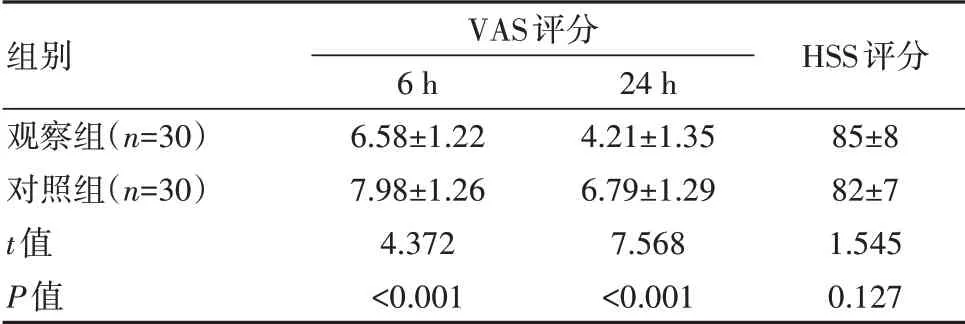
表3 两组患者VAS评分和HSS评分对比[(±s),分]
组别观察组(n=30)对照组(n=30)t值P值VAS评分6 h 6.58±1.22 7.98±1.26 4.372<0.001 24 h 4.21±1.35 6.79±1.29 7.568<0.001 HSS评分85±8 82±7 1.545 0.127
2.3 两组并发症发生率对比
观察组患者的肢体肿胀、皮下瘀斑发生人数明显少于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组患者并发症发生率对比[n(%)]
3 讨论
造成TKA失血的原因主要有以下几方面:大量的截骨、大面积的手术创面和软组织松解、髓腔内定位造成的髓内大量出血以及较多的滑膜清理[7]。也正因如此,TKA术让传统的结扎、电凝等止血方式失去了效果,加之膝关节的生理解剖结构,使得即便进行加压包扎也仍然只能对关节周围的部分组织产生效果,对于截骨平面和深在的出血点没有明显的作用[8]。所以,放置引流管,避免发生关节腔内积血血肿是TKA术的操作常规。关节腔血肿会严重影响患者的术后恢复,使患者出现肢体肿胀疼痛、切口不良反应、关节感染等,严重时容易发生血栓栓塞,影响患者的生命安全[9]。
TKA术后负压引流是现在临床较为常见的引流方式,通过有效的引流可以降低血肿的形成,从而缓解患者因血肿产生的术后疼痛、关节肿胀等情况。但是负压引流有明显的缺点,引流消除了创口的密闭填塞作用,导致术后出血量增加。大量研究显示,TKA术后引流不是必须进行的,但是这个观点没有得到最终的定论[10-11],所以TKA术后闭式引流仍然是关节外科医生使用的主要方式[12]。
近些年来随着医学水平的进步,临床对TKA术后引流管夹闭的关注逐渐增多。TKA术后失血多发生在术后2~4 h内,通过夹闭引流管能够产生临时填塞的效果,这也让术后早期夹管具有可行性。在过去的10年中有很多关于TKA术后引流管夹闭的报道,但是结论各不相同,尚未统一。理想的引流体系应该在不造成过度失血的程度上达到降低血肿形成的效果。通过夹管来实现这一愿望,成本要比自体血回输、纤维蛋白胶、止血药等简单的多。袁义等[16]的研究中显示,早期间断夹闭引流的患者术后引流量(184±56)mL、输血量(240±100)mL明显低于长时间引流的患者(P<0.05)。而本研究对TKA术后6 h内持续负压引流和早期间断夹闭引流进行对比,结果显示,观察组患者的总失血量为(1 012±125)mL、输血量为(230±100)mL,均低于对照组患者的(1 425±238)、(310±150)mL(P<0.05)。与他人研究中结果相同,说明通过早期间断夹闭引流管是可以实现控制术后出血量的。笔者分析,早期的引流管夹闭可以提供临时的填塞作用,随后开放充分引发出血,可以避免形成血肿。TKA术松开止血带后血流反应性会增加,特别是在松开止血带5 min内血流会迎来峰值,可见在膝关节置换术后的几个小时内控制出血至关重要,这也是临时夹管能够有效降低失血的主要原因。
徐西奎[13]的研究中显示,术后2 h开放引流管患者的VAS评分(3.89±0.52)分要明显低于4 h开放引流管的患者的(5.68±0.65)分(P<0.05)。本次研究中对患者术后6 h、24 h的疼痛程度进行对比,结果显示观察组患者的6 h、24 hVAS评分低于对照组(P<0.05)。说明早期间断夹闭引流管能够缓解TKA术后疼痛程度,分析原因笔者认为,负压引流持续6 h增加了关节腔内的压力,使得患者疼痛程度增加,且引流管夹闭的时间长也会增加血肿的形成因素,大量的皮下淤血会刺激局部组织,让患者感觉到疼痛。而早期间断夹闭通过避免这一点达到缓解患者的术后疼痛的效果。
本次研究中显示两组患者术后6周的HSS评分相近,这一结果需要后续加大力度研究,由于患者在进行功能锻炼功过程中会受到各种因素影响,包括自身原因、医生指导等,所以患者在出院时评分结果并无明显差距。通过查阅文献发现既往相关研究中[14-15],有结果显示夹管会造成术后短时间内关节活动受限,但是从长期效果来看,对关节活动度的影响较小。
马庆薇等[16]的研究显示引流管夹闭2 h开放患者的并发症皮下瘀斑(3.5%)、肢体肿胀(3.5%)的发生率均要低于4 h(12.5%、12.5%)后开放与6 h开放(15.5%、12.5%)(P<0.05)。本次研究的最后一项研究对比了两组患者的并发症发生情况,结果显示,观察组患者的肢体肿胀、皮下瘀斑发生人数明显少于对照组(P<0.05),但两组患者血栓栓塞的发生率对比差异无统计学意义(P>0.05)。血栓栓塞是TKA术后最常见也是相对较为严重的并发症,其发病率和致死率已经在相关文献报道中不断增加,也已受到临床的广泛重视。TKA术后形成血栓主要有以下原因:手术较大,血液凝固性高;行TKA术治疗的多为老年患者,其血管老化造成血管壁容易受损,尤其是伴有糖尿病、高血压的患者更容易发生血栓;术后的长时间卧床造成血液流速减慢。目前临床尚未有明确预防血栓栓塞的方法。尽管过往研究和本次研究结果均显示,通过夹闭引流无法抑制血栓的发生,但是本次研究术后采用了低分子肝素钠防治,仅有1例患者发生血栓栓塞,本名患者合并高血压、糖尿病等基础疾病,经有效治疗后安全出院。
综上所述,本次研究通过改变TKA术后的夹闭引流管的方式,对控制患者术后肢体肿胀、皮下瘀斑的发生取得了理想的效果。日后还应对间断夹管的时间进行进一步的研究,为促进TKA术治疗的患者早日康复提供有效措施。

