2型糖尿病患者幽门螺旋杆菌感染状况与糖尿病肾病的相关性研究
王思宏,黄崇兵,倪孝兵,张卫星,宋全超,何春玲
(1.宣城市人民医院 内分泌科,安徽 宣城 242000;2皖南医学院第一附属医院 弋矶山医院 内分泌科,安徽 芜湖 241001)
糖尿病肾病(diabetic nephropathy,DN)是2型糖尿病(type 2 diabetes,T2DM)常见的微循环并发症之一,目前患病率逐年升高,是糖尿病主要死因之一[1]。DN机制至今未明,可能与遗传、细胞因子过度表达、炎性介质、内环境紊乱等多种因素相关[2]。近年来随着DN的发病机制研究深入,认为DN是一种慢性炎症性疾病。幽门螺旋杆菌(Helicobacterpylori,Hp)可导致急慢性免疫介导的炎症反应,破坏血管内皮细胞,导致脂代谢紊乱、高凝状态,从而增加心脑血管意外事件的风险。国内外多项研究表明[3],Hp感染参与了DN的进程。本研究通过回顾性分析T2DM患者Hp感染与DN的相关资料,探讨Hp感染与DN的相关性。
1 资料与方法
1.1 研究对象 选取2017年8月~2020年5月在宣城市人民医院内分泌科住院的T2DM患者506例。纳入标准:①T2DM参照1999年WHO糖尿病专家委员会推荐的诊断标准;②DN参照中国T2DM防治指南(2017年版)的诊断标准[4]。排除标准:①T2DM并发各种急性并发症;②有其他慢性肾脏疾病的患者;③肝功能中度损害者;④并发严重心脑肺疾病患者;⑤有自身免疫疾病患者;⑥在应用制酸剂、抗生素等影响Hp监测的药物患者;⑦住院期间有尿路感染者、女性经期中、妇科炎症(均影响尿蛋白的检测)。
1.2 研究方法
1.2.1 资料收集 测量患者身高、体质量,计算体质量指数(body mass indes,BMI),测量清晨收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)。收集患者性别、年龄、空腹血糖(fasting plasmaglucose,FPG)、糖化血红蛋白(hemoglobin A1c,HbA1c)、C反应蛋白(c-reactive protein,CRP)、空腹C肽(fasting C peptide,FC-P)、胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR)、尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)、尿酸(uric acid,UA)、尿白蛋白/肌酐比值(urinary albumin to creatine ratio,UACR)。
1.2.2 检测方法 临床生化指标测定均在我院检验科应用贝克曼AU5421全自动生化仪完成。HbA1c采用上海惠中MQ2000糖化血红蛋白检测仪,FC-P采用化学发光免疫分析仪(罗氏E602)。Hp采用碳14呼气试验法,患者禁食4 h以上,吞服碳14尿素胶囊1粒,静坐20 min。向呼气卡吹气5~10 min,直到指示片的颜色由蓝变白。将卡插入碳14检测仪,仪器自动进行放射剂量检测,读取dpm值确认有无Hp感染或者胃镜检查行快速尿素酶试验确认有无Hp感染。UACR为患者入院控制血糖1周后留取的晨尿,经意大利Palio300型尿液定量生化分析仪检验分析后的数据。
1.2.3 DN诊断及分组 依据中国T2DM防治指南(2017年版)[4]DN分期UACR数值,研究分为3组,即正常组(UACR<30 mg/g)263例、早期糖尿病肾病组(DN1组,30 mg/g≤UACR<300 mg/g)141例、临床蛋白尿组(DN2组,UACR≥300 mg/g)102例。
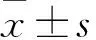
2 结果
2.1 3组患者一般资料比较 3组患者性别、BMI、HbA1c和CRP比较差异均无统计学意义(P>0.05)。DN1和DN2组患者Scr均高于正常组(P<0.05)。DN2组患者BUN、FPG、UA、HOMA-IR、SBP、DBP均高于正常组(P<0.05),见表1。
2.2 3组患者Hp感染情况比较 DN1、DN2组患者Hp感染率(39.7%、40.2%)均高于正常组(24.7%)(P<0.05),见表2。

表2 3组患者Hp感染率比较[n(%)]
2.3 DN影响因素的多因素Logistic回归分析 以有无DN为因变量,Hp是否感染为自变量,校正Scr、BUN、FPG、UA、HOMA-IR、SBP、DBP因素进行多因素Logistic回归分析。结果显示,Hp感染为阳性(OR=2.246,95%CI:1.506~3.351)是T2DM患者发生DN风险的危险因素(P<0.05),见表3。

表3 DN影响因素的多因素Logistic回归分析
3 讨论
DN发病机制至今尚未明确,国内外大量研究表明[5],其与遗传、环境、血流动力学、高血糖、胰岛素抵抗、高血压、高血脂、炎症反应等多种因素有关,它们共同作用导致肾小球高滤过,肾小球系膜扩张、硬化,肾小管间质纤维化。本研究提示Hp感染为阳性是T2DM患者发生DN风险的危险因素。DN患者尿蛋白排泄增加的原因较多,但是内皮细胞功能障碍是主要原因之一[6]。有研究表明,Hp感染与内皮功能障碍和血管系统损伤有关,T2DM患者的细胞及体液免疫能力受到损害,与没有T2DM的患者相比,T2DM的患者Hp入侵血管壁并定植胃黏膜的概率更高[7-8]。
国外一项前瞻性研究分析提示,在调整患者年龄、性别、吸烟状况、糖尿病控制情况等因素后,患者的清晨最高SBP与DN呈正相关[9-10]。我们在T2DM治疗过程中,除了积极控制血糖,改善胰岛素抵抗,根治Hp感染外,还要兼顾血压控制。本研究表明Hp感染在DN的发生发展中起重要作用。很多病原体感染均可引起内皮细胞损伤,如肝炎病毒、支原体、衣原体、巨细胞病毒、EB病毒等。DN的发病与先天免疫系统的激活和慢性亚炎症反应有关。研究表明Hp感染后可以激活自身免疫系统,同时显著增加白介素-6、白介素-8、白介素-10及肿瘤坏死因子α的释放,随后在长期炎症中会形成大量免疫复合物[11]。因此,T2DM患者的多个器官和组织都将受到影响,感染者肾脏会被炎性细胞因子、炎性细胞和免疫复合物所攻击破坏[12]。
一项荟萃分析结果显示,T2DM未感染Hp者发生微量蛋白尿的风险为T2DM合并Hp感染者的0.2倍[13]。本研究提示T2DM未感染Hp者发生微量蛋白尿的风险为T2DM合并Hp感染者的0.25倍,与既往研究结果类似。同时Hp感染与T2DM患者DN进展关联性最强,这提示Hp感染与T2DM患者早期肾病密切相关,起着诱导、加重的作用。体内炎性细胞因子水平升高可能导致胰岛素受体底物上的丝氨酸残基磷酸化,从而阻止其与胰岛素受体的相互作用,进而抑制胰岛素的作用。Hp分泌的脂多糖与Toll样受体的激活有关,其可导致能量累积、脂肪蓄积和激活自身免疫系统,加重患者的胰岛素抵抗[14-15]。另有研究表明,Hp感染导致的十二指肠疾病可致胃排空延迟[16],可能会导致糖尿病患者的血糖控制不良,影响糖尿病患者治疗[17]。同时,T2DM患者的胃排空延迟和葡萄糖调节功能障碍引起上消化道细菌如Hp的过度生长。
本研究结果显示T2DM患者Hp与DN的发生有关。根治Hp感染可能有助于预防及减缓T2DM患者发生DN的进度,故在临床上应该关注T2DM患者的Hp感染情况。建议T2DM患者每年监测1~2次Hp感染情况,Hp阳性者积极抗Hp治疗,以延缓DN进展。T2DM慢性并发症种类很多,DN是其中的一种,其形成、发生、发展还受到糖尿病的病程、血糖控制情况等多种因素的影响。
Hp感染与DN的确切关系和详细机制目前尚无法确定。还需收集更多临床资料、生物学标志物等进行进一步观察和分析,需更多的临床研究来证实。

