小细胞肺癌综合治疗合并复杂肺部影像学改变的分析
贺雨 杨俊玲 闫冰迪 刘晓秋 胡娱新 胡长英 候蒙蒙 郑亚绘 祖成浩 高蓉(通信作者)
130000 吉林大学第二医院呼吸与危重医学科1,吉林长春
130000 吉林出版集团股份有限公司数字出版部2,吉林长春
临床资料
患者,男,58岁,因确诊左肺小细胞肺癌(SCLC)7 个月,间断发热伴呼吸困难46 d,于2020年12月17日入院。7个月前因“咳嗽、咳白色泡沫痰”于当地医院就诊,诊断为“左肺SCLC,广泛期”然后规律予以抗肿瘤治疗(见表1)。患者入院前46 d 出现发热,伴有咳嗽、咳白色黏痰,并逐渐出现呼吸困难,胸部CT 提示双肺各叶散在斑片样密度影(图1),予以抗感染治疗后上诉症状未见好转,且肺部病灶较前扩大(图2、图3),遂于我院住院治疗。既往有吸烟史40年,约20 支/d。查体:生命体征平稳,双肺呼吸音粗,左上肺可闻及细湿啰音,余查体未见异常。
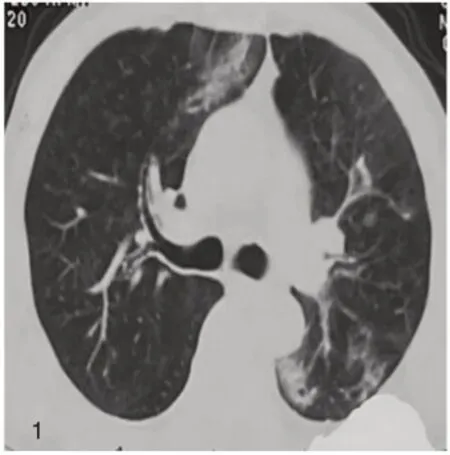
图1 2020年11月10日,胸部CT示左肺占位,双肺各叶散在斑片样、条索状高密度影。
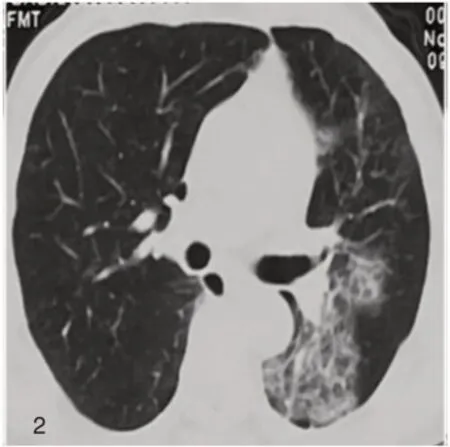
图2 2020年11月25 胸 部CT 示左肺病变较前增大。

表1 患者肿瘤治疗过程
入院血气分析:pH 7.47、二氧化碳分压32 mmHg、氧分压98 mmHg、HCO3-23.3 mmol/L、碱剩余-0.0 mmol/L。血常规:白细胞总数10.5×109/L、中性粒细胞比值93.3%。超敏C 反应蛋白76.72 mg/L,降钙素原0.117 4 ng/mL,血沉112 mm。真菌-D 葡聚糖、血培养、风湿免疫相关检查阴性。细胞免疫功能五项:T淋巴细胞59.7%、总淋巴细胞计数724/μL、CD4+T计数195/μL、CD4+/CD8+0.86%、CD8+计数227/μL。肿瘤标志物:CA12551.70U/mL、CYFRA2113.01ng/mL。其他化验及检查未见明显异常。
入院后予以鼻导管吸氧、抗感染(美罗培南+依替米星)、平喘、对症及支持治疗后患者呼吸困难好转,仍反复发热。入院第12 天复查高分辨率CT(HRCT),结果显示左肺见多发网格状、条索状及片状密度增高影(图4)。对比12月15日胸部CT(图3),提示炎症范围较前扩大。肺泡灌洗液NGS 提示烟曲霉、白色念珠菌、肺孢子菌感染,遂调整抗感染方案(替加环素+米卡芬净+依替米星),并予以甲泼尼龙40 mg/次,1 次/d 治疗。第14 天行疑难病例讨论后考虑感染性肺炎合并间质性肺炎(放射性肺炎、免疫相关性肺炎),遂调整激素剂量至40 mg/次,2次/d。第15~20天患者体温正常。第20 天复查HRCT 提示左肺病灶较前好转(图E)。将激素减量至40 mg,1 次/d,并停用依替米星。但患者再次出现发热,复查感染指标提示感染加重,加用哌拉西林舒巴坦抗感染,并将激素调整至原剂量,同时完善血液NGS。第21~28 天,患者偶有低热,予以退热后可恢复正常。第27 天血液NGS 提示巨细胞病毒感染,加用更昔洛韦抗病毒治疗。第28 天将激素减量至40 mg/次,1次/d。第30 d 天痰培养提示铜绿假单胞菌、阴沟肠杆菌及白假丝酵母菌感染,根据药敏结果调整抗感染方案(美罗培南+伏立康唑+更昔洛韦)。第33 天复查HRCT 提示左肺炎症减轻(图6),第30~35 天患者体温正常,遂于第35 天出院。出院后继续口服强的松(30 mg/次,1 次/d,滴定减量),同时口服伏立康唑。出院后随访,患者症状未加重。
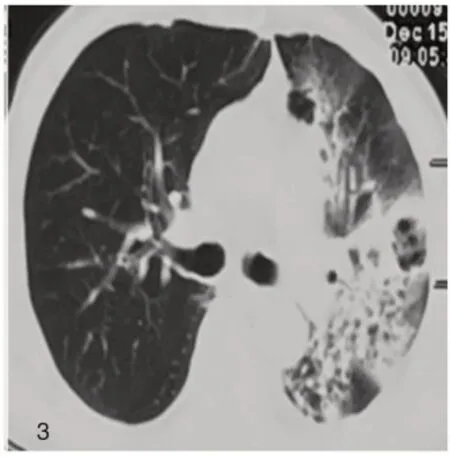
图3 2020年12月15日,胸部CT示左肺病变较前增大。
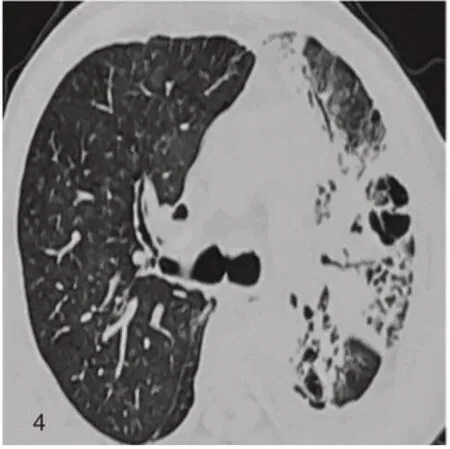
图4 2020年12月28日,HRCT示左肺见多发网格状、条索状及片状高密度影;左侧胸腔积液。

图6 2021年1月18日,HRCT 示 左肺部分病灶密度减低。
讨 论
SCLC 是临床上常见的恶性肿瘤,大多数患者在确诊时已处于中晚期,丧失手术机会,多采取以化疗为主的综合治疗方案。晚期肺癌患者免疫力及抵抗力低下,易合并多种并发症,肺部影像学异常改变为常见并发症之一。肺部影像学异常改变以肺部感染常见,多为细菌性感染[1]。有研究表明,高龄、住院时间、白细胞水平、淋巴细胞比例、放化疗的毒副反应、预防性使用抗菌药物等均为肺部感染的危险因素[2-4]。
近年来,随着化疗的广泛运用,肺癌伴肺部影像学异常改变患者中放射性肺损伤所占比例逐年升高[5]。放射性肺损伤包括急性期的放射性肺炎(1~3 个月)及慢性期的肺间质纤维化(6~24 个月)[6]。放射性肺损伤可引起咳嗽、咳痰、发热、呼吸困难等症状,影像学表现为肺部受照射部位出现与照射野范围一致的肺部模糊阴影或条索状斑片影,早期可表现为磨玻璃样改变,晚期可出现肺纤维化改变[7],临床工作中难以与肺部感染区分。
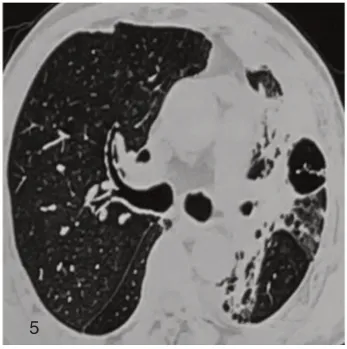
图5 2021年1月5日HRCT 示左肺高密度影略减小,左侧胸腔积液减少。
免疫治疗是恶性肿瘤的第四大治疗方法。对比传统治疗方案,免疫治疗虽然取得了良好的疗效,但又带来了与传统治疗不同的不良反应。免疫相关不良反应可累及所有器官,其中免疫检查点抑制剂相关性肺炎(CIP)发病率低,但风险极高[8]。CIP 的诊断主要依赖于对病史及影像学特征的综合判断。遇到以下情况应考虑CIP:有免疫检查点抑制剂(ICIs)应用史;咳嗽、气短、呼吸困难伴或不伴发热;影像学表现为快速进展的磨玻璃影、实变影或网格影,双肺多叶受累常见;抗感染治疗无效,但激素治疗有效;再次使用ICIs 或者停用激素后疾病复发[9]。治疗方面尚无统一的方案,主要使用激素,必要时可联合免疫抑制剂治疗,具体可参考相关指南[10]。
本例晚期SCLC 患者,综合治疗后出现发热、进行性呼吸困难,查体可见双肺呼吸音粗,左上肺可闻及细湿啰音,胸部CT 提示双肺可见斑片状、条索状阴影,实验室检查提示感染指标升高,可明确诊断为肺部感染[11],但在前期经验性抗感染过程中,患者症状未见好转,且肺部病灶扩大,考虑有以下两个原因:①细菌耐药或未覆盖少见病原体。国内研究显示,肺部感染存在耐药现象[12]。同时本例晚期SCLC患者,免疫力及抵抗力低下,长期住院并使用多种抗生素,为真菌及条件致病菌感染高危人群,前期患者仅予以抗细菌治疗,未覆盖真菌及其他条件致病菌,如肺孢子菌(PCP),后期肺泡灌洗液NGS 证实患者有真菌及PCP 感染存在。章魏等[13]研究显示,肿瘤患者并发PCP的风险较高,且病情更重,病死率更高。早期诊断及治疗可能会改善预后。②忽略了放疗及免疫治疗后引起的并发症。本例患者左肺放疗后2个月出现发热、呼吸困难等症状,肺部影像学表现为以放射野为主的磨玻璃状、斑片状阴影,且前期单独抗感染治疗效果不佳,后期在抗感染基础上予以激素治疗后取得了良好的疗效。近年来,随着ICIs 的应用,CIP的发生率呈现逐渐上升的趋势。本例患者有ICIs应用史,可见咳嗽、呼吸困难、发热等症状,肺部影像学异常改变符合间质性肺炎特点,考虑存在CIP。放射性肺炎及CIP 均为间质性肺炎,以激素治疗为主,早期予以激素治疗可取得良好的疗效。因此,临床工作中对于晚期SCLC 综合治疗后出现肺部影像学异常改变初诊为肺部感染的患者,在单纯抗感染治疗效果不佳时,应高度警惕放射性肺炎、CIP 的可能,早期诊断及治疗可能会改善预后。
肺部影像学异常改变是晚期肺癌综合治疗后常见的并发症之一,临床工作中明确诊断及制定合理的治疗方案非常重要,希望本文能对肺癌合并肺部影像学异常改变患者的诊断及治疗有所帮助。

