阴道超声检查与腹部超声检查在妇产科疾病诊断中的应用效果分析
徐 静
(泰安市妇幼保健院健康查体中心 山东 泰安 271000)
妇产科疾病是临床中女性常见疾病,严重影响患者的身心健康,对应存在妇产科疾病风险的患者,如不及时进行诊断、治疗干预,随着病情的进展,病情将有演变为癌症的风险,给患者带来生命安全威胁[1-2]。因此在患者发病后对其进行尽早地诊断与治疗是救治患者的关键[3]。临床中超声诊断技术具有操作简单方便、诊断迅速、无创伤等优点,广泛应用于各类妇产科相关的检查诊断中,是妇科急性病的主要诊断方法,但有相关研究表明[4],在妇产科疾病的临床诊断中,腹部超声诊断具有一定的局限性,诊断准确率难以达到预期。而阴道超声诊断作为一种腔内超声诊断技术,具有诊断频率高,对微小病灶的诊断分辨率清晰的优点[5]。本次研究就此展开探讨,以阴道超声检查与腹部超声检查的临床效果为重点,纳入妇产科患者100例,进行综合对照分析,具体内容报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2021年1月泰安市妇幼保健院收治的100例妇产科疾病患者,所有患者入院后,均经临床症状体征、影像学检查、组织病理检查等方式确诊,其中,子宫内膜病变患者20例,子宫肌瘤患者12例,子宫腺肌病患者12例,宫颈病变患者31例,卵巢疾病患者17例,宫腔残留3例,宫外孕5例。患者年龄20~44岁,平均年龄(37.41±3.35)岁,自患者出现临床症状至医院就诊时间为2~55 h,平均就诊时间(16.74±4.75)h。依次对患者进行阴道超声检查、腹部超声检查。
纳入标准:①患者临床资料完整;②年龄18~60岁;③经过临床确诊者[6];④患者及家属均知情同意并签署知情同意书。排除标准:①认知功能、言语功能障碍患者;②病情严重,需立即接受治疗患者;③免疫系统功能障碍患者;④严重肝、肾等器官损伤患者;⑤其他严重妇产科疾病患者;⑥不适宜接受本次研究中涉及检查方式患者。
1.2 方法
采用彩色多虑超声诊断仪(飞利浦,Affiniti 50型)依次对患者进行阴道超声检查、腹部超声检查。
腹部超声检查:检查前叮嘱患者多饮水,使患者膀胱保持充盈状态,避免患者肠道内其他气体影响腹部超声检查结果,调整患者体位为仰卧位,利用我院彩色多普勒超声诊断仪对患者进行腹部超声诊断,设定本次检查中彩色多普勒超声仪超声探头频率为3.5 MHz,将医用耦合剂分别均匀涂抹于患者的腹部及超声探头上,利用超声探头对患者耻骨联合以上,剑突以下位置进行全方位、多角度的全面扫查,对患者子宫、输卵管以及卵巢的具体情况进行检测观察[6]。
阴道超声检查:检查前叮嘱患者将膀胱排空,检查位置选择患者膀胱截石位,将患者会阴部完全暴露于彩色多普勒超声诊断仪的检测界面中,将一次性无菌避孕套套在探头处,并在一次性无菌避孕套上均匀涂抹少量医用耦合剂,设定本次检查中彩色多普勒超声仪超声探头频率为6.5 MHz,缓慢轻柔地向患者阴道处置入彩色多普勒超声检查探头进行检查,主要检查内容为患者的子宫形态、大小以及输卵管与卵巢的具体情况,如在患者宫腔内发现有包块的存在,则应当对包块的形态、大小、体积以及位置边界等信息进行详细记录。
1.3 观察指标
对比阴道超声检查、腹部超声检查结果与患者病理(或最终)结果差异[7]。对比不同检测方法在子宫内膜病变及宫颈病变的检查结果,比较不同检测方法的平均确诊时间。
1.4 统计学方法
采用SPSS 20.0统计软件分析数据。计量资料以均数±标准差(± s)表示,采用t检验;计数资料以频数(n)、百分比(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 阴道超声检查、腹部超声检查结果与患者病理结果差异
参考病理学诊断结果,经阴道超声检查诊断符合率95.00%高于经腹部超声的66.00%,差异有统计学意义(P<0.05),见表1。
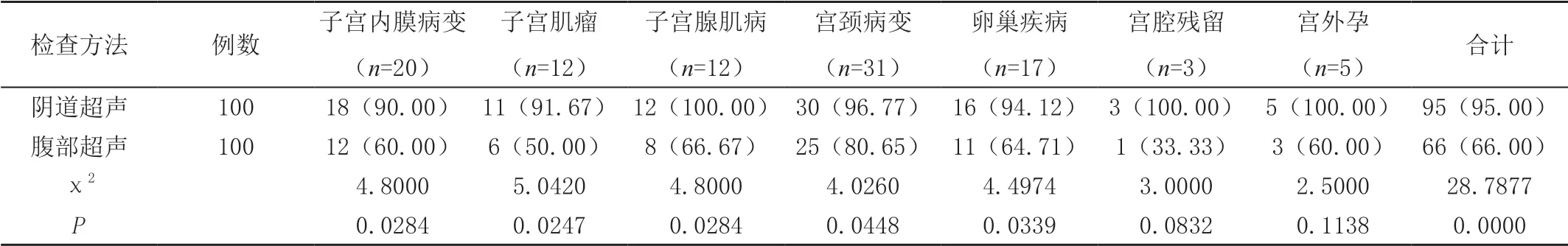
表1 阴道超声检查、腹部超声检查结果与患者病理结果差异对比[n(%)]
2.2 阴道超声检查、腹部超声检查在子宫内膜病变的诊断结果差异
经阴道超声检查子宫内膜增生疾病的检出率高于经腹部超声检查,其中子宫内膜癌检出率差异有统计学意义(P<0.05),见表2。
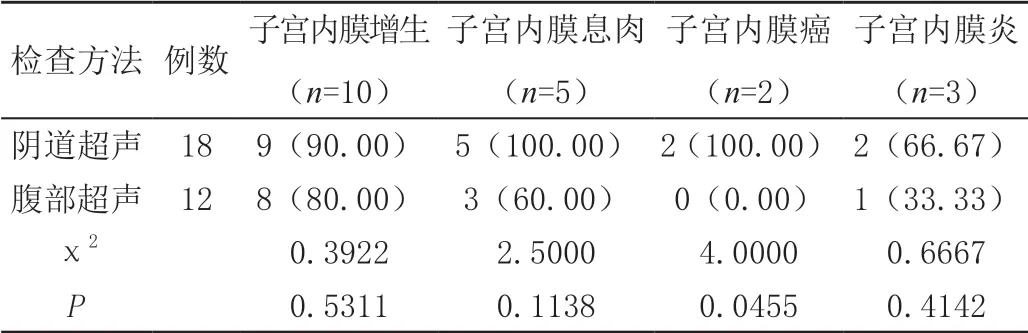
表2 阴道超声检查、腹部超声检查在子宫内膜病变的诊断结果比较[n(%)]
2.3 阴道超声检查、腹部超声检查在宫颈病变的诊断结果差异
经阴道超声检查与警腹部超声检查宫颈病变(宫颈癌、宫颈囊肿、宫颈肌瘤、宫颈息肉)的检出率比较,差异无统计学意义(P>0.05),见表3。
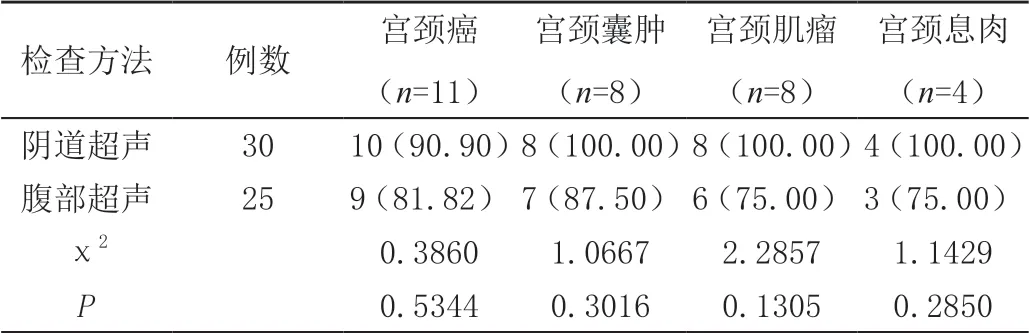
表3 阴道超声检查、腹部超声检查在宫颈病变的诊断结果比较[n(%)]
2.4 阴道超声检查、腹部超声检查结果确诊时间对比
经阴道超声检查疾病确诊时间短于经腹部超声检查,差异有统计学意义(P<0.05),见表4。
表4 阴道超声检查、腹部超声检查结果确诊时间比较( ± s,min)

表4 阴道超声检查、腹部超声检查结果确诊时间比较( ± s,min)
3 讨论
妇产科疾病作为女性常见病,其严重影响了患者的身心健康,在临床中,针对妇产科疾病,需要以及时、有效的检查与诊断治疗技术,以帮助患者控制病情,有效预防各类妇产科疾病出现癌变风险,保障女性群体的身心健康。此外,妇产科疾病的定期检查与诊治,是妇产科保健工作的重要内容[8]。彩色多普勒超声技术具有无痛、无创、安全、方便的特点,是临床妇产科疾病检查中最为广泛的检查技术之一,在临床实践中,彩色多普勒超声技术不仅能够获得对应组织的二维超声结构图像,还能够显示患者的血流动力学信息,反馈病灶部位的病理特征,在相对隐蔽的病灶检查中显示突出优势[9]。
经腹部超声检查与经阴道超声检查均是临床常用的检查途径,其中,经腹部超声检查技术,其参考膀胱作为透视窗,通过腹壁完成子宫的扫描与相关检查,使用相对较小的探头频率,针对盆腔深部、子宫轮廓增大表象的检查上,具有显著、清晰的反馈效果[10]。但是,受到分辨率低、距离子宫组织较远等因素的影响,以及检查过程患者膀胱充盈程度、脂肪层厚度等因素的局限性作用,经腹部超声检查技术在细小型病灶的检出上难度较大,例如腺肌瘤、肌瘤等,进而出现漏诊、误诊的风险较高[11]。而经阴道超声检查技术属于近距离高频超声诊断技术,其不仅具有分辨率高的特点,而且在临床应用时,无需患者膀胱充盈配合,即可获得相对较高的图像清晰度,对于患者子宫壁上微小型囊腔、肌纤维走向等分布状态,均可较为清晰的显示反馈,进而有效提升妇产科疾病的诊断效能[12]。本次研究结果也显示,经阴道超声诊断符合率95.00%显著高于经腹部超声的66.00%(P<0.05);经阴道超声检查对于子宫内膜增生疾病的检出率高于经腹部超声检查,其中子宫内膜癌诊断差异有统计学意义(P<0.05);经阴道超声检查与经腹部超声检查宫颈病变(宫颈癌、宫颈囊肿、宫颈肌瘤、宫颈息肉)的检出率比较,差异无统计学意义(P>0.05);经阴道超声检查疾病确诊时间显著短于经腹部超声检查(P<0.05)。
虽然相对而言,经阴道超声检查较经腹部超声检查能够获得更为理想的诊断效率,但是在临床实践操作过程中,仍然需要注重实践操作的对应配合,例如在阴道超声检查中,其探讨频率较高,聚焦深度较浅,穿透性不强,对于远场的显示清晰度难以达到理想状态,无法对于患者超出盆腔子宫、大型盆腔肿块的全貌情况进行显示反馈,因此针对此类型病例患者,需要借助多角度、多体位、多层次探查诊断,必要时可结合腹部超声诊断,共同完成患者病理信息的确诊[13];此外,经阴道超声检查技术虽然其针对患者细小微型结构病灶具有显著探查优势,但是由于其穿透力不强,在针对盆腔不同脏器病灶的探查过程中,需要结合多方面因素,或联合腹部超声诊断结果,或结合其他相关诊断技术,进行综合确诊,以提高诊断结果的准确性[14];在临床实践操作中,应当严格遵循超声诊断规范,排除对应禁忌证患者,而经阴道超声诊断技术仅对应存在性生活史的患者存在适用性,如患者诊断前即存在阴道出血症状,则需先行对患者进行局部严格消毒,后进行超声检查;尤其注意无性生活史、处女膜闭锁、阴道畸形患者不适用于超声检查技术[15-16]。
综上所述,经阴道超声检查技术具有无创、安全、快速、高效的优势,作为辅助诊断技术,其在临床妇产科疾病的诊断中,相比于经腹部超声检查方式更具准确性与可实施性,可帮助妇产科疾病的诊断提供影像学参考依据;但在临床实际应用中,需考虑患者的实际情况,注意相关问题,必要时可结合经腹部超声诊断技术,以获得更加详细、可靠的病灶信息,以提高临床诊断准确率。

