优化院内卒中救治体系对院内缺血性卒中再灌注治疗与预后的影响:单中心回顾性研究
洪月慧,韩广淞,吴娟娟,沙宇惠,付瀚辉,周立新,朱以诚,倪俊
院内卒中指因非卒中原因住院但住院期间新发的急性卒中。院内卒中不少见,但存在识别率低、重视不足、诊治不及时等问题[1]。与社区卒中相比,院内卒中患者预后明显更差[2],一方面,院内卒中患者合并症/并发症更多、更重[3],以栓塞更多见[4];另一方面,院内卒中患者接受急性期再灌注治疗的比例更低,尤其在血管内治疗时代以前,院内卒中患者静脉溶栓的治疗率仅2.7%~12%(社区卒中为5.6%~25.9%)[5-6],与较多患者存在溶栓禁忌证、诊治延迟等有关[1]。随着血管内治疗技术的发展,院内卒中接受再灌注治疗者比例升高[7],但仍存在卒中识别率低或不及时、专科及影像评估延迟等问题。因此,亟待构建适宜的院内卒中识别与救治体系,改善院内卒中患者预后。在此背景下,北京协和医院自2021年1月以来优化院内卒中识别与救治体系(简称新流程)取得一定成效。本文对北京协和医院2013年3月-2022年1月新发院内缺血性卒中的临床特征、再灌注治疗及预后进行回顾性分析,研究院内卒中救治体系对再灌注治疗率、预后的影响。
1 对象与方法
1.1 研究对象 本研究为回顾性研究,连续纳入2013年3月-2022年1月在北京协和医院住院的院内缺血性卒中患者。纳入标准:①因非卒中原因住院,在住院期间新发急性缺血性卒中;②行头颅CT或MRI检查,符合《中国急性缺血性脑卒中诊治指南2018》中急性缺血性卒中诊断标准[8];③临床及影像学资料齐全。排除标准:①因TIA或急性卒中住院;②辅助检查证实为类卒中或出血性卒中;③资料不齐全。
1.2 资料收集与评价标准 应用电子病历系统收集患者资料,包括人口学资料(年龄、性别),血管危险因素(高血压、糖尿病、心房颤动、高脂血症、卒中病史、吸烟等),新发卒中的临床表现、严重程度,实验室检查及影像资料,急性期再灌注治疗[静脉溶栓和(或)血管内治疗],未接受再灌注治疗的原因。采用NIHSS评估急性期神经功能障碍程度,分为轻型卒中(NIHSS 0~5分)及中重度卒中(NIHSS 6~42分);采用mRS评估出院时功能结局,分为功能良好(mRS 0~2分)及功能不良(mRS 3~6分)。
1.3 研究分组 北京协和医院自2021年1月启用优化院内卒中救治体系,根据流程优化时间,分为原流程组(2013年3月-2020年12月)和新流程组(2021年1月-2022年1月)。比较两组患者的基线情况、急性期再灌注治疗比例、出院时功能良好比例。
新流程包括在全院开展卒中识别与预警培训,组建多学科卒中救治团队(含神经内科、急诊科、放射科、神经外科、麻醉科、重症医学科等),当陪护或医护识别急性卒中症状,呼叫神经科总值班急会诊,经专科评估符合时间窗内急性卒中,启动院内卒中绿色通道,转运至急诊完善头颅CT检查等影像评估,适宜患者在急诊即可启动静脉溶栓和(或)血管内治疗,定期开展医疗质量控制讨论会及流程演练等。
1.4 统计学方法 采用SPSS 23.0软件进行统计分析。非正态分布计量资料采用M(P25~P75)表示,组间比较采用Mann-WhitneyU检验。计数资料采用频数、率表示,组间比较采用χ2检验或Fisher精确概率法。以出院时功能结局(良好或不良)为因变量,根据临床意义选择年龄、神经功能障碍程度分组、流程分组、是否接受再灌注治疗为自变量,采用二分类logistic回归分析影响院内缺血性卒中患者出院时预后不良的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 院内卒中患者的临床特征、诊治情况及功能结局 本研究共纳入院内新发卒中患者203例,中位年龄为64(52~72)岁,其中男性126例(62.1%)。急性期NIHSS中位数为5(2~10)分,其中中重度卒中100例(49.3%)。接受急性期再灌注治疗者23例(11.3%),其中静脉溶栓2例(1.0%),血管内治疗20例(9.9%),静脉溶栓联合血管内治疗1例(0.5%)。未接受再灌注治疗的原因包括存在禁忌证104例(51.2%)、非时间窗内67例(33.0%)、其他原因(如患者或家属拒绝再灌注治疗等)9例(4.4%)。出院时mRS中位数为3(1~4)分,其中功能不良103例(50.7%),死亡14例(6.9%)(表1)。
2.2 优化院内卒中救治体系前后的患者临床特征、诊治情况及功能结局比较 采用原流程、新流程的院内卒中患者分别为145例(71.4%)、58例(28.6%)。两组年龄、性别、血管危险因素、急性期NIHSS及严重程度分型比较差异无统计学意义;采用新流程后接受急性期再灌注治疗患者的比例更高(27.6%vs. 4.8%,P<0.001),尤其是血管内治疗(2 4.1%v s. 4.1%,P<0.001);两组出院时mRS评分、功能良好比例、死亡比例差异均无统计学意义(表1)。
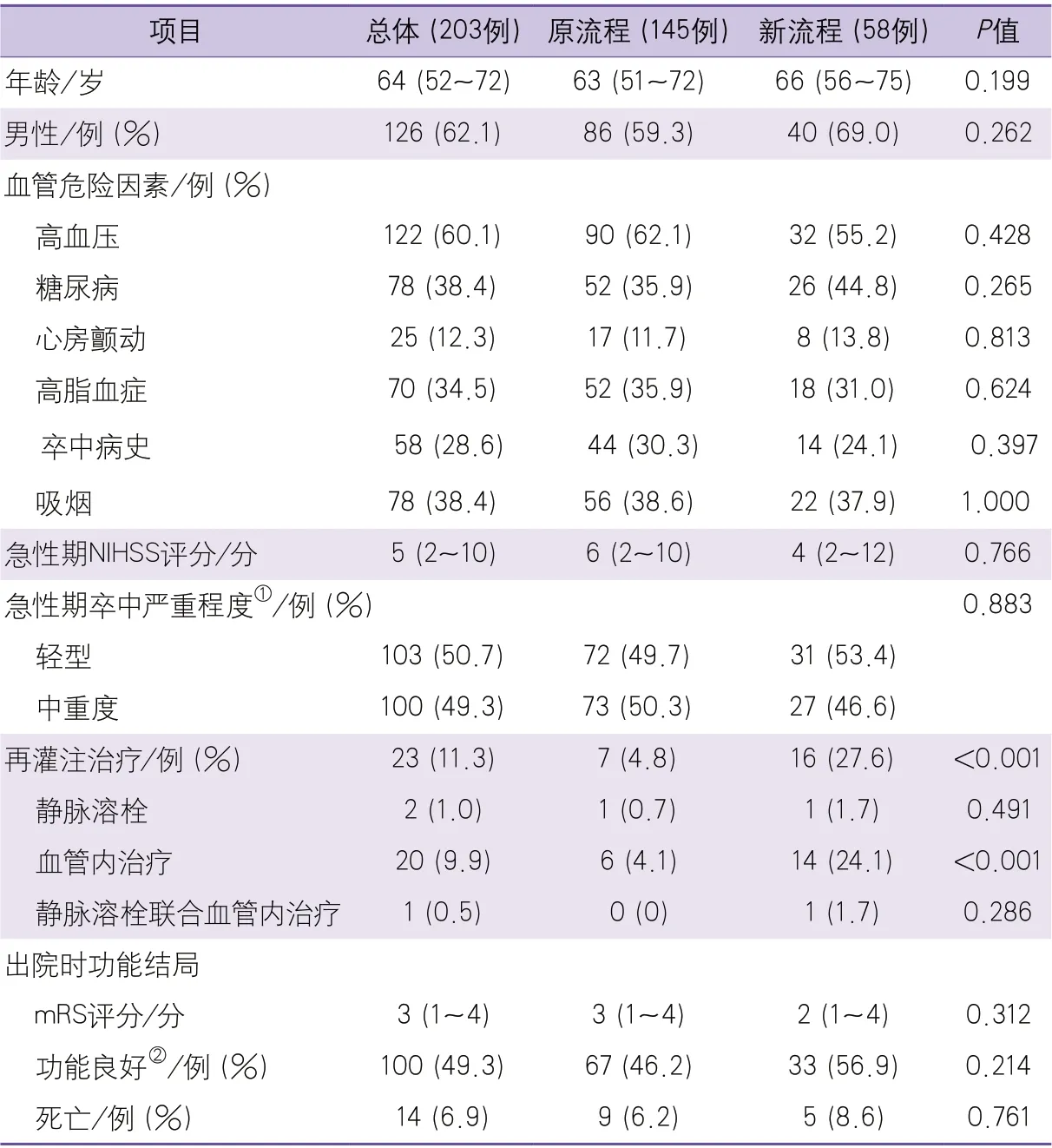
表1 院内卒中患者的临床特征、诊治情况及功能结局
2.3 院内卒中患者功能结局的影响因素分析二分类lo g i s t ic回归分析结果显示,增龄(OR1.036,95%CI1.014~1.059)、中重度卒中(OR10.951,95%CI5.338~22.467)是院内缺血性卒中患者出院时功能不良的独立危险因素;新流程及再灌注治疗对出院时功能结局的影响差异未达统计学意义(表2)。
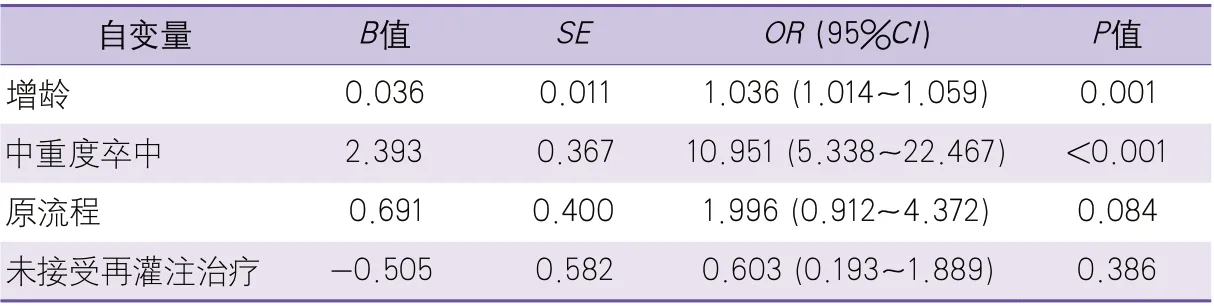
表2 院内卒中患者预后不良的影响因素的logistic回归分析
3 讨论
本研究表明,院内新发缺血性卒中患者约50%为中重度卒中,接受急性期再灌注治疗的患者比例为11.3%,约50%的患者出院时功能不良。年龄较大、中重度卒中是出院时功能不良的独立危险因素,优化院内卒中救治体系可显著提高接受急性期再灌注治疗患者的比例,对患者预后的影响有待进一步研究。
2021年以来,北京协和医院采用优化院内卒中救治体系(新流程)初获成效,患者发病至静脉溶栓、发病至动脉穿刺时间(中位数分别为43 min、139 min)[9]短于美国“跟着指南走”国家卒中登记研究相关数据(60 min、165 min)[7]。再灌注治疗方面,国外研究报道的院内卒中静脉溶栓、血管内治疗率分别为3.7%~11.1%(四分位数区间)[5,10]、1.0%~9.4%[11]。本研究的单纯静脉溶栓治疗率较低(1.0%),未溶栓的主要原因为存在溶栓禁忌证或超时间窗(84.2%),与国内综合医院患者合并症复杂、延误时间较长、溶栓禁忌证比例较高有关。自启用新流程以来,血管内治疗率显著提高(24.1%vs. 4.1%),一方面与血管内治疗技术发展有关,另一方面与启用新流程有关,体现在:①在全院开展的培训提高了早期卒中识别率,缩短了发病至识别时间,在治疗时间窗内的患者数量更多;②优化院内卒中绿色通道,在多学科协作下,快速、高效地完成评估并及时给予治疗。这些举措显著减少了院内延误时间,为更多患者的再灌注治疗创造了条件。
院内卒中的预后方面,美国国家卒中登记研究表明,接受再灌注治疗的院内卒中患者出院时结局仍较社区卒中患者差[7],可能与院内卒中患者病因复杂、合并症及并发症较重、病前神经功能状态较差、再灌注治疗时间延误等因素有关[12-13]。本研究logistic回归分析结果显示,患者出院时功能结局良好与年龄较低、轻型卒中独立相关,采用新流程、接受再灌注治疗的差异未达统计学意义,可能与样本量较小有关。本研究仅评估患者出院时mRS,未来可随访评估其远期预后。
本研究存在一定局限:第一,北京协和医院是国内疑难少见病诊治中心,本单中心研究代表性不足;第二,本回顾性研究未能分析新流程对早期卒中识别率、时间窗内患者比例、延误原因的影响;第三,本研究仅采用出院mRS评估患者功能结局,难以全面反映患者预后。
综上,优化院内卒中救治体系可显著提高院内缺血性卒中患者的再灌注治疗率,可能有助于改善患者预后。未来亟待开展多中心、前瞻性登记研究,了解院内新发卒中的诊治现状,分析延误原因、关键预后因素、远期预后,从而进一步优化院内卒中救治体系,提高院内卒中的防治水平。

