脓毒症患者血清生存素和沉默信息调节因子2相关酶1水平与其他血清炎症因子以及预后的关系研究
孙 融,周楚瑶,丁 媛,张 杰,孙玲玲
(东部战区总医院秦淮医疗区重症医学科,南京 210002)
脓毒症(sepsis)是因感染致宿主反应失调并对生命构成威胁的器官功能障碍,具有进展快、预后差的特点[1]。目前,随着医疗技术不断完善,临床在脓毒症抗感染治疗中也取得了一定经验,但患者总体预后仍欠佳[2]。当发生脓毒症后,内毒素会释放炎性细胞,解除细胞之间的紧密连接,导致局部结构变形,增强毛细血管通透性,随着病情进展,患者可能出现休克、器官功能损害等表现,导致死亡风险增加[3]。既往有学者通过评分系统评估脓毒症预后,取得了一定效果[4]。然而单纯通过评分方式预测预后,可能导致结论带有主观性,客观的血清学指标则可弥补该缺陷,临床亟需寻求理想的血清学指标,对脓毒症预后进行预测,以便改善预后。近年来,有学者指出生存素(survivin)与炎症反应疾病有关,且参与了机体脏器功能损害过程,但作用机制尚未完全明确[5]。另有研究认为沉默信息调节因子2 相关酶类 1(silent mating type information regulation 2 homologue 1,SIRT1)参与了重要脏器功能病变的进展过程[6]。因考虑到脓毒症易引起多脏器功能衰竭,故本次纳入血清survivin,SIRT1进行分析,探讨二者是否参与了脓毒症进展,为脓毒症预后评估提供依据。
1 材料与方法
1.1 研究对象 纳入东部战区总医院2018年9月~2021年2月收治的脓毒症患者130 例作为脓毒症组,符合脓毒症及脓毒性休克第3 次国际共识定义(Sepsis 3)[7]诊断标准。纳入标准:①满足上述关于脓毒症的诊断标准者;②首次因脓毒症住院者;③发病至入院时间<24h 者;④家属或患者对研究内容知情同意者。排除标准:①恶性肿瘤者;②患自身免疫性疾病、脑血管意外等基础疾病者;③近6个月内有放疗、免疫抑制剂、化疗等治疗史者;④入院后即发生心跳骤停、呼吸停止现象者;⑤既往有肝、肾、心等脏器不全病史者。脓毒症组男性69 例,女性61 例,年龄41 ~69(57.88±6.74)岁;体质量指数18 ~25(21.54±2.12)kg/m2;感染部位:腹部感染53 例,肺部感染47 例,混合感染30 例;发病至入院时间7 ~19h,平均12.19±4.65h。另选取同期体检的健康志愿者65 例作为对照组,其中男性35例,女性30例,年龄43~68(56.45±6.13)岁;体质量指数19 ~25(22.54±1.96)kg/m2。脓毒症组与对照组性别、年龄、体质量指数比较差异无统计学意义(均P>0.05),具有可比性。研究方案获本院伦理委员会批准。
根据住院期间生存、死亡情况将脓毒症组分为生存组(n=92)、死亡组(n=38)。生存组男性48 例,女性44 例,年龄41 ~69(58.48±7.84)岁;体质量指数18 ~24(21.38±1.86)kg/m2;感染部位:腹部感染35 例,肺部感染37 例,混合感染20 例;发病至入院时间8 ~17(11.94±2.75)h。死亡组男性21 例,女性17 例,年龄43 ~68(56.43±6.12)岁;体质量指数19 ~25(21.93±1.62)kg/m2;感染部位:腹部感染18 例,肺部感染10 例,混合感染10 例;发病至入院时间7 ~19(12.80±2.18)h。生存组与死亡组基线资料比较差异无统计学意义(均P>0.05),具有可比性。
1.2 仪器与试剂 主要仪器为Micro21R 型离心机(博科集团),BDF-25V270 型低温冰箱(博科集团),FT-SY96S 型酶标仪(山东风途物联网科技有限公司),Aristo 特定蛋白分析仪(深圳国赛生物技术有限公司)及原装配套试剂,降钙素原(procalcitonin,PCT)检测试剂盒(南京诺尔曼生物技术有限公司),流式细胞仪ZS -AE7S[中生(苏州)医疗科技有限公司]及配套试剂,survivin,SIRT1,肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)和白细胞介素-1β(interleukin-1β,IL-1β)酶联免疫检测试剂,由上海酶联生物科技有限公司提供。
1.3 方法
1.3.1 检测方法:脓毒症组在入院后立即采血,对照组在体检当日采血,采集受检者静脉血3ml,3 000r/min 离心10min,保留血清存放-70℃环境内。采用免疫比浊法检测血清C 反应蛋白(C-reactive protein,CRP)水平,采用荧光素增强免疫化学发光法检测PCT 水平,采用流式细胞术检测白细胞介素-6(interleukin 6,IL-6)水平,经酶联免疫吸附法检测血清survivin,SIRT1,TNF-α 和IL-1β水平,具体操作严格按照操作说明进行。
1.3.2 评分标准:①急性生理和慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)评分[8]:包括慢性健康状况、年龄、急性生理学评分3 项内容,总分范围为0 ~71 分,分值越高提示病情越严重。②序贯器官功能衰竭(sequential organ failure assessment,SOFA)评分[9]:包括呼吸系统、循环系统、血液系统、中枢神经系统、肝脏、肾脏6 个方面的脏器评分,共计8 项内容,每项计0 ~4 分,SOFA ≥2 分提示存在器官障碍,分值越高表明器官障碍程度越严重。
1.4 统计学分析 利用SPSS24.0 软件统计数据资料,survivin,SIRT1,炎症因子等计量资料以均数±标准差(±s)表示,两组比较行独立样本t检验或t’检验。计数资料用百分比(%)表示,行χ2检验或校正卡方检验。经Pearson 线性相关分析血清survivin,SIRT1 与炎症因子及APACHE Ⅱ,SOFA 评分的相关性。绘制受试者工作特征曲线(receiver operating characteristic curve,ROC) 分析血清survivin,SIRT1 评估预后的曲线下面积(area under curve,AUC)。P<0.05 为差异有统计学意义。
2 结果
2.1 两组血清survivin,SIRT1 与炎症因子水平比较 见表1。脓毒症组血清survivin,SIRT1 水平均低于对照组,血清IL-1β,IL-6,TNF-α,CRP,PCT 水平高于对照组,差异均有统计学意义(均P<0.05)。
表1 两组血清survivin,SIRT1 与炎症因子水平比较(±s)
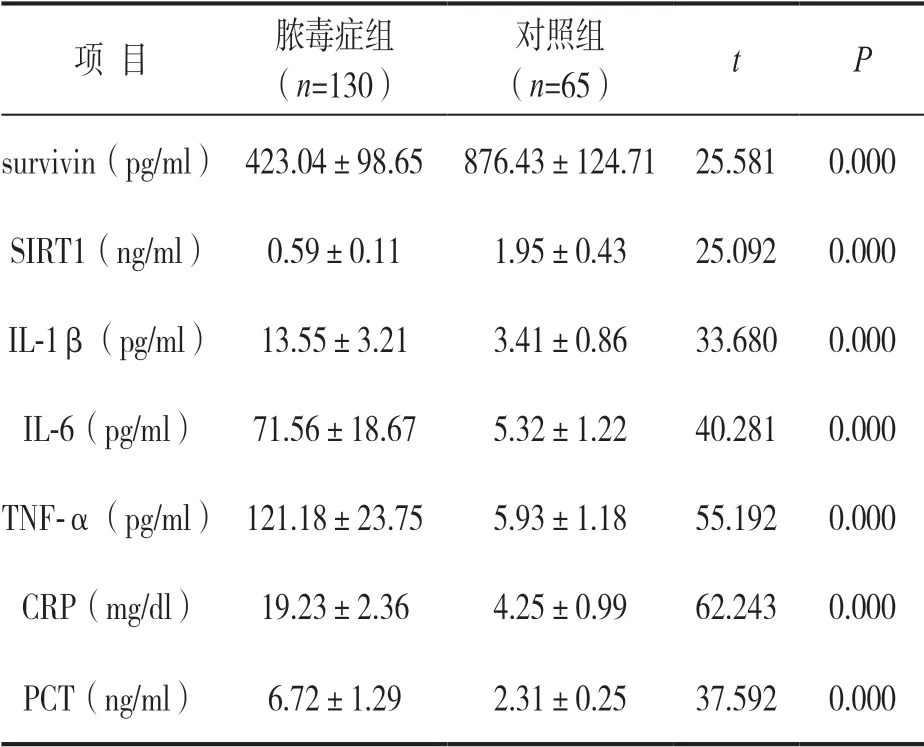
表1 两组血清survivin,SIRT1 与炎症因子水平比较(±s)
项 目脓毒症组(n=130)对照组(n=65)tP survivin(pg/ml) 423.04±98.65 876.43±124.71 25.5810.000 SIRT1(ng/ml)0.59±0.111.95±0.4325.0920.000 IL-1β(pg/ml) 13.55±3.213.41±0.8633.6800.000 IL-6(pg/ml)71.56±18.675.32±1.2240.2810.000 TNF-α(pg/ml) 121.18±23.755.93±1.1855.1920.000 CRP(mg/dl)19.23±2.364.25±0.9962.2430.000 PCT(ng/ml)6.72±1.292.31±0.2537.5920.000
2.2 血清survivin,SIRT1 水平、炎症因子、病情评分与脓毒症预后的关系 见表2。脓毒症患者生存组血清survivin,SIRT1 水平高于死亡组,而血清IL-1β,IL-6,TNF-α,CRP,PCT 水平及APACHE Ⅱ,SOFA 评分低于死亡组,差异均有统计学意义(均P<0.05)。
表2 血清survivin,SIRT1 水平、炎症因子、病情评分与脓毒症预后的关系(±s)
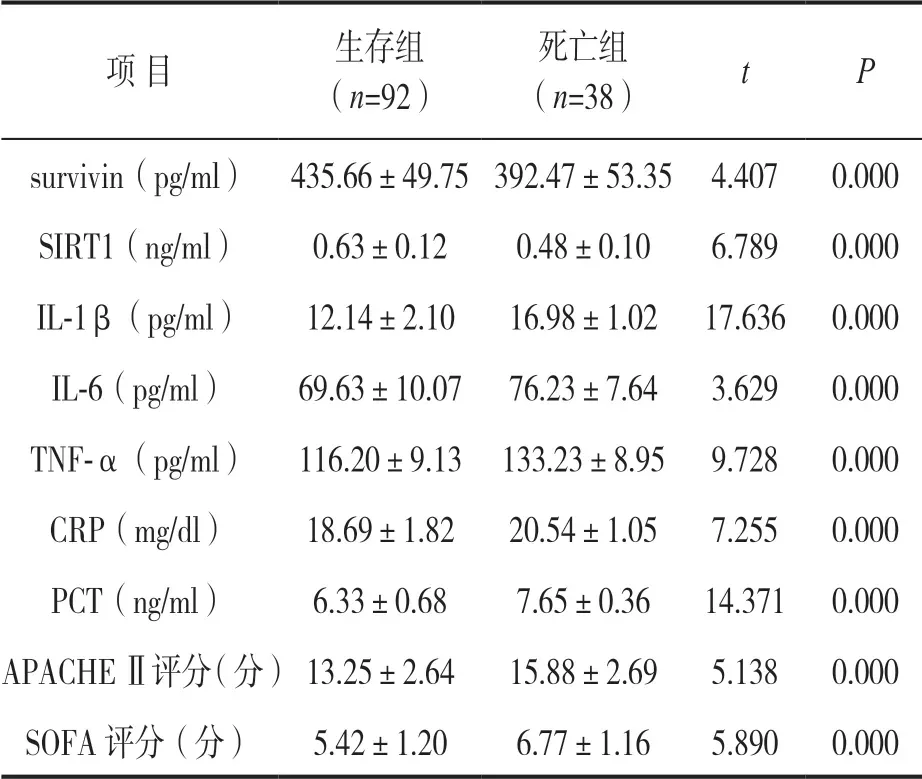
表2 血清survivin,SIRT1 水平、炎症因子、病情评分与脓毒症预后的关系(±s)
项 目生存组(n=92)死亡组(n=38)tP survivin(pg/ml) 435.66±49.75 392.47±53.35 4.4070.000 SIRT1(ng/ml)0.63±0.120.48±0.106.7890.000 IL-1β(pg/ml)12.14±2.1016.98±1.02 17.636 0.000 IL-6(pg/ml)69.63±10.07 76.23±7.643.6290.000 TNF-α(pg/ml) 116.20±9.13 133.23±8.95 9.7280.000 CRP(mg/dl)18.69±1.8220.54±1.057.2550.000 PCT(ng/ml)6.33±0.687.65±0.3614.371 0.000 APACHE Ⅱ评分(分) 13.25±2.6415.88±2.695.1380.000 SOFA 评分(分)5.42±1.206.77±1.165.8900.000
2.3 脓毒症患者血清survivin,SIRT1 与炎症因子及病情评分的相关性 见表3。经Pearson 线性相关分析提示,血清survivin,SIRT1 与血清IL-1β,IL-6,TNF-α,CRP,PCT 水平及APACHE Ⅱ,SOFA 评分呈负相关(均P<0.05)。
2.4 血清survivin,SIRT1 水平对脓毒症患者预后的评估价值 进一步对血清survivin,SIRT1 水平进行脓毒症患者预后的评估价值,分析结果见表4,ROC 分析曲线见图1。
2.4.1 二指标的单独应用:以死亡组为阳性样本(n=38),以生存组为阴性样本(n=92),建立ROC 诊断分析模型。survivin,SIRT1 二指标均为连续数值性资料,参考临床实践划分成若干个组段,再以软件拟合之ROC曲线读取约登指数最大值点,对应计算理论阈值和各项参数,并按实测样本计算敏感度、特异度、准确度。其中:敏感度(阳性发现率)=阳性例数/真阳性例数,特异度(阴性发现率)=阴性例数/真阴性例数。经ROC 分析二指标均具有较高的诊断价值,ROC-AUC(0.95CI)分别为0.710(0.466 ~0.957),0.756(0.540 ~0.965)。

表3 脓毒症患者血清survivin,SIRT1 与炎症因子及病情评分的相关性
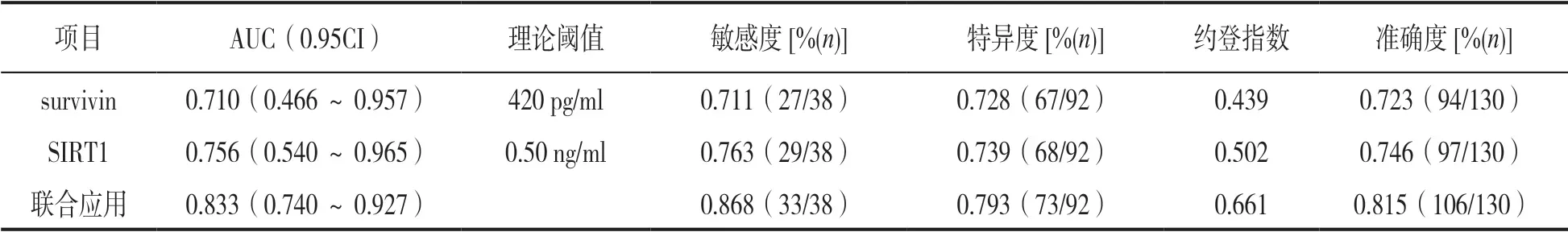
表4 血清survivin,SIRT1 水平对脓毒症患者预后的评估价值
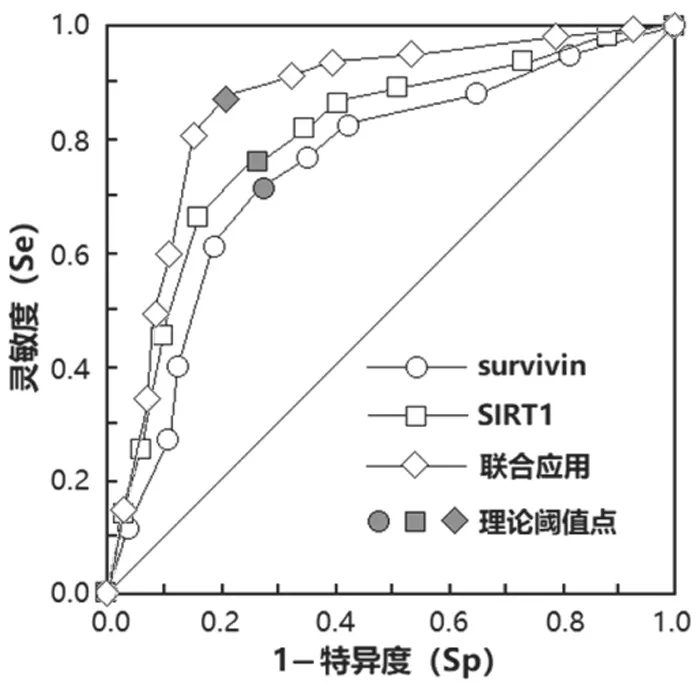
图1 血清survivin,SIRT1 水平评估脓毒症患者预后的ROC 曲线
2.4.2 各指标的联合应用:参考SPSS 软件的联合应用之理论Log(P)模式,基于回归预测模型结果,将各单独应用指标的回归系数B 作为计分参数,归一化加权计算并对应处理各样本资料,据以进行联合应用的ROC 分析和制作ROC 分析曲线。结果:survivin,SIRT1 二指标的联合应用对脓毒症患者预后评估价值:AUC(0.95CI)为0.833(0.740~0.927),准确度为0.815(106/130) 。
2.4.3 实际阈值的调整应用:在涉及预后评估的临床实践中,应重点考虑降低漏诊率,以尽早/较全地预测可能的死亡结局,故二指标的评估阈值宜取偏高一些(即向生存组均值方向移动,对应于图1所示阈值点向右上方偏移1 个组段)。例如survivin指标可取430pg/ml,SIRT1 可取0.55ng/ml。对应的理论敏感度会有一定的上升,特异度会有一定的下降。参见表5。
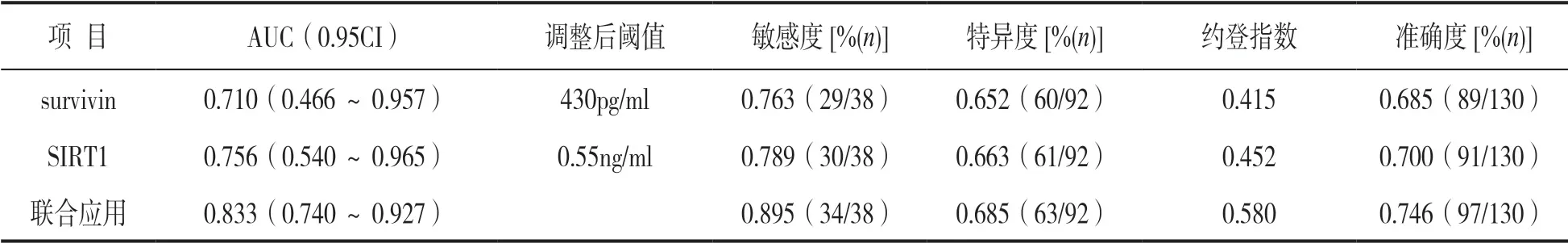
表5 调高阈值后的血清survivin,SIRT1 水平对脓毒症患者预后的评估价值
3 讨论
脓毒症是导致患者入住ICU 以及死亡的重要因素,目前,研究认为某些生物标记物参与了脓毒症的炎症调节过程,或者促使相关的信号传导通路启动,导致炎症贯穿于疾病始终[10]。脓毒症大多伴有多脏器功能衰竭,死亡率高,预后非常差,通过寻求可靠的生物标记物,对预测脓毒症预后有益。当机体出现脓毒症时可导致免疫系统过度激活,对巨噬细胞、单核细胞进行刺激,促进炎症介质释放,而炎症介质大量释放可增加脏器损伤风险与受损程度,通过检测炎症因子对脓毒症预后的评估有一定价值,然而炎症因子的评估特异度较低,临床仍需寻求更可靠的指标进行观察[11]。随着脓毒症进展,患者可能出现多脏器功能损害,例如肝、肾、血液系统等均容易受损[12],而研究发现survivin,SIRT1 可能与脏器功能损害有关[13-14],但二者与脓毒症预后的关系尚不明确,临床仍需进一步论证。
本研究发现脓毒症患者的血清survivin 水平降低。survivin 参与了多种病理、生理改变过程,陈菊华等[15]对大肠癌患者进行研究,发现survivin 呈高表达,这主要与其抑制细胞凋亡特性有关,高表达的survivin 可抑制肿瘤细胞凋亡,促进病情进展,这类患者往往预后差,死亡风险增加。而怡萍等[16]发现survivin 在胎膜早破患者的胎膜组织中表达降低,表明survivin 在不同疾病中存在特异度表达。survivin 是抑制细胞凋亡蛋白的重要成员,其过表达可通过破坏半胱氨酸 天冬氨酸蛋白酶减少聚合酶裂解,使细胞受损程度减弱,并对细胞凋亡进行抑制,而一旦survivin 表达过低,则可将转录激活子3 磷酸化激活,使肾脏损害加剧,这可能是其致脏器损害的机制之一[17]。SIRT1 是Sirtuin 家族蛋白的一员,它参与了能量反应、炎症、细胞凋亡等过程,具有抗炎、抗氧化的作用[18]。核转录因子-κB(nuclear transcription factor-κB,NF-κB)作为核转录因子参与了炎症进展,它能促进IL-6,TNF-α等炎症介质释放,而SIRT1 激活能对NF-κB 活性进行抑制,导致其转录诱导凋亡减少,一旦SIRT1表达下调,则会致NF-κB乙酰化,促进炎症反应[19]。王秋云等[20]经动物实验研究发现SIRT1 能通过肝细胞核因子 1α/法尼酯X受体1调节脓毒症肝损害,且SIRT1 过表达能减轻肝实质细胞内的受损效应,进一步提示SIRT1 与脓毒症脏器损害有关,低表达的SIRT1 可能削弱自身调节作用,致脓毒症患者脏器受损程度加重。
炎症参与了脓毒症发生、进展过程,本次结论提示脓毒症患者的促炎因子水平增高,且死亡者较生存者明显增高。IL-6 是促炎因子,能将T 淋巴细胞激活,对B 淋巴细胞分化进行诱导,通过自分泌、旁分泌方式,促进细胞生长,诱发细胞外基质增生,参与脓毒症炎症进展[21]。IL-1β 可促进脓毒症后心肌细胞损害,脓毒症发生后能促进炎症介质释放,而在这过程中,中性粒细胞在机体内大量聚集,可诱导IL-1β 释放,损害心肌功能[22]。TNF-α,CRP,PCT 等细胞因子大量释放能引起炎症级联效应,上述均为促炎因子,一旦其表达水平过高,可能引起全身炎症反应综合征,导致机体功能失控,进一步致重要脏器出现炎症反应,导致器官功能衰竭[23]。本研究还提示死亡者的APACHE Ⅱ,SOFA评分较生存者增高,这可能与survivin,SIRT1 下调后促进炎症介质释放,加重病情有关,导致患者的脏器功能受损加重,增加死亡风险。此外,脓毒症患者血清survivin,SIRT1 水平与炎症因子、APACHE Ⅱ,SOFA 评分均呈负相关,证实二者与脓毒症病情相关。survivin 表达过低可通过激活转录激活子3 磷酸化诱发脏器损害,参与脓毒症后脏器功能受损过程,而SIRT1 表达过低可通过介导炎症反应影响脓毒症患者病情,二者低表达均能促进脓毒症进展,加重病情,致预后不良。魏明豪等[24]发现将SIRT1/叉头框转录因子O 亚族1 信号通路激活,能减轻脓毒症小鼠的炎症程度,缓解该病所致的脑损害。曹佳等[25]也发现在SIRT1 激活后,能缓解脓毒症小鼠的认知障碍,这可能与其对叉头框转录因子O 亚族1,NF κB 信号通路的调节作用有关,上述研究均间接提示SIRT1 对脓毒症预后有影响。既往关于survivin 与脓毒症关系的研究较少,本次研究二者之间的关系也处于初步探索阶段,未来还需对此进行更深入探讨。本次结果显示survivin,SIRT1 单独评估脓毒症预后的AUC 分别为0.710,0.756,有学者采用CRP,PCT 评估脓毒症预后,AUC 分别为0.57,0.48[26],这明显低于本次血清survivin,SIRT1 单独评估时的AUC,进一步证实survivin,SIRT1 在脓毒症预后中评估价值更高。
综上,survivin,SIRT1 在脓毒症患者血清中水平降低,二者与炎症因子存在明显相关性,对预后具有一定评估价值。本研究局限性为未进行院外随访,且收集到的样本较少,日后将延长研究时限,增加样本量,增设院外随访分析survivin,SIRT1对脓毒症预后的影响。

