经腹超声联合经阴道超声早期鉴别异位妊娠的临床价值分析
倪 晓 原
(江苏省常州市新北区奔牛人民医院(B超室) 常州 213131)
异位妊娠(ectopic pregnancy,EP)在临床十分常见,指孕卵于宫腔外着床发育的过程,发病病因主要与附件炎、精子游走等相关[1]。EP临床症状包括停经、腹痛、阴道出血等,若未及时发现或误诊,可严重威胁患者生命安全。而及时发现并正确治疗可使大部分患者保留生育功能,且可获得良好预后,故早期发现诊断EP有重要临床意义[2]。近年来我国超声技术得到较快发展,在妇产科疾病诊断中应用逐渐广泛,经阴道超声可清晰显示盆腔脏器结构,使EP在未破裂前得到确诊成为可能[3]。但单独应用经阴道超声容易出现漏诊,为进一步提高EP诊断准确性,本研究将经腹部超声联合经阴道超声联合用于2018年9月~2020年9月收治的70例疑似EP早期鉴别中,旨在评价其临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年9月-2020年9月收治的70例疑似异位妊娠的患者为研究对象,年龄20~40岁,平均年龄(30.59±2.74)岁;停经时间36~85d,平均停经时间(57.14±3.46)d;初次妊娠5例,多次妊娠65例;未生育者19例,有生育史者51例,行宫腔手术者43例。
1.2 纳入、排除标准
纳入标准:(1)年龄≥20岁;(2)入院后均行血、尿液HCG检查,24h内HCG检查、初步诊断为妊娠或疑似EP;(3)患者及家属均对研究知情,且签订同意书。
排除标准:(1)下腹扪及肿块者;(2)合并其他妇科疾病者;(3)既往存在腹部手术史者;(4)精神、认知、智力等功能障碍者;(5)合并严重肝肾功能不全者;(6)检查依从性较差,或存在检查禁忌证者。
1.3 方法
所有受检者均行经腹部超声、经阴道超声检查,经腹部超声检查:检查前嘱受检者适量饮水保持膀胱充盈,协助受检者取平卧位应用GE公司的P9型多普勒超声诊断仪对其检查,探头频率设置为3.5MHz,于探头涂抹适量耦合剂,随后置于下腹,仔细观察受检者子宫部位、形态、大小、内膜厚度等,探查有无孕囊、宫腔积液、腹部包块等。若孕囊无回声,囊壁较厚,孕囊可见胚芽及卵黄囊,着床位于偏子宫中心部位,则表明为宫内早孕。经阴道超声检查:嘱受检者将膀胱排空,取膀胱截石位,于臀部垫软枕,探头频率在5.0~7.5MHz间,涂抹耦合剂后戴一次性安全套,缓慢置入患者阴道穹隆处行多切面扫查,观察宫腔内有无孕囊、内部回声、囊壁厚度、周边血流参数等,观察有无包块、包块大小、内部回声及周边血流情况。若难以获取清晰图像则手压腹部,缩短探头与被测组织的距离,获取更清晰的图像。超声检查结果均由2名临床经验丰富的超声医师分别判断,两者结果一致则得出诊断报告;若结论不一致应共同阅片,对不一致原因进行分析,必要时可再行诊断,最终得出一致结论。
1.4 观察指标
以手术病理为金标准,计算经腹部超声、经阴道超声、联合超声诊断准确度、特异度、敏感度。比较三组附件包块、胚芽、宫内假孕囊、盆腔积液检出率差异。
1.5 统计学方法
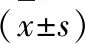
2 结果
2.1 手术病理及超声检查诊断结果分析
70例疑似EP的患者经手术病理确诊阳性56例,阴性14例,经腹部超声确诊阳性43例,阴性6例,经阴道超声确诊阳性46例,阴性10例,联合超声确诊阳性53例,阴性12例,见表1。
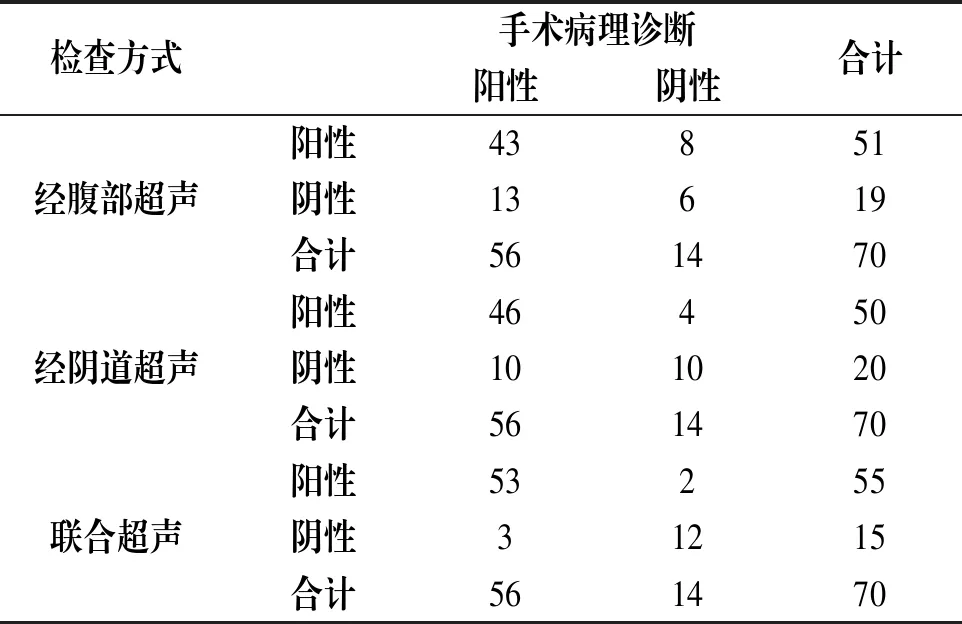
表1 手术病理及超声检查诊断结果分析
2.2 不同检查方式诊断准确度、特异度、敏感度比较
经腹部超声联合经阴道超声诊断准确率、特异度、敏感度分别为92.86%、85.71%、94.64%,明显较经腹部超声、经阴道超声单项检查高(P<0.05),见表2。
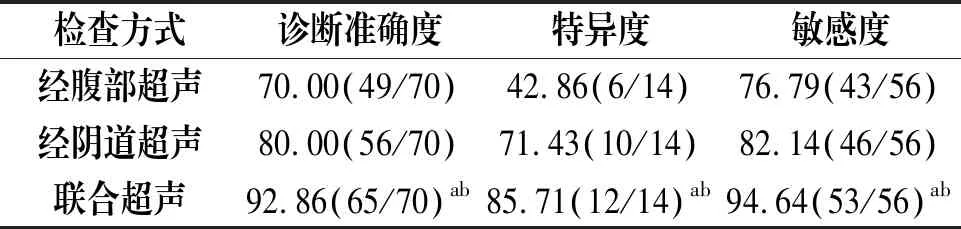
表2 不同检查方式诊断准确度、特异度、敏感度比较(%)
2.3 不同检查方式附件包块、胚芽、宫内假孕囊、盆腔积液检出率比较
经腹部超声联合经阴道超声对附件包块、胚芽、宫内假孕囊、盆腔积液检出率分别为78.57%、74.29%、71.43%、80.00%,明显较较经腹部超声、经阴道超声单项检查高(P<0.05),见表3。
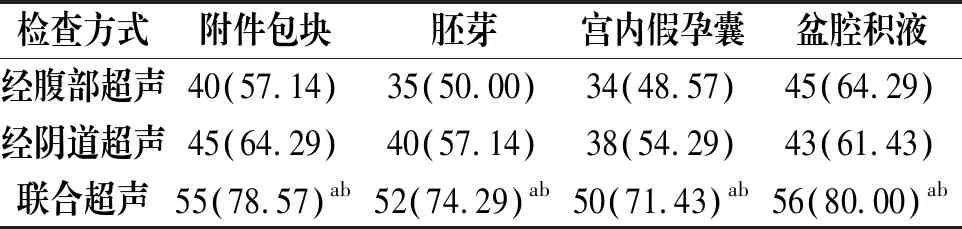
表3 不同检查方式附件包块、胚芽、宫内假孕囊、盆腔积液检出率比较[n=70,(%)]
典型病例:某女,30岁,因停经40余天,小腹痛,阴道少量出血来院就诊,门诊行尿hcg检查,确定怀孕,当日行腹部B超检查,未见明显胚囊,2d后行阴道B超检查,右侧输卵管间质部见一胚囊样液性暗区。

图1 腹部超声,未见明显异常
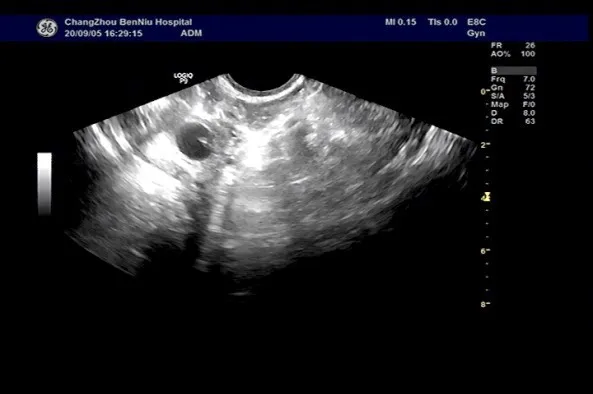
图2 2d后阴道超声,右侧输卵管间质部见一胚囊样液性暗区
3 讨论
EP为妇产科常见的一种急腹症,指受精卵在宫腔外组织或器官着床发育,占妊娠的0.56%~1.23%左右[4]。EP病因多为输卵管管腔或周边炎症,使得管腔不通畅,对孕卵正常运行造成阻碍,使得孕卵在输卵管内着床、发育,导致输卵管妊娠流产或破裂。EP患者通常在流产或破裂前无明显症状,给早期诊断增加一定难度,容易出现误诊或漏诊,耽误病情治疗。故采取科学有效的检查方式早期明确诊断EP有重要临床意义。
超声技术近年来不断发展,其具有无创、无辐射、重复性好等优势,在妇产科疾病诊断中应用较为广泛,使得妇产科疾病诊断准确率进一步提高。超声可明确子宫及附件区有无孕囊、包块、宫腔积液、胚芽等,而上述征象为EP早期超声诊断的明确指征,对确诊EP至关重要[5]。目前妇科超声检查包括经腹部超声及经阴道超声两种途径,均应用广泛。经腹部超声具有操作简便、扫描范围广等优势,检查前仅需充盈膀胱,可快速精准的显示腹腔内积液量,在急性异位妊娠中适用性较高[6]。但经腹部超声可受肥胖、肠壁紧张、肠胀气、膀胱充盈不佳等多种因素影响,可一定程度影响超声对EP的诊断准确率[7]。
经阴道超声指应用高频阴道探头直接置入阴道穹隆处进行检查,属腔内超声检查,可使探头与器官零距离接触,从而更加准确的显示宫内及附件的情况[8]。经阴道超声检查优势在于不需充盈膀胱,仅需排净尿液即可,且图像分辨率较高,不容易受到肠腔积气、肥胖等因素影响,可清晰显示宫腔、双侧输卵管及卵巢外包块的细微结构与特征,还可分辨盆腔积液性质。此外经阴道超声所用的高频探头频率较高,可获取更好的图像质量,利于发现附件包块及双侧卵巢,对子宫大小、内部回声等情况一目了然。经阴道超声作为一种腔内超声,不容易受腹部脂肪影响,且与靶器官距离相近,不需充盈膀胱,可减轻受检者憋尿痛苦,可有效弥补经腹部超声的一系列缺点。联合超声较经腹部单项超声检查相比,对宫外混合性团块的检出率更高,虽然经腹部超声有一定缺点,但其扫描范围广,便于全面观察盆腔积液、附件包块等情况,与经阴道超声联合应用可互补优势,提高临床诊断准确性,减少误诊或漏诊发生[9]。
李娟等[10]研究结果显示,经阴道超声联合经腹部超声诊断EP的准确度、特异度、灵敏度分别为88.33%、50.00%、92.59%,明显较经腹部超声及经阴道超声高,本次研究结果显示,联合超声诊断EP的准确度、特异度、灵敏度分别为92.86%、85.71%、94.64%,明显较单项检查高,与其研究结果基本一致,提示经阴道超声联合经腹部超声利于提高EP诊断准确性、特异度及敏感度。经腹部超声联合经阴道超声对附件包块、胚芽、宫内假孕囊、盆腔积液检出率均较单项检查高,提示联合超声对EP诊断效能较高,可提高EP征象的检出率,从而辅助临床尽早确诊EP。分析原因可能为经腹部超声联合经阴道超声可从不同角度反映宫内及附件的情况,还可规避干扰因素,互补优势,利于提高诊断准确性,为临床诊断EP提供可靠依据。
综上所述,经腹超声联合经阴道超声在异位妊娠早期鉴别中临床价值较高,可提高诊断准确度、特异度及敏感度,值得应用。