ESD术与EMR术治疗中年早期胃癌患者的疗效及对并发症、复发情况的影响
许 加 恒
(开封市中心医院内镜诊疗中心 开封 475000)
胃癌是世界范围内发病率极高的癌症之一,5年相对生存率仅在20%左右。早期胃癌通常指癌组织浸润深度仅限于黏膜及粘膜下层,其症状不明显,主要表现为食欲不振、腹胀,部分患者可能出现上腹部疼痛,随着病情的发展,患者逐渐出现消化不良等胃部不适症状。晚期症状主要表现为疼痛、呕血、黑便等。早诊断、早治疗可大大提高患者的生存几率,一旦胃癌发展至中晚期,便失去了最佳治疗时期[1-2]。随着内镜技术的发展和人们健康意识的增强,许多胃癌患者确诊时尚处在癌症早期,内镜下粘膜剥离术(ESD)和内镜下粘膜切除术(EMR)均为内镜下治疗早期胃癌的主要手段[3-4]。本研究选取2018年3月-2019年6月在我院进行治疗的71例早期胃癌患者为研究对象,比较ESD术与EMR术的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年3月-2019年6月在我院进行治疗的71例早期胃癌患者为研究对象。纳入标准:(1)经临床检查,确诊为早期胃癌者;(2)患者意识清楚,能正常交流者;(3)患者及其家属对本研究知情同意,且自愿签署知情同意书。排除标准:(1)合并心、肝、肾等重要脏器功能不全者;(2)手术禁忌症者;(3)既往精神病史;(4)依从性较差者。依据随机数字表法将其分为ESD组(n=35)和EMR组(n=36)。ESD组男19例,女16例;年龄40~65岁,平均年龄(51.74±8.21)岁;上皮内瘤变高级别病变21例,上皮内瘤变低级别病变14例;病变部位贲门部6例,胃体部9例,胃窦部20例;病灶直径1.1~6.4cm,平均病灶直径(2.84±0.51)cm。EMR组男21例,女15例;年龄41~65岁,平均年龄(52.33±8.17)岁;上皮内瘤变高级别病变20例,上皮内瘤变低级别病变16例;病变部位贲门部6例,胃体部8例,胃窦部22例;病灶直径1.2~6.5cm,平均病灶直径(2.91±0.62)cm。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1ESD组
该组患者进行ESD术进行治疗,具体方法如下:(1)对患者进行全身麻醉,麻醉成功后在内镜下准确确定病灶边缘,用0.2%靛胭脂染色;(2)标记:应用针形切开刀直接于病灶外缘5mm处进行标记,尽量使标记接近病灶边缘;(3)粘膜下注射:于病灶标记点外侧进行多点粘膜下注射,将病灶抬起,与肌层分离,注射液选取3~5mL靛胭脂、1mL肾上腺素和100mL生理盐水;(4)边缘切开:标记点外侧缘应用针形切开刀切开病变周围部分黏膜,切开过程一旦发生出血,冲洗创面明确出血点后用Hook刀电凝出血点;(5)剥离:用电刀于病灶下方对黏膜下层进行剥离,利用透明帽推开粘膜下层结缔组织,更好显露剥离视野;(6)创面处理:对术后人工溃疡创面可见血管进行预防性止血处理,较大血管用钛夹夹闭,最后创面喷洒黏膜保护剂。
1.2.2EMR组
该组患者进行EMR术进行治疗,具体操作如下:(1)对患者进行全身麻醉,在内镜下观察病变范围,并向病变边缘粘膜下注入生理盐水,维持病灶隆起状态;(2)采用内镜前端或负压吸引技术吸引凹陷病灶,吸入套管后收紧套圈器,切除病灶部位黏膜;(3)隆起病灶使用套圈器直接套住,电凝切除黏膜,若病灶较大可分次切除;(4)对出血点进行冲洗并电凝止血。
1.3 观察指标及疗效判定
(1)比较两组患者术中、术后情况,包括整块切除率、术中出血量、手术时间和住院时间;(2)比较两组患者术后并发症发生率,包括胃食管反流、感染、狭窄、穿孔、出血;(3)比较两组患者术后1年内复发情况。疗效判定标准:显效:病灶组织完全切除;有效:大部分病灶组织被切除;无效:患者大部分病灶组织未被切除,甚至病情恶化。总有效率=(显效+有效)/n×100%。
1.4 统计学方法
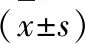
2 结果
2.1 两组患者术中、术后情况比较
ESD组患者病灶整块切除率高于EMR组,差异具有统计学意义(P<0.05);ESD组患者术中出血量、手术时间和住院时间均少于EMR组患者,差异具有统计学意义(P<0.05),见表1。
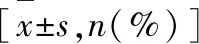
表1 两组患者术中、术后情况比较
2.2 两组患者术后并发症发生率比较
ESD组患者并发症总发生率为5.71%,低于EMR组的22.22%,差异具有统计学意义(P<0.05),见表2。

表2 两组患者术后并发症发生率比较[n(%)]
2.3 两组患者复发率比较
患者出院后,对其进行1年的时间的随访调查,发现ESD组35例患者,局部复发1例,复发率为2.86%;EMR组患者36例,复发7例,复发率为19.44%;ESD组患者复发率低于EMR组患者,差异具有统计学意义(P<0.05)。
2.4 两组患者疗效比较
ESD组患者治疗总有效率为100.00%,高于EMR组88.89%,差异具有统计学意义(P<0.05),见表3。
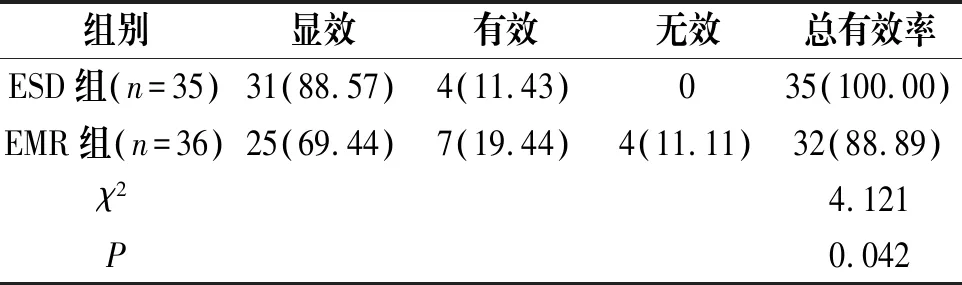
表3 两组患者疗效比较[n(%)]
3 讨论
胃癌属于消化道恶性肿瘤,起源于胃黏膜上皮细胞,其发病率和死亡率极高[5]。据世界卫生组织(WHO)统计,胃癌发病率正在逐年上升,现已居第2位,仅次于肺癌[6]。胃的任何部位均可能发生癌症,大部分属于腺癌,早期症状具有非特异性,易被忽视,当患者症状明显时,已发展至胃癌中晚期,丧失最佳治疗时机,不仅增加了患者的经济负担,也严重威胁了患者的生命安全,因而要求人们提高体检意识,早发现,早治疗[7-8]。随着医疗技术的不断进步,内镜下治疗消化道疾病技术越来越成熟,在临床应用中也越来越广泛,EMR最初主要用于早期胃癌的诊断,并随着内镜技术的进步,EMR术也得到相应的改进,因其微创、安全等优点[9],曾成为治疗早期胃癌的主要手段,但其也存在一定的局限性,包括治疗过程中切除次数多、术中出血量大、病灶范围不明确从而增加手术时间等情况[10-11]。ESD是近几年治疗早期胃肠道癌的一种新型治疗手段,具有更大的切除范围,可将病变范围较大的组织一次性切除,将病灶完整送检,同时还具有疗效好、创伤小、恢复快等优点[12-14]。本研究结果中,ESD组患者病灶整块切除率高于EMR组,差异具有统计学意义(P<0.05);ESD组患者术中出血量、手术时间和住院时间均少于EMR组患者,差异具有统计学意义(P<0.05);ESD组患者并发症总发生率为5.71%,低于EMR组22.22%,差异具有统计学意义(P<0.05);ESD组复发率为2.86%,低于EMR组患者19.44%,差异具有统计学意义(P<0.05);ESD组患者治疗总有效率为100.00%,高于EMR组88.89%,差异具有统计学意义(P<0.05)。表明相比于EMR术,ESD术治疗中年早期胃癌患者效果好,具有较高的整块切除率,术中出血量、手术时间和住院时间均相对较少,且并发症和复发率低,这与薛霁晖等[15]研究结果相一致。但本研究也具有一定局限性,考虑到样本数量较少,相关结论有待进一步证实。