妊娠期阴道菌群失衡对胎膜早破发生率及妊娠结局的影响
雷海燕
广东医科大学附属寮步医院 妇产科(广东 东莞 523380)
微生态系统是人体重要的有机组成部分,但人们对其的了解很少,某种程度上可以说是一个被遗忘的器官。阴道微生态系统是人体微生态系统的重要组成部分,具有十分复杂的结构组成。在女性阴道中一直寄居着数量巨大的微生物,虽种类繁多,但这些微生物彼此之间会相互制约,相互影响,正常情况下呈现的一种生态平衡状态,相当于阴道的一个自净工厂[1]。妊娠期女性由于激素水平的变化,其体内的雌性激素和糖原水平会大幅度上升,进而导致该时期女性的机体免疫出现变化,当机体免疫功能受到影响发生下降时,阴道菌群很容易受到影响,使得局部微环境发生改变,进而出现阴道菌群失衡情况,使得病原菌有机可乘,甚至引发生殖道感染,进而危及孕妇的健康[2]。本文将我院300例妊娠中晚期孕妇纳入研究,探讨了妊娠期阴道菌群失衡及对胎膜早破发生率及妊娠结局的影响,现报告如下。
1 资料和方法
1.1 一般资料
从本院妊娠中晚期孕妇中随机抽取300例,时间为2020年3月—2021年3月,所有孕妇均接受阴道微生态检验,孕妇年龄范围23~34岁,孕周为28~33周,孕次为1~4次。本次研究开展前已经得到了伦理委员会的审批。
纳入标准:(1)孕周大于或等于28周;(2)单胎妊娠,且妊娠期间均规律接受产检;(3)对于本次研究知情,且自愿参与;(4)近1个月内没有使用过抗生素、糖皮质激素以及免疫制剂。
排除标准:(1)合并有孕期相关合并症,比如妊娠期高血压、妊娠期糖尿病等[3];(2)患者伴有内科疾病,如肾病、甲状腺功能障碍、心肺功能异常等;(3)存在妊娠期并发症,如前置胎盘、胎盘早剥等;(4)近1个月内阴道有局部用药,或者参与研究前3日内有性生活史;(5)孕妇的临床资料不全。
1.2 方法
纳入本次研究的300例妊娠中晚期孕妇均接受滴虫、淋菌、假丝酵母菌以及细菌性阴道病等常规检查。具体方法是先对纳入研究的所有孕妇进行外阴常规消毒处理,并利用窥阴器充分将阴道和宫颈暴露出来,接着通过无菌拭子对孕妇宫颈口的分泌物进行采集,然后就是对采集的样本集中进行检查培养,包括有衣原体、淋菌、细菌等,对于是否存在衣原体和淋菌感染,具体可通过聚合酶链反应检测[4];通过棉签对孕妇的阴道壁侧以及后穹窿等部位进行分泌物的采集,然后通过高倍油镜对所采集的样本进行观察,如果发现样本中存在假丝酵母菌菌丝、芽孢以及滴虫等微生物,则可分别将所检测的样本判定为假丝酵母菌阳性、滴虫阳性;通过唾液检测法对接受检测的孕妇是否存在有细菌性阴道病情况进行判定,如果检测结果为蓝色,则为阳性[5]。根据检测结果,将检查阳性者纳入菌群失常组,共计45例,检查阴性者纳入菌群正常组,共计255例。
1.3 观察指标
对300例孕妇的微生态检验结果进行分析和观察,对阴道菌群失衡和阴道菌群正常孕妇不良妊娠结局发生情况进行统计以及比较,其中不良妊娠结局包括有早产、剖宫产,还包括有产褥感染、胎膜早破等。与此同时对新生儿结局进行统计和观察,新生儿不良结局常见的情况有病理性黄疸以及新生儿感染等。
1.4 统计学处理
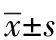
2 结果
2.1 对比2组的一般资料
纳入研究的300例妊娠中晚期孕妇中有45例孕妇菌群失常,其中滴虫2例,衣原体5例,淋菌1例,假丝酵母菌34例,细菌性阴道病3例。菌群失常组中假丝酵母菌感染所占比率达到75.56%,相较于其他致病菌(24.44%),明显更高,组间差异显著(x2=23.514,P<0.05)。对比菌群失常组和菌群正常组2组的一般基线资料,组间差异不显著(P>0.05)。见表1。

表1 比较2组一般基线资料
2.2 对比2组产妇发生胎膜早破及其他不良妊娠结局情况
2组产妇早产发生率差异不显著(P>0.05);相较于菌群失常组,菌群正常组胎膜早破及其他不良妊娠结局(产褥感染、剖宫产)的发生率明显更低,组间差异显著(P<0.05)。见表2。

表2 比较2组产妇发生胎膜早破及其他不良妊娠结局情况 [n(%)]
2.3 比较2组新生儿结局
相较于菌群失常组,菌群正常组病理性黄疸、低出生体重儿发生率明显更低,组间差异显著(P<0.05)。见表3。

表3 比较2组新生儿结局 [n(%)]
3 讨论
阴道微生态菌群具有十分庞大的种类和数量,被称之为维持女性阴道微生态系统平衡的第二道防线,资料表明处于正常育龄阶段的女性,其阴道中存有的微生物种类便超过了200多种,其中80%是乳酸菌,其余20%则为微生物,正常情况下pH值保持在3.8至4.5这个范围,这些寄生在阴道中的菌群和机体环境处于一种微生态平衡状态,而这种能够协调改变的动态平衡,可有效抵制病原微生物的入侵,有效维护阴道内环境的稳定[6-7]。女性怀孕后,随着妊娠的进展,其体内雌激素水平会大幅度升高,糖原也会在孕妇的阴道中不断地增加和堆积,进而给其他细菌的滋生和繁殖创造了有利的条件[8-9]。与此同时,妊娠期孕妇受到雌激素水平的影响,阴道黏膜会出现水肿以及发生充血,加上上皮的通透性受到影响也会得到提高,阴道黏膜原本的屏障功能减弱,很容易受到致病菌入侵,使得乳酸菌水平水下降,随着其他致病菌的大量繁殖,尤其是假丝酵母,最终导致阴道菌群失衡,生殖道感染发生[10]。除此之外,妊娠期孕妇的免疫功能变化也是引发阴道菌群失衡的重要原因。有研究指出妊娠期阴道菌群紊乱的发生几率明显要比非妊娠期女性高,并且阴道菌群紊乱在妊娠早、中、晚期均可能发生。本次研究中300例妊娠中晚期孕妇中有45例孕妇菌群失常,其中滴虫2例,衣原体5例,淋菌1例,假丝酵母菌34例,细菌性阴道病3例。菌群失常组中假丝酵母菌感染所占比率达到75.56%,相较于其他致病菌(24.44%)明显更高,组间差异显著(P<0.05)。结果说明妊娠中晚期阴道微生态容易发生变化,并且在阴道菌群失衡孕妇中检出假丝酵母菌呈阳性的比例最高。
乳酸菌是阴道菌群中的优势菌群,也是维持阴道内微生态平衡的主力军,对于抵抗外界各种病原微生物对机体的入侵具有十分重要的作用。当女性的阴道菌群失衡时,除了有益菌也就是乳酸杆菌的数量在减少外,其他寄存在阴道中的细菌都会借此机会大量的发生繁殖,并在这个过程中产生多种有害物质,如磷脂酶、水解酶以及弹性蛋白酶等,而这些物质会使影响孕妇胎膜细胞中的胶原以及基质,使其发生水解,同时还会使得胎膜细胞的磷脂出现分解情况,因此很容易引发胎膜早破的出现;当这些物质扩散到子宫颈时,则会引发子宫颈黏液的分解,使得上行的阴道致病菌很容易就透过孕妇子宫颈黏液所构建的保护屏障,进而引发功能感染和胎儿感染的发生。与此同时,下生殖道感染致病菌不仅会释放毒素,还会引发一系列的炎症反应,而这些也都可能会增加孕妇子宫发生收缩反应,进而可能会导致孕妇不良情况的出现,如胎膜早破、胎儿早产等,与此同时还会增加产褥感染的几率。本研究中阴道菌群失衡孕妇所检出的最多的致病菌便是假丝酵母菌,该致病菌作为条件致病菌,在孕妇机体免疫功能减弱时,不仅能在阴道中大量的繁殖,还能够代替乳酸杆菌成为菌群中的优势菌,具有十分强悍的侵袭能力和毒性[11]。
近年来,临床对于妊娠期阴道菌群情况和妊娠结局关系进行更为深入的研究,普遍认为高比例的阴道菌群失衡已逐渐发展为诱发孕妇不良妊娠结局出现的重要因素,而定期接受相关检查并通过医疗手段恢复阴道菌群平衡,有助于减少不良妊娠结局的发生。本次研究结果显示相较于菌群失常组,菌群正常组胎膜早破及其他不良妊娠结局(产褥感染、剖宫产)的发生率明显更低,组间差异显著(P<0.05);相较于菌群失常组,菌群正常组新生儿病理性黄疸、低出生体重儿发生率明显更低,组间差异显著(P<0.05)。本次研究结果和既往研究[12]结论一致,结果说明妊娠期阴道菌群失衡可增加胎膜早破以及其他不良妊娠结局的发生风险。为降低妊娠期阴道菌群失衡多造成的危害,临床应该加强对妊娠期孕妇阴道菌群情况的评价,对于存在菌群失衡的孕妇及时采取有效的干预措施,预防细菌大量感染的发生,以提高妊娠期的保健水平,确保孕妇和胎儿的健康安全。
综上所述,阴道微生态的不同,会使得孕妇妊娠结局的不同,妊娠期阴道菌群失衡可增加胎膜早破风险,导致不良妊娠结局风险增加,因此需要加强监测,最大程度降低阴道菌群失衡对母婴造成的不良影响,确保孕妇和胎儿的健康和生命安全。

