冠心病心律失常患者应用炙甘草汤加减治疗的作用分析
王士玲
(烟台市蓬莱中医医院心病一科,山东烟台 265600)
冠心病为常见心血管疾病,多是冠状动脉狭窄或阻塞,引起心肌缺氧、缺血性坏死所致,在中老年人群中高发[1]。心律失常为冠心病常见并发症之一,以心室颤动、心动过速、室性早搏为常见表现,严重时可对患者生命造成严重威胁。西药为现阶段临床治疗冠心病心律失常的常用手段,可在一定程度上控制症状,但在改善心功能方面尚存不足。传统中医学将冠心病归为“厥心痛”范畴,心律失常为“脉结代”“心悸”范畴,瘀热互结、气阴不足为导致冠心病心律失常的重要病机[2]。炙甘草汤为补益剂,具通阳复脉、益气滋阴之功。鉴于此,本研究探讨冠心病心律失常患者经炙甘草汤加减治疗的效果。现报道如下。
1 资料与方法
1.1 一般资料
选取我院收治的112例冠心病心律失常患者。纳入标准:(1)西医诊断符合《冠心病诊断与治疗指南》[3]中冠心病心律失常相关诊断标准,经超声、冠脉造影等检查确诊;(2)中医诊断符合《中医病证诊断疗效标准》[4]中冠心病心律失常相关诊断标准:心悸,气短,神倦乏力,口唇紫暗,小便清长,夜尿频多,苔厚腻或白腻,舌体肥胖,脉弦涩或弦滑;(3)美国纽约心脏病协会(NYHA)心功能分级为Ⅰ~Ⅲ级;(4)意识清楚。排除标准:(1)存在甲状腺功能亢进者;(2)存在急性心肌梗死者;(3)存在药物过敏史者;(4)存在精神疾病者;(5)合并重度感染者;(6)合并肝肾疾病者。本研究经我院医学伦理委员会审批,患者均签署知情同意书。采用随机数字表法将患者分为两组,各56例。对照组男31例,女25例;年龄57~78岁,平均年龄(65.66±4.13)岁;病程0.5~4年,平均病程(2.95±0.59)年;体重指数19.7~29.4 kg/m2,平均体重指数(23.74±1.44)kg/m2。观察组男33例,女23例;年龄58~76岁,平均年龄(65.39±4.21)岁;病程0.5~4年,平均病程(2.92±0.57)个月;体重指数19.9~29.3 kg/m2,平均体重指数(23.77±1.39)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组
口服稳心颗粒剂(山东步长制药股份有限公司,国药准字Z10950026),1袋/次,开水冲服,3次/d。连续治疗3个月。
1.2.2 观察组
在对照组基础上加用炙甘草汤:选择麦冬15 g、炙甘草30 g、桂枝12 g、生地黄30 g、党参15 g、生姜6 g、大枣5枚、葛根15 g、丹参20 g为基础方。随症加减:气滞胸闷者加薤白12 g、瓜蒌15 g;心阳虚衰者加附子12 g、党参12 g;失眠者加远志15 g、酸枣仁20 g;阴虚火旺者加知母10 g、黄柏10 g。加水煎煮,弃渣留汁200 mL,早晚各温服100 mL。连续治疗3个月。
1.3 观察指标
(1)于治疗前与治疗3个月后经心脏彩超测定两组左室射血分数 (LVEF)、左室舒张末期内径(LVEDD)、左室收缩末期直径(LVESD)。
(2)于治疗前与治疗3个月后参照《中医病证诊断疗效标准》[4]评估两组气短、神倦乏力、心悸积分,每项计0~6分,分值越高说明症状越严重。
(3)经心脏彩超测定两组治疗前后24 h房性期前收缩次数以及室性期前收缩次数。
(4)记录两组治疗期间食欲减退、窦性心动过缓和低血压等不良反应的发生情况。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据分析,计数资料用[n(%)]表示,计量资料用(±s)表示,分别采用χ2、t检验。P<0.05为差异有统计学意义。
2 结 果
2.1 心功能指标组间比较
治疗后,两组LVEF均高于治疗前,LVEDD、LVESD均短于治疗前,且观察组LVEF高于对照组,LVEDD、LVESD均短于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组心功能指标比较(±s)

表1 两组心功能指标比较(±s)
注:与同组治疗前比较,a P<0.05
组别LVEF(%)治疗前 治疗后LVEDD(mm)治疗前 治疗后对照组(n=56)观察组(n=56)t值P值37.14±3.68 37.65±3.82 0.720 0.473 42.29±4.64a 49.96±4.12a 9.250 0.000 63.52±6.96 62.81±6.17 0.571 0.569 54.89±3.24a 49.49±3.47a 8.512 0.000 LVESD(mm)治疗前 治疗后51.24±4.50 51.11±4.98 0.145 0.885 47.27±3.20a 40.89±4.17a 9.083 0.000
2.2 症状积分组间比较
治疗后,两组气短、神倦乏力、心悸积分均低于治疗前,且观察组上述症状积分均低于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组症状积分比较[(±s),分]

表2 两组症状积分比较[(±s),分]
注:与同组治疗前比较,b P<0.05
组别气短治疗前 治疗后神倦乏力治疗前 治疗后对照组(n=56)观察组(n=56)t值P值4.06±0.38 4.11±0.41 0.669 0.505 2.29±0.71b 1.13±0.55b 9.666 0.000 4.21±0.67 4.15±0.71 0.450 0.647 2.53±0.56b 1.46±0.67b 9.170 0.000心悸治疗前 治疗后4.24±0.63 4.11±0.78 0.970 0.334 2.27±0.45b 1.32±0.33b 7.376 0.000
2.3 24 h房性期前收缩次数以及室性期前收缩次数组间比较
治疗后,两组24 h房性期前收缩次数以及室性期前收缩次数均少于治疗前,且观察组均少于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 24 h房性期前收缩次数以及室性期前收缩次数组间比较[(±s),次]
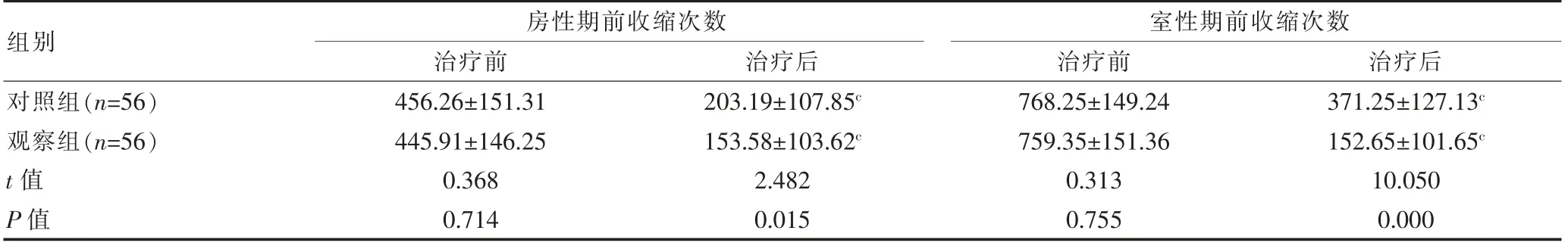
表3 24 h房性期前收缩次数以及室性期前收缩次数组间比较[(±s),次]
注:与同组治疗前比较,c P<0.05
组别对照组(n=56)观察组(n=56)t值P值房性期前收缩次数治疗前 治疗后456.26±151.31 445.91±146.25 0.368 0.714 203.19±107.85c 153.58±103.62c 2.482 0.015室性期前收缩次数治疗前 治疗后768.25±149.24 759.35±151.36 0.313 0.755 371.25±127.13c 152.65±101.65c 10.050 0.000
2.4 不良反应组间比较
观察组出现食欲减退2例,窦性心动过缓1例,低血压2例,不良反应发生率为8.93%(5/56);对照组出现食欲减退1例,窦性心动过缓1例,低血压1例,不良反应发生率为5.36%(3/56)。两组不良反应发生率对比,差异无统计学意义(χ2=0.135,P=0.714)
3 讨 论
心律失常发病机制可能与心脏冲动节律、频率、传导速度以及起源部位等异常有关,是冠心病常见并发症。受人口老龄化加剧、不良饮食习惯等因素影响,冠心病心律失常发病率增加;冠心病心律失常持续发展会对患者心脏泵功能造成严重影响,甚至会增加猝死风险[5]。
胺碘酮等相关抗心律失常药物虽可在一定程度上缓解冠心病心律失常患者临床症状,但不良反应较多,且不适宜长期服用。传统中医认为,冠心病心律失常的发生是因脏气虚衰,阳气不振,阴血不足,致心脉失养,发为此病,临床治疗应注重活血化瘀、益气养阴、定悸复脉[6]。刘仕利等[7]研究指出,冠心病心律失常(阳气虚衰、痰瘀互结)患者经祛痰化瘀以及益气温阳法治疗后,心绞痛发作次数、躯体活动受限程度都得到明显改善。本研究结果显示,治疗后,两组LVEF均高于治疗前,LVEDD、LVESD均低于治疗前,且观察组LVEF高于对照组,LVEDD、LVESD均低于对照组;治疗后,两组气短、神倦乏力、心悸积分均低于治疗前,且观察组气短、神倦乏力、心悸积分均低于对照组;治疗后,两组24 h房性期前收缩次数以及室性期前收缩次数均少于治疗前,且观察组均少于对照组,提示冠心病心律失常患者服用炙甘草汤效果确切,可有效改善患者临床症状及心功能。甘草汤药方中麦冬润肺清心、养阴生津;炙甘草清热解毒、健脾益气;桂枝温经通脉、平冲降气;生地黄养阴生津、滋阴养血;党参生津养血、补中益气;生姜温经止血;大枣补气养血、保肝护肝;葛根托举阳气、生津止渴;丹参清心除烦、通经止痛。同时对气滞胸闷者加薤白、瓜蒌可宽胸散结、理气通阳;对心阳虚衰者加附子、党参可生津止渴、补火助阳;对失眠者加远志、酸枣仁可养心安神;对阴虚火旺者加知母、黄柏可滋阴降火。炙甘草汤中诸药合用,可共起振奋心阳、行气止痛、滋阴益气以及活血化瘀之效,同时在辨证施治原则指导下根据患者个体差异进行药物加减,可满足个体化治疗需求,更好地改善临床症状。现代药理学研究表明,炙甘草汤方剂中薤白、瓜蒌可有效促进冠状动脉扩张,降低心肌耗氧量,抵抗心肌缺血;桂枝可扩张外周血管,改善心肌循环;丹参内丹参素可起到扩冠与抗心律失常等效果[8-9]。西药综合治疗与炙甘草汤加减治疗联合应用,可互相补充、标本兼顾、协同增效,更好地改善患者心功能。叶海涛等[10]研究发现,与单纯西药治疗相较,在心律失常(持续性房颤)患者中加用炙甘草汤加减治疗,可增强临床疗效,进一步改善心功能及临床症状,此结果与本研究具有一致性,进一步证明炙甘草汤加减治疗在心律失常患者中的应用价值。本研究结果还显示,两组不良反应发生率无明显差异,提示冠心病心律失常患者采用甘草汤加减治疗安全性较高。其原因为中医药配伍注重平衡,并能够根据患者情况对症加减,不仅能够增强药效,还可有效减轻毒副作用,故不会增加不良反应的发生,安全可靠。
综上所述,在冠心病心律失常患者加用炙甘草汤加减治疗效果确切,可有效缓解临床症状,促进心功能改善,安全可靠。

