围术期非重症患者应激性溃疡出血预防用药合理性评价指标体系的建立
温爱萍,朱熹,宗晔,杨盈赤,李丹丹,李哲,沈素*(首都医科大学附属北京友谊医院,.药剂科;.泌尿外科;.消化内科;.普通外科,北京 00050)
应激性溃疡(stress ulcer,SU),又称应激性黏膜病变(stress related mucosal disease,SRMD),是机体处于各类严重创伤、危重疾病或严重心理疾病等应激状态下,出现的急性胃肠道黏膜糜烂、溃疡等病变,严重者可并发消化道出血、甚至穿孔,可使原有疾病的程度加重及恶化,增加病死率[1]。SU 是手术并发症之一,尤其是困难、复杂的手术,可能引起胃肠道出血,最终导致患者住院时间延长和死亡率增加[2]。对于非重症患者,2004年美国药师协会指南不推荐进行SU 预防[3],但非重症患者SU 预防用药仍比较普遍[4]。本课题组前期研究表明,本院围术期非重症患者SU 预防用药比例占69.5%[5]。据报道,国内围术期患者SU 预防用药率为19.1%~67.1%[6-7],远高于报道的围术期患者SU出血的发生率(0.92%~12.61%)[8-11]。
目前尚未有专门针对围术期非重症患者SU出血预防用药合理性评估的相关报道,为了更便于临床评估围术期非重症患者SU 出血预防用药的合理性,本文尝试采用Delphi 专家函询法建立针对这一人群的预防用药合理性评价指标体系,现报道如下。
1 资料与方法
1.1 成立研究小组
研究小组由7 名成员组成,基本信息如下:①年龄:(41.0±11.9)岁;② 工作年限:(16.8±14.1)年;③ 职称:高级职称医师3 人,高级职称药师2 人,中级职称药师2 人;④ 学位:博士3 人,硕士3 人,学士1 人。研究小组成员均接受过临床研究方法学相关培训,其主要任务为文献检索、拟订函询问卷、确定函询专家、发放和回收问卷、整理和统计回收问卷结果。
1.2 拟订函询问卷
以“应激性溃疡”“应激性胃黏膜病变”“预防”“指南”“指导原则”“共识”“评价”“标准”等为关键词检索PubMed、Medline、中国期刊全文数据库、中国生物医学文献数据库、万方数据库、维普数据库,提取SU 预防用药合理性评价相关指标,拟订第一轮函询问卷初稿。由研究小组遴选10 名临床工作经验丰富的高级职称专家组成临床专家小组,包括消化内科、普外科、骨科、泌尿外科和耳鼻喉科专家各2 名。先将函询问卷初稿及相关循证信息提取表,以邮件的方式发送给专家小组成员审阅。然后召集专家小组成员,对函询问卷形式和具体条目进行确定,同时就各条目的定义进行讨论,形成第一轮函询问卷。
函询问卷由四部分组成。第一部分为问卷填写说明,包括本研究的背景、目的、意义和填写方法;第二部分是围术期非重症患者SU 出血风险因素评估,请专家按照Likert 5 级评分法(1 =微小影响,2 =较小影响,3 =一般影响,4 =较大影响,5 =重大影响)对风险因素条目进行分级,也可在每个条目后的空白处填写专家意见。预防用药指征的判断标准:存在重大影响因素≥1个、较大影响因素≥2 个、一般影响因素≥3 个或1 个较大影响因素联合2 个一般影响因素。第三部分是围术期非重症患者SU 出血预防用药评估,请专家就预防用药种类、给药途径、给药方案和停药时机等进行选择,同时也可填写其他意见。第四部分是专家基本情况调查表和专家自我评测表,包括专家的个人信息、专家对评价指标的判断依据和熟悉程度等。
1.3 确定函询专家
遴选北京市八家三甲综合医院相关专业的23名高级职称专家进行函询,包括15 名外科专家(普通外科4 名、耳鼻喉科3 名、骨科3 名、泌尿外科2 名、神经外科2 名、血管外科1 名)、4名消化内科专家和4 名药学专家。要求所有专家均已从事相关专业10年以上,且表示愿意配合至少完成两次函询。
1.4 发放和回收函询问卷
本研究共进行了3 轮函询。由研究小组成员将拟订的函询问卷通过微信发送给专家,每轮函询时间为2 周。问卷回收后,由研究小组对问卷进行归纳、整理,参考函询专家的意见,讨论是否对函询问卷进行修订,如果决定对问卷进行修订,在下一轮的函询问卷中注明,每轮函询间隔时间为4 周。
1.5 数据录入及统计分析
将函询问卷数据结果录入Excel 2007,采用SPSS 18.0 进行统计分析。风险因素等级和用药合理性评价指标的确定标准:若同意某一风险分级或某一用药指标的专家比例超过70%(第三轮标准为50%),则可确定该风险分级或用药指标;若同意专家比例不足30%,经研究小组集中评议,同时结合函询专家文字意见,可拒绝该风险分级或用药指标,在下一轮函询问卷中删除;若同意专家比例在30%~70%,则继续进入下一轮函询问卷[12]。对于函询过程中的专家意见,由研究小组集中评议,决定是否修订下一轮函询问卷。同时统计分析函询专家的基本情况、积极系数、权威系数等:① 函询专家基本情况。用频数和构成比描述。② 函询专家积极系数。可反映专家对本研究的关心和支持程度,用函询问卷的有效回收率表示,当值>70%视为专家积极程度较高[13]。③ 函询专家权威系数。主要指专家对问题做出判断的依据和专家对该问题的熟悉程度,专家的权威程度Cr =(Ca +Cs)/2,其中Ca 为专家的判断系数,Cs 为专家的熟悉程度系数,当专家的权威系数≥0.7 时则表明专家权威性比较高,研究结果可靠[14]。
2 结果
2.1 函询专家基本情况
函询专家共23 人,男16 人,女7 人,平均年龄(45.48±6.83)岁,相关领域工作年限(20.13±7.80)年。
2.2 专家积极程度
三轮函询问卷的回收率分别为100%、82.61%和82.61%。
2.3 专家权威程度
三轮函询专家的判断系数、熟悉程度系数和专家权威系数见表1。
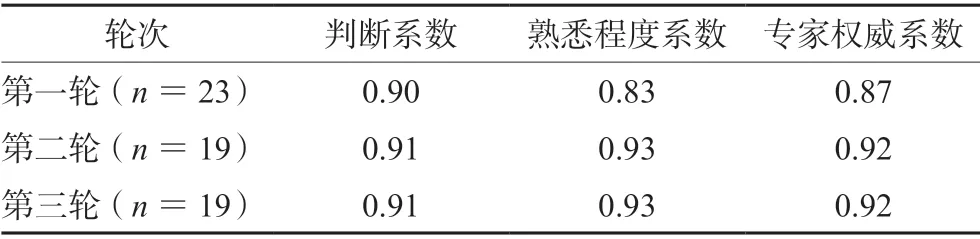
表1 三轮函询专家的权威程度Tab 1 Authority level of three rounds of consultation experts
2.4 函询结果
围术期非重症患者SU 出血影响因素及其影响程度评估的函询结果见表2。相关风险因素的定义或标准:

表2 围术期非重症患者应激性溃疡出血影响因素及其影响程度函询结果 (%)Tab 2 Influence factors of stress ulcer bleeding in perioperative non-critical patients in correspondence consultation(%)
① 有临床意义的消化道溃疡出血:1年内出现呕血、咖啡样胃引流液、黑便、血便伴平均动脉压降低20 mmHg(1 mmHg =133.3 Pa),或血红蛋白降低20 g·L-1,或需要内镜检查/手术干预;② 凝血功能异常:血小板计数(PLT)<50×109·L-1或凝血激活酶时间(PTT)>2 倍正常值或国际标准化比值(INR)>1.5;③ 治疗性抗凝:使用利伐沙班、达比加群、依诺肝素>0.6 mL·d-1、那屈肝素钙>0.6 mL·d-1、达肝素钠>0.24 mL·d-1中任一药品;④ 急性肾功能不全:48 h 内血肌酐增高≥0.3 mg·dL-1(≥26.5 µmol·L-1),或血肌酐增高至≥基础值的1.5 倍,且明确或经推断其发生在7 d 之内,或持续6 h 尿量<0.5 mL/(kg·h);⑤ 预防性抗凝:使用依诺肝素≤0.6 mL·d-1或那屈肝素钙≤0.6 mL·d-1或达肝素钠≤0.24 mL·d-1;⑥ 大剂量激素:使用≥40 mg·d-1甲泼尼龙、≥7.5 mg·d-1地塞米松、≥200 mg·d-1氢化可的松或其他品种的等效剂量;⑦ 中重度慢性肾功能不全:GFR <45 mL/(min·1.73 m2)。
有专家在第一轮函询问卷中指出:应明确此评价指标体系仅适用于择期手术患者,且仅适用于进行复杂手术或涉及重要脏器手术的患者,否则可能增加预防用药率。研究小组讨论后,接受了此项意见,并在第二轮函询问卷中增加了这个项目,函询专家是否同意这个条目,结果是全部专家同意,接受率100%。
针对围术期非重症患者SU 出血预防用药评估,所有条目均在第一轮达到确定标准,详见表3。
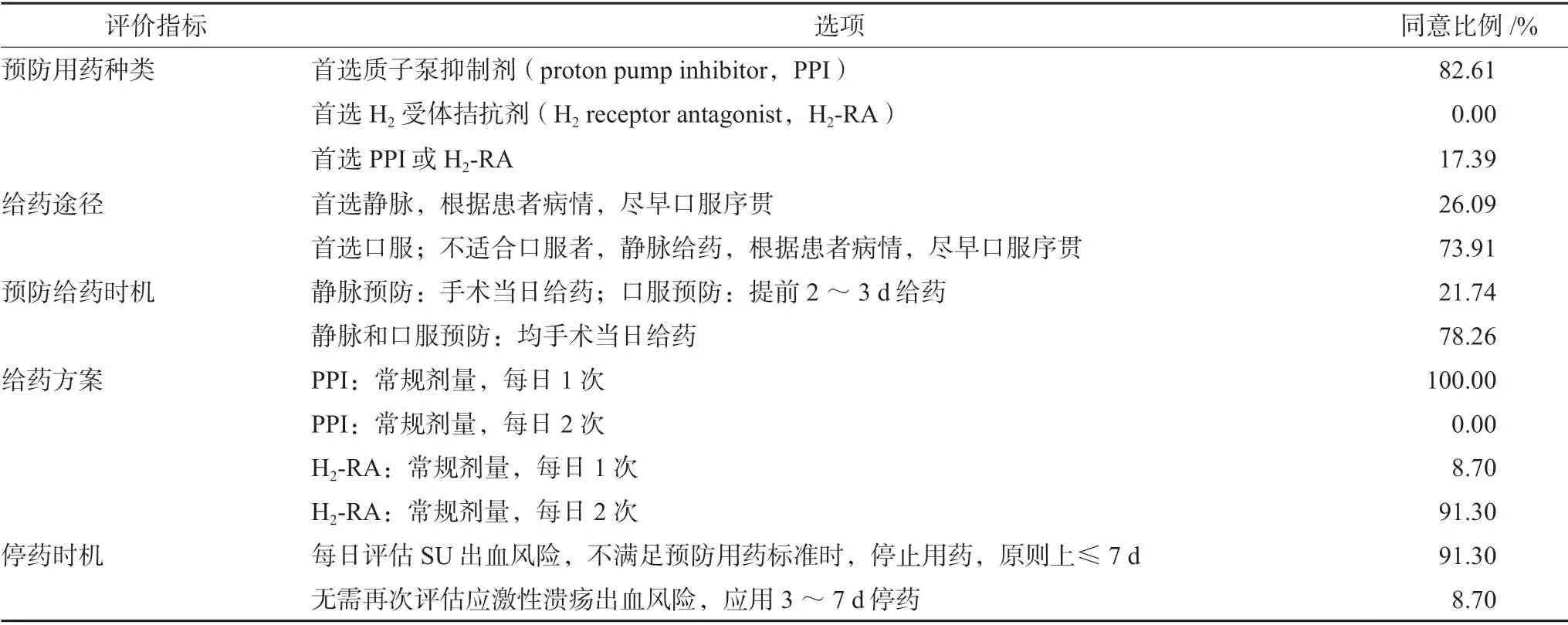
表3 围术期非重症患者应激性溃疡出血预防用药评估条目函询结果Tab 3 Correspondence consultation of perioperative stress ulcer bleeding prophylaxis evaluation items for non-critical patients
2.5 围术期非重症患者SU 出血预防用药合理性评价路径
为了便于应用,根据函询结果,研究小组制作了围术期非重症患者SU 出血预防用药合理性评价路径图,见图1。
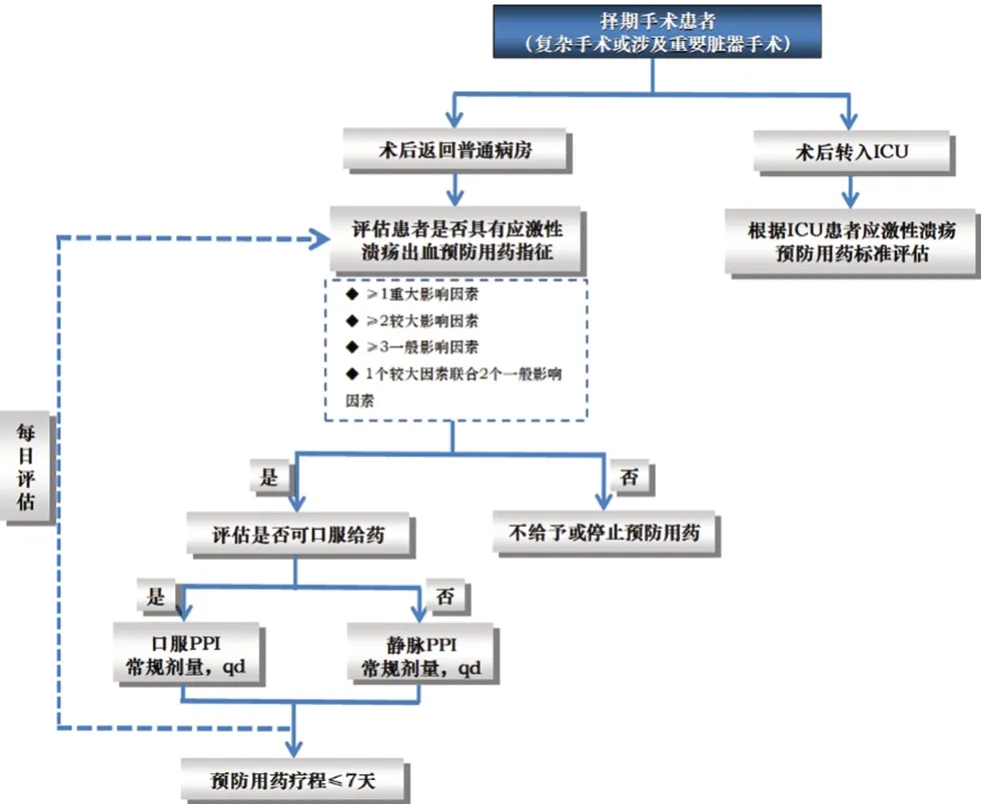
图1 围术期非重症患者应激性溃疡出血预防用药合理性评价路径图Fig 1 Path diagram of rationality evaluation of perioperative prophylaxis for stress ulcer hemorrhage in non-critical patients
3 讨论
本评价指标体系应用Delphi 法,在系统检索SU 预防相关文献的基础上,对SU 相关风险因素信息进行了提取和整理,组织函询专家以外的相关专家对第一轮函询问卷进行了充分讨论,筛选出围术期非重症患者可能存在的SU 出血风险因素,同时明确了相关风险因素的定义,确定了SU 预防用药指征的评价标准。
目前针对SU 预防,国内外发布了多个指南、共识和评价标准[1-2,15-20],但多是针对危重症患者制定或风险评估标准的证据来源于危重症患者,其中《湖南省质子泵抑制剂的临床应用指导原则》(试行)[18]和《应激性黏膜病变预防与治疗——中国普通外科专家共识》[2]及《质子泵抑制剂优化应用专家共识》[20]指出对非重症患者也应综合评估SU 的风险,必要时加以预防,并建议参考美国学者Herzig 等[21]在2013年进行的一项纳入75 723 例非重症患者的大型队列研究中建立的SU 出血风险评分系统。而此评分系统是基于全部非重症监护室住院患者建立的,包括41%的内科患者,其余为普通外科、外科专科、妇产科和精神科患者,外科患者所占比例不清楚,未将手术作为风险因素之一进行评估,笔者前期应用Herzig 评分系统对265 例围术期非重症患者SU预防用药合理性进行了回顾性分析,结果表明,有预防用药指征的患者仅为9 例(3.40%),其是否适用于围术期患者并不明确。
需注意的是多数围术期患者是不需要进行SU 预防评估的,本评价指标体系的对象是进行复杂或涉及重要脏器的择期手术患者,《应激性溃疡防治专家建议(2018 版)》也指出,各种困难、复杂的手术是诱发SU 的应激源,然而,复杂手术的标准有待统一。根据国家卫健委2013年发布的《医疗机构手术分级管理办法(试行)》,根据风险性和难易程度不同,手术分为四级:一级手术是指风险较低、过程简单、技术难度低的手术;二级手术是指有一定风险、过程复杂程度一般、有一定技术难度的手术;三级手术是指风险较高、过程较复杂、难度较大的手术;四级手术是指风险高、过程复杂、难度大的手术[22]。但有研究考察了北京市属医院的手术分级管理现状,各医院制定手术分级目录时,参考的标准不尽统一[23]。欧洲外科协会(European Surgical Association,ESA)发布了针对重大或复杂手术(major surgery)定义的共识指出,术前合并疾病较多、术中血管夹闭或器官缺血、术中失血量高(>1000 mL)、术中去甲肾上腺素需要量高(>10 μg·min-1)、手术时间长(>4 h)、围术期输血、术后全身炎症反应和需要特级护理可以考虑作为重大或复杂手术的标准[24]。
针对围术期非重症患者SU 出血预防用药评估,函询专家在第一轮就得出了较为一致的意见,但需要注意的是除给药方案外,其他几项评价指标并无较为充分的循证支持,还需进一步考察。针对预防用药种类,函询专家较为一致的推荐PPIs,这一结果与应激性溃疡防治专家建议(2018 版)[16]一致,也与我们2020年进行的非重症患者SU 预防用药系统评价结果相一致[25]。湖南省质子泵抑制剂的临床应用指导原则(试行)建议中高危出血风险的非重症患者首选PPI 或H2受体拮抗剂;高危出血风险的非重症患者首选PPI[18]。在给药途径方面,多数函询专家建议首选口服,这与其他专家共识的推荐一致[16,18],2013年的一项系统评价结果也显示,口服和静脉用PPIs 在消化性溃疡出血患者中的临床效果差异无统计学意义[26]。湖南省质子泵抑制剂的临床应用指导原则(试行)建议高危出血风险的非重症患者首选静脉给药[18]。对于给药时机,多数专家选择了手术当日给药,这可能与临床目前的给药习惯有关。《质子泵抑制剂预防性应用专家共识(2018)》建议在拟订手术前一日给药[15]。对于口服给药,由于PPIs 一般3 ~5 d 达到药效稳态,因此有研究者建议术前3 ~5 d 给药;H2-RA使用3 d 左右能出现耐药,建议术前1 d 开始服用[5]。据报道,SU 的发生大多集中在原发疾病发生的3 ~5 d,少数可在2 周左右发生[5],多数函询专家建议每日评估SU 出血风险,不满足预防用药标准时,停止用药,原则上≤7 d。其他专家共识也指出避免不必要的长疗程预防用药,建议在患者出血风险降低时停药[15,18]。
4 结论
本研究基于Delphi 法,初步确定了围术期非重症患者SU 相关风险因素及其定义,以及预防用药合理性的评价标准,并制作了便于临床应用的路径图,具有较好的科学性、可靠性和实用性,可为围术期非重症患者SU 出血预防用药合理性评估提供参考。然而,由于相关循证证据有限,多数基于专家意见,本评价指标体系还有待于进一步验证。

