无症状中国年轻人颈椎矢状位曲度正常值及其与全脊柱平衡的关系
唐彦超,赵文奎,于 淼,刘晓光△
(北京大学第三医院1.骨科,2. 疼痛科, 北京 100191)
颈椎矢状位曲度对于保持头部姿势、脊柱平衡很重要,它会受到其他脊柱部位特别是临近部位曲度的影响(如胸椎后凸角和T1倾斜角)[1-3],颈椎平衡功能障碍对于颈椎病和/或脊柱畸形的外科治疗的临床结局有不利影响[4-5],因此,脊柱手术中,外科大夫的一个主要目标便是恢复正常的颈椎曲度。然而,过去的文献仅聚焦于如何恢复一个功能上满意的颈椎曲度,即能够和T1倾斜角和胸椎后凸角匹配的颈椎前凸角(主要是C2-C7前凸角)或者C2-C7矢状位轴向垂线 (C2-C7sagottal vertical axis, C2-C7SVA)[6-8],这种只测量C2-C7曲度的方法,对于由7节椎体构成的颈椎来说过于简化,要想恢复一个和谐的颈椎,明确每个间盘角、椎体角进而明确前凸分布是十分必要的。本研究旨在明确无症状中国年轻人的正常颈椎曲度及其分布,并探究它和全脊柱平衡之间的关系。
1 资料与方法
1.1 一般资料
于2011年11月—2014年12月通过在北京发布线上广告的方式招募了272名无症状中国成年人[男161 名,女111 名,年龄18~45 岁,平均(23.2±4.4)岁]进行前瞻性研究。为了避免随着年龄增长而出现的脊柱失平衡代偿改变的影响,研究将入选标准设定为年龄不超过30周岁。排除标准:(1)存在提示脊柱或骨科疾病症状者(包括颈肩痛、腰腿痛、四肢麻木、肢体无力等);(2)患有可能影响脊柱曲度的脊柱、骨盆或下肢疾病者;(3)有脊柱或骨盆手术史者。如果志愿者在接下来的X线检查中被发现有明显的影像学异常(包括侧弯、滑脱和下肢不等长)也不会被纳入本研究。研究记录志愿者的性别、年龄、身高、体质量,并计算体重指数(body mass index, BMI)。
本研究开始前已经北京大学第三医院医学科学研究伦理委员会审查批准(IRB00006761-2012033),所有参与研究的志愿者均签署知情同意书。
1.2 影像学测量
所有志愿者均在北京大学第三医院行全脊柱正侧位X线检查,其中全脊柱侧位X线片通过院内影像归档和通信系统(PACS,GE公司,美国)进行参数测量[3, 9-10]。
1.2.1颈椎矢状位曲度(图1)
1.2.1.1C0-C2角(occiput-C2angle) 指McGregor线(经过硬腭的后上方和枕骨中线最尾端点的线)和C2下终板切线之间的夹角,前凸为正,后凸为负。
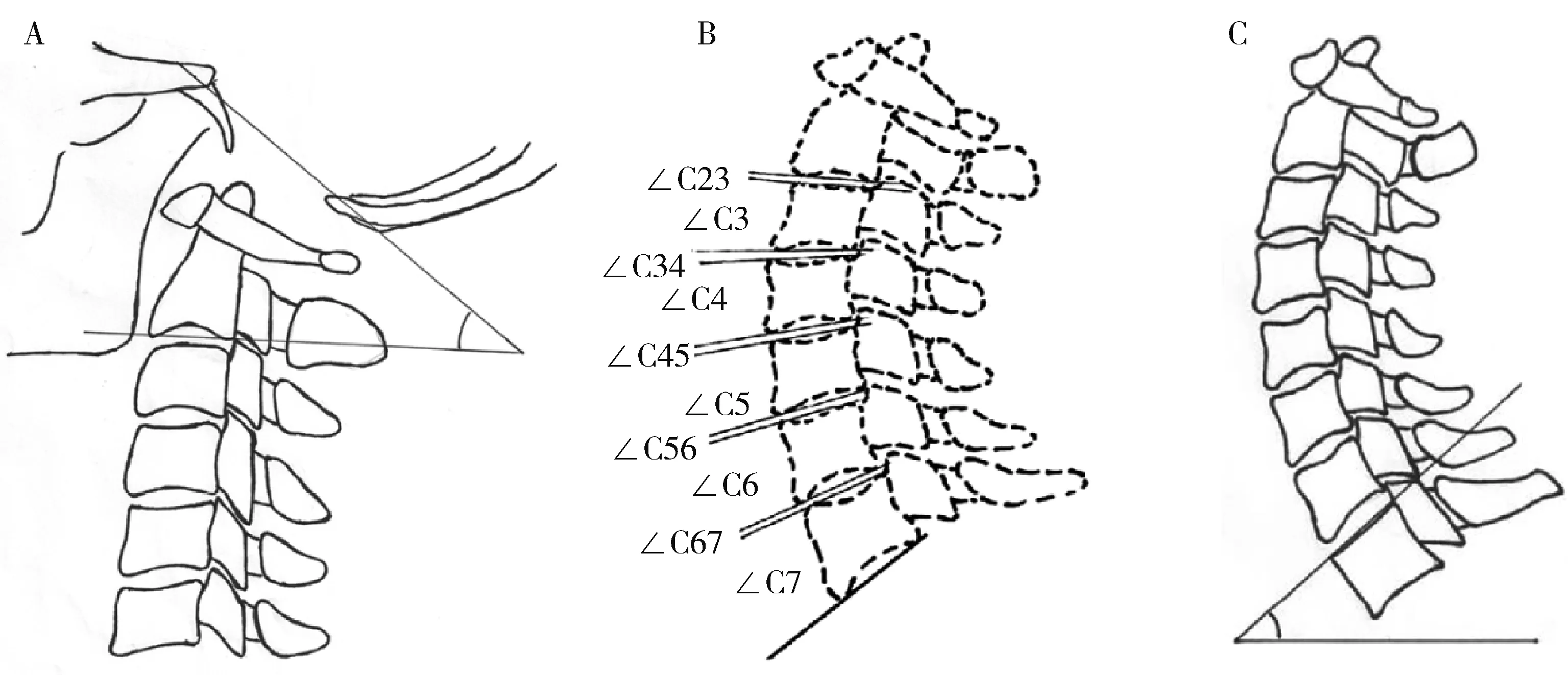
A, C0-C2 angle; B, vertebral angles from C3 to C7 and disk angles from C2-C3 to C6-C7; C, T1 slope.图1 颈椎曲度测量示意图Figure 1 The measurements of cervical sagittal alignment
1.2.1.2间盘角(从 C2-C3到C6-C7) 上位椎体下终板和下位椎体上终板之间的夹角,前凸为正,后凸为负。
1.2.1.3椎体角(从 C3到C7) 椎体上、下终板之间的夹角,前凸为正,后凸为负。
1.2.1.4T1倾斜角(T1slope) T1椎体的上终板的切线与水平面之间的夹角,前凸为正,后凸为负。
1.2.1.5C2-C7角 间盘角与椎体角之和。
1.2.2脊柱—骨盆矢状位参数
1.2.2.1胸椎后凸角(thoracic kyphosis, TK) T4上终板与T12下终板间夹角,后凸为正,前凸为负。
1.2.2.2腰椎前凸角(lumbar lordosis, LL) L1上终板与S1上终板夹角,前凸为正,后凸为负。
1.2.2.3骨盆入射角(pelvic incidence, PI) 经S1上终板中心作一条垂直于终板的直线,再经S1上终板的中心和两股骨头连线的中点作一条直线,两条直线间的夹角。
1.2.2.4骶骨倾斜角(sacral slope, SS) S1上终板与水平线间的夹角,前凸为正,后凸为负。
1.2.2.5骨盆倾斜角(pelvic tilt,PT) 经S1上终板中心以及两侧股骨头连线中点的直线与铅垂线间的夹角。
1.2.3全脊柱矢状位平衡参数
1.2.3.1C2-C7矢状位轴向垂线(C2-C7sagittal vertical axis, C2-C7SVA) 经C2椎体几何中心的铅垂线到C7终板的上后角的水平距离,若C2铅垂线落在C7前方为正,反之为负。
1.2.3.2CGH-C7矢状位轴向垂线(center gravity of head-C7SVA,CGH-C7SVA) 经头部的重心即外耳道的前缘的铅垂线,到C7终板的上后角的水平距离,若头部重心铅垂线落在C7前方为正,反之为负。
1.2.3.3C7-S1矢状位轴向垂线(C7-S1SVA) 经C7椎体的几何中心的铅垂线距S1后上角之间的水平距离,若C7铅垂线落在S1前方为正,反之为负。
所有参数均由两位研究者独立测量后取平均值,由两位高级职称医师对所有志愿者的全脊柱侧位片进行Roussouly分型,并将其颈椎形态分为前凸、变直、S形和后凸4组[11-12].
1.3 统计学分析
采用SPSS 19.0(SPSS公司,美国)软件,计量资料以均数±标准差表示,采用Kolmogorov-Smirnov检验进行正态分布检验,采用独立样本t检验、方差分析(ANOVA)和卡方检验(Chi-square test)对组间参数进行对比,采用Pearson和Spearman相关分析进行参数之间的相关性分析,并进行线性回归。P<0.05认为差异具有统计学意义。
2 结果
研究共纳入126名志愿者,其中男性67名,女性59名,平均年龄(21.4±2.3)岁。
2.1 颈椎矢状位曲度正常值
不同性别的脊柱矢状位曲度平均值如表1所示,C0-C7角平均值为26.0°±12.8°,前凸主要发生在上颈椎,C0-C2角平均值为15.2°±6.7°,而C2-C7前凸角只有大约10°。从C2-C3到C6-C7的间盘角之和为9.1°±12.1°,而从C3到C7的椎体角之和只有1.4°±10.2°,说明下颈椎前凸几乎全部发生于间盘水平(图2)。相比于女性,男性的T1倾斜角更大(P<0.05),相应地,颈椎前凸C2-C7角(P<0.01)和C0-C7角(P<0.01)也更大。
C7-S1矢状位轴向垂线的平均值为(-21.6±31.0) mm,可以被颈椎前凸完美代偿[C2-C7矢状位轴向垂线为(18.6±7.9) mm,CGH-C7矢状位轴向垂线为(22.9±12.3) mm], 男性的C7-S1矢状位轴向垂线更小(P<0.01), 相应地CGH-C7矢状位轴向垂线也比女性小(P=0.165)。
不同Roussouly分型的脊柱矢状位曲度平均值如表2所示,不同Roussouly分型的颈椎曲度有显著差别(P<0.01)。总体来说,一个更大的腰椎前凸角和一组更大的胸椎后凸角、C2-C7角、C0-C7角是一致的,反之亦然。不同Roussouly分型之间颈椎形态的对比如表3所示,颈椎形态以前凸和变直为主(109/126), 只有3个S形和14个后凸,颈椎形态和Roussouly分型没有显著相关性(Chi-square=10.548,P=0.308,图2)。
2.2 颈椎曲度和全脊柱平衡的相关性
颈椎曲度和全脊柱曲度之间的相关性如表4所示,颈椎曲度和T1倾斜角显著相关,其中C2-C7角和C0-C7角与T1倾斜角具有中等程度相关性(PearsonC2-C7=0.419,PearsonC0-C7=0.463),与胸椎后凸角弱相关(PearsonC2-C7=0.240,PearsonC0-C7=0.319)。T1倾斜角和胸椎后凸角显著相关(Pearson=0.447,P<0.01)。胸椎后凸角和腰椎前凸角(Pearson=0.586,P<0.01)、骶骨倾斜角(Pearson=0.288,P<0.01)显著相关。
为了探究T1倾斜角如何影响颈椎曲度,研究对T1倾斜角和各间盘角做了相关性分析(表5),发现T1倾斜角对间盘角C4-C5(Pearson=0.322,P<0.01)和C5-C6(Pearson=0.353,P<0.01)有显著影响,且临近节段间盘角之间存在显著的中等程度相关性。临近节段间盘角的关系可以由逐步线性回归表示如下:C0-C2=16.4-0.7×C2-C3(R2=0.133,P<0.001), C2-C3=3.6+0.3×C3-C4-0.2×C0-C2(R2=0.248,P<0.001), C3-C4=0.2+0.5×C4-C5+0.3×C2-C3(R2=0.368,P<0.001), C4-C5=-0.1+0.4×C5-C6+0.1×C3-C4(R2=0.457,P<0.001), C5-C6=0.6×C4-C5+0.2×C6-C7(R2=0.422,P<0.001), C6-C7=3.6+0.4×C5-C6(R2=0.122,P<0.001)。

表1 不同性别的人口学资料和矢状位曲度平均值Table 1 Mean values of demographic and spinal sagittal alignment parameters stratified by gender
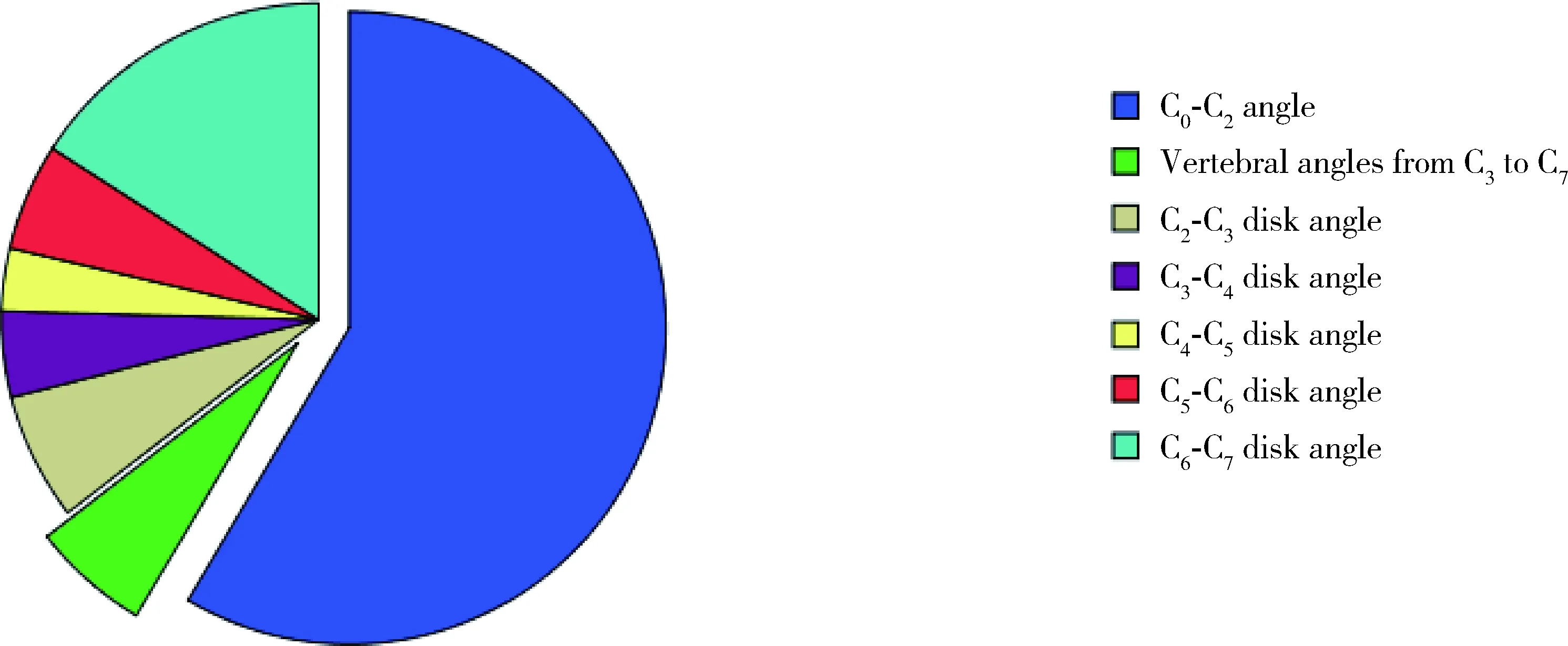
图2 颈椎曲度的分布Figure 2 The distribution of cervical lordosis

表2 不同Roussouly分型的脊柱矢状位曲度平均值Table 2 Mean values of spinal sagittal alignment parameters stratified by Roussouly classification

表3 不同Roussouly分型之间的颈椎形态比较Table 3 Comparison of cervical morphology between Roussouly classifications
3 讨论
颈椎在承托头颅和保持平视方面起着重要的作用,生理颈椎矢状位曲度的改变可能增加对附属肌肉的依赖,导致疲劳和颈痛[8, 13],甚至改变椎管和椎间孔的结构,使神经易受压迫[14]。脊柱手术对颈椎曲度有着显著的影响,所以术者在手术中需要保持或者重建正常的颈椎曲度[4-5, 7, 15-17]。然而既往研究仅聚焦于应用Cobb法或Harrison法测得的C2-C7前凸角,具体的间盘角和椎体角鲜有提及。
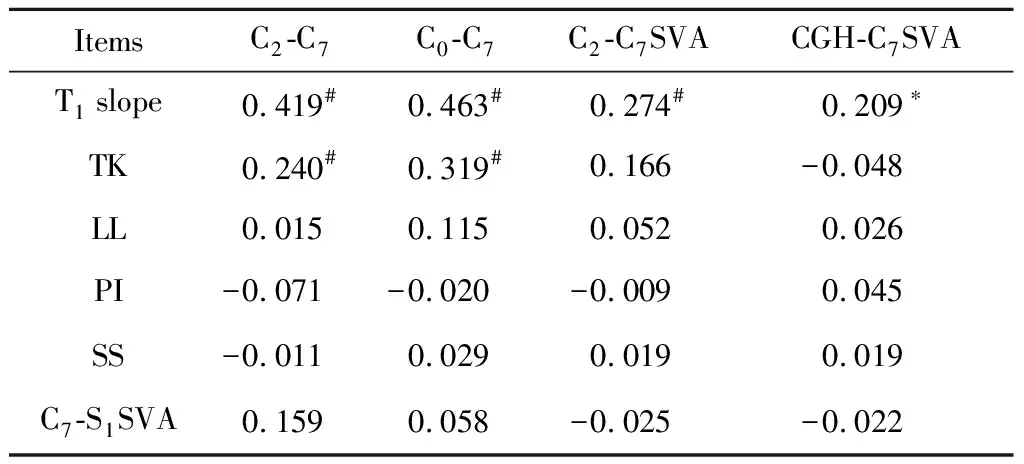
表4 颈椎矢状位曲度和全脊柱矢状位曲度的相关性Table 4 Correlation coefficient between cervical sagittal alignment and global spine sagittal alignment
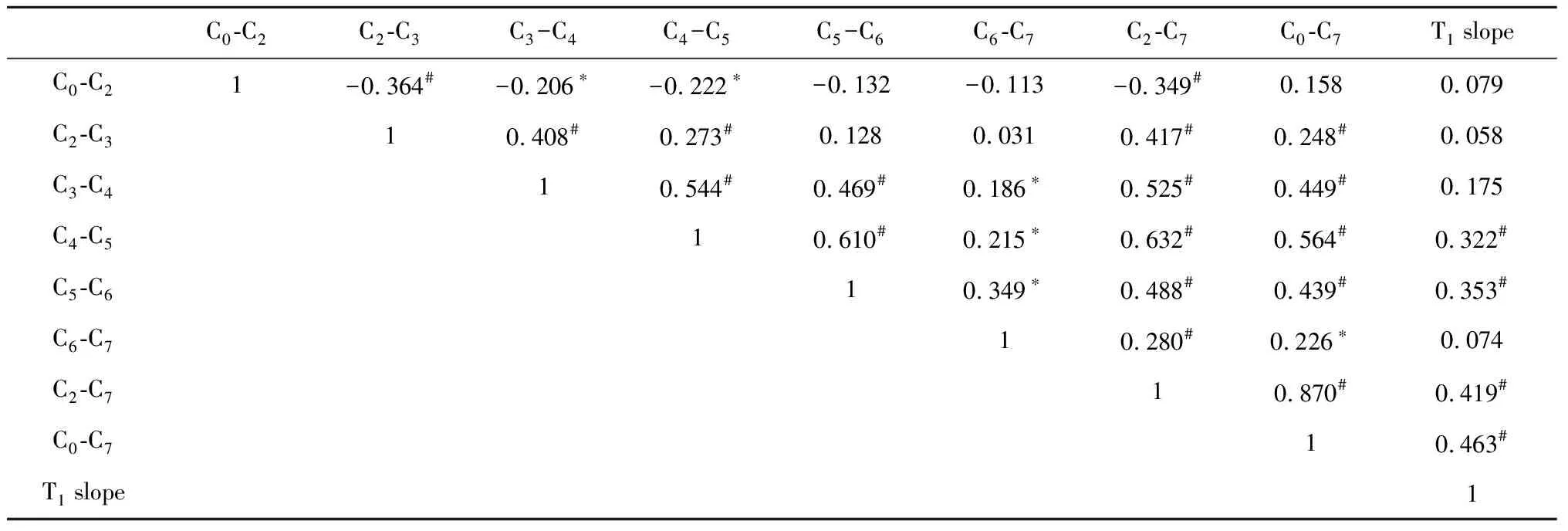
表5 颈椎矢状位曲度及T1倾斜角之间的相关性Table 5 Correlation coefficient between cervical sagittal alignment parameters and T1 slope
本研究测量了126名无症状中国成年人总体的颈椎曲度、每个间盘角、每个椎体角的正常值(图2),可以被用来作为颈椎手术和/或畸形矫正手术时的参考。研究对象的入选年龄设定为18~30岁,以避免随着年龄増长而出现的颈椎代偿性改变,从而提高这些参考值的可靠性[18-19]。对这些数值的分析带来了一些有趣的发现,首先,总的颈椎前凸主要发生在C0-C2节段,与既往报道相符[6, 10];其次,几乎所有的齿突下前凸均发生在间盘层面;最后,颈椎前凸在不同的间盘层面并不是平均分配的,具体来说,从C2-C3到C5-C6几乎每个间盘大约1°前凸,而C6-C7间盘大约有4°前凸,这些结果都应在手术中予以考虑。
既往研究证明,必须在全脊柱的背景下考虑颈椎曲度和形态[1, 2, 6, 18],而且,颈椎矢状位平衡和T1倾斜角的相关性比和脊柱骨盆参数的相关性更强,但是这一结论很少在全脊柱侧位片上得到验证[3, 20]。本研究通过在全脊柱侧位片上对颈椎和全脊柱平衡之间的关系进行分析,有如下三个发现:第一,颈椎曲度受到T1倾斜角和胸椎后凸角的影响,而后两者和腰椎前凸角、骶骨倾斜角依序相关,总体来说,一个更大的T1倾斜角常常伴随一组更大的颈椎前凸角、胸椎后凸角、腰椎前凸角,反之亦然;第二,CGH-C7矢状位轴向垂线被C7-S1矢状位轴向垂线完美代偿,从而将头颅维持在骶骨正上方;第三,年轻成年人的颈椎形态主要表现为前凸和变直(109/126), 与以Roussouly分型表示的胸腰椎形态之间没有显著相关性。
相关性分析发现,特定节段的间盘角与临近节段间盘角之间显著相关,Pearson系数在0.349~0.610,且从T1倾斜角向上直到C2-C3间盘角依序存在着正相关性。这种中等程度的相关性提示医生,涉及到C3-C4、C4-C5和C5-C6间盘的手术应该以相邻节段间盘角特别是它们的线性逐步回归方程作为参考。而C0-C2角与C2-C3角、C3-C4角之间通过负相关来维持平视,是畸形矫正手术中必须充分考虑的因素。C6-C7间盘在下颈椎前凸中占较大比重,且未见其与C0-C2角(Pearson=-0.113)或T1倾斜角(Pearson=0.074)有显著相关性,可能为C6-C7间盘在维持平视过程中前凸较为恒定所致。
本研究是包含特定间盘角、椎体角的颈椎矢状位曲度的横断面研究,不可避免存在一定局限性。首先,更大的、包含不同年龄段的队列研究可以提供更多的细节和更强的可信度;其次,本研究的对象均为中国人,考虑到中国汉人和高加索人的矢状位参数间存在显著差别,涉及不同种族的类似研究会很有意义[21-24],本研究测量了126位无症状中国年轻人的脊柱骨盆矢状位参数,发现每一个研究对象均能够被纳入到一种Roussouly分型之中,而且这些研究对象的分型分布与欧洲人种没有显著差别,因此使用了基于欧洲人种的Roussouly分型对无症状中国年轻人的脊柱骨盆参数及其相互关系进行量化的描述,这有助于不同研究特别是国内外研究之间的交流,但是,基于国人的脊柱骨盆形态进行的研究及其与Roussouly分型的比较将具有重大的意义,也是未来研究的方向;最后,对于脊柱外科医生普遍关心的一些问题,如在脊柱退变的过程中脊柱曲度的变化以及邻近节段的相互影响,则需要队列研究来解答。
综上所述,本课题组对颈椎的曲度、形态、间盘角、椎体角及其与全脊柱平衡关系进行了较全面的探索。颈椎前凸的大部分发生在C0-C2和间盘层面,这些角度又受到脊柱其他部位的影响,如 T1倾斜角、胸椎后凸角和Roussouly分型,临近节段间盘角之间依序存在显著相关性,这些信息都应该在计划脊柱手术时被充分考虑。

