完全乳晕入路腔镜甲状腺手术治疗早期分化型甲状腺癌患者的效果
刘东生
(中国医科大学附属盛京医院沈阳雍森医院,辽宁 沈阳 110000)
甲状腺癌在临床上较为常见,其可分为分化型甲状腺癌和未分化型甲状腺癌等。其中以分化型甲状腺癌最为常见[1]。分化型甲状腺癌具有局部淋巴结转移的趋势,其复发率较高。甲状腺滤泡状癌较容易经血循环转移到肺部以及骨骼[2]。该疾病一般采取手术治疗,腔镜下甲状腺切除术有着较好的治疗效果,对颈部外表造成的影响较小,患者较容易接受。该手术方法替代了传统开放式手术,逐渐成为了治疗甲状腺肿瘤患者的主要方法[3-4]。本研究旨在探讨完全乳晕入路腔镜甲状腺手术治疗早期分化型甲状腺癌患者的治疗效果和治疗安全性。研究结果详见下文。
1 资料与方法
1.1 一般资料 加入到本次研究的对象为本院在2018年1月至2019年1月收治的80例早期分化型甲状腺癌患者,以随机数表法分为研究组(40例,完全乳晕入路腔镜甲状腺手术),对照组(40例,常规治疗)。其中对照组男性为6例,女性为34例;年龄为35~68岁,平均年龄为(43.17±7.21)岁;甲状腺乳头状癌17例,甲状腺微小乳头状癌12例,甲状腺滤泡状癌11例。研究组男性为7例,女性为33例;年龄为34~67岁,平均年龄为(43.34±7.32)岁;甲状腺乳头状癌16例,甲状腺微小乳头状癌10例,甲状腺滤泡状癌14例。两组基础资料对比差异无统计学意义(P>0.05),加入到本次研究的对象均满足纳入及排除标准。本研究经伦理审核批准通过。
1.1.1 排除标准 ①患有心、脑、肾等严重性疾病者。②患有精神类疾病以及认知功能障碍者。③中途退出研究者,无法配合此次研究者。
1.1.2 纳入标准 ①患者症状及诊断后满足早期分化型甲状腺癌诊断标准。②患者及家属知情此次研究目的,且主动加入到此研究。③基础资料缺失。
1.2 方法
1.2.1 对照组 本组采取常规手术治疗。在患者胸骨切迹上方2 cm位置作一切口,对颈深筋膜予以纵向切开,对颈前肌群到甲状腺外层被膜和固有膜间予以分离,朝两端牵拉肌肉,以对甲状腺组织予以充分显露,随后对甲状腺予以切除,然后进行留置引流管,对切口逐层缝合。
1.2.2 研究组 本组采取的治疗方法为完全乳晕入路腔镜甲状腺手术。①给予患者气管插管全身麻醉处理,随后协助其调整为仰卧位,保持头高足低,对其肩背部进行垫高,以形成颈部轻度向后仰伸姿势,以便能够充分的显露手术部位。对手术部位予以标记后施行常规消毒铺巾。②在患者患侧乳晕上缘位置行弧形5 mm以及10 mm 2个切口,间距控制在2~4 mm。使用1 mg肾上腺素加入500 mL生理盐水制作膨胀液(100~150 mL),采用气腹针经切口对拟分离的皮下疏松间隙进行注射,以降低术后出血。③钝性分离、置入器械:采用自制5 mm无损伤皮下金属棒,通过切口对胸前璧皮下进行钝性穿刺,以产生单一隧道。隧道宽度为2~3 cm,随后置入10 mm Trocar,以及 10 mm内镜。内侧小切口插入5 mm短头的Trocar以作操作器械孔。④腹镜引导手术:用电刀清理手术隧道,胸大肌表面深浅筋膜间作为操作空间,以表达皮下脂肪组织以及胸大肌镜下图像。对较浅、太浅容易烧伤的皮肤予以分离,太深能够产生出血。沿着锁骨表面予以分离,入两侧胸锁乳突肌筋膜表面,朝内分离胸骨上凹处致密的组织,朝上抵达甲状软骨位置,以产生底点于胸骨角的倒锥形操作空间。采取电凝钩切开颈白线,钝性分离患侧带状肌,明确气管。使用缝线悬吊技术向外牵拉肌肉和甲状腺体中下部,显露病灶和腺体。由外到内,从下使用超声刀切断动静脉,将患侧状腺腺体予以摘除,对损伤喉返神经和甲状旁腺予以保护,防止受到损伤。⑤创口清理、缝合:使用生理盐水对创面进行冲洗,查看有无出血及渗血情况,若无则将颈白线予以缝合。对胸部创面采取负引流,以可吸收线缝合皮下切口,使用组织胶水对皮肤进行黏合,随后对创面采取对加压包扎。
1.3 评估标准 观察两组患者的治疗效果,比较两组的手术时间、术后引流量、术后切口瘢痕形成率,比较两组患者的治疗满意度、术后并发症发生情况、视觉模拟量表(Visual Analogue Scale,VAS)评分以及生活质量。以自制满意度问卷调查表了解患者对本次治疗的满意度。满意度等级为非常满意、一般满意以及不满意,计算方法非常满意例数加上一般满意例数比上总例数。疼痛程度采取VAS进行评估,分值越低则说明患者疼痛程度越轻。生活质量应用简明健康状况量表(36-item Short-form Health Survey,SF-36)进行评价,分数越高,提示患者的生活质量较高。
1.4 统计学方法 研究所得到的数据均采用SPSS 23.0软件进行处理。()用于表示计量资料,用t检验;(%)用于表示计数资料,用(χ2)检验。当所计算出的P<0.05时则提示进行对比的对象之间存在显著差异。
2 结果
2.1 两组患者的手术时间、术中出血量比较 两组手术时间、术中出血量对比分析,可见研究组较短/低(P<0.05)。见表1。
表1 两组患者的手术时间、术后引流量比较()
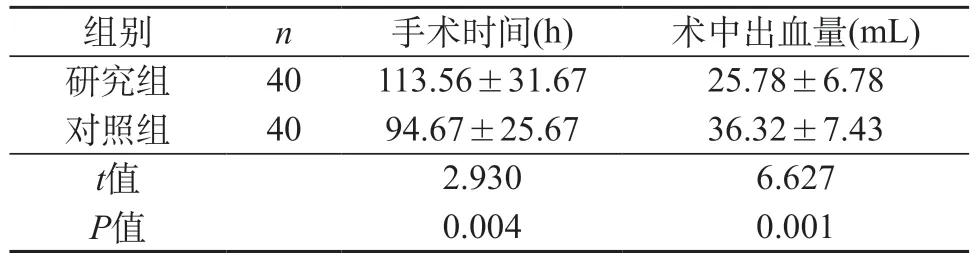
表1 两组患者的手术时间、术后引流量比较()
2.2 两组术后VAS评分比较 两组患者通过治疗后,研究组VAS评分为(2.45±0.67)分,对照组VAS评分为(4.78±1.24)分,研究组VAS评分要明显低于于对照组(P<0.05),组间比较差异有统计学意义(t=10.455,P=0.001)。
2.3 两组患者术后并发症发生率、术后切口瘢痕形成率比较 两组患者通过治疗后,研究组暂时性喉返神经损伤1例(2.50%)、皮下肿1例(2.50%),并发症发生率为5.00%,术后切口瘢痕形成率为10.00%(4/40)。对照组暂时性喉返神经损伤4例(10.00%)、皮下肿3例(7.50%)、皮下瘀斑6例(15.00%),并发症发生率为32.50%,术后切口瘢痕形成率为37.50%(15/40)。两组并发症发生率以及术后切口瘢痕形成率对比分析,可见研究组较低(术后并发症发生率:χ2=9.928,P=0.002;术后切口瘢痕形成率:χ2=8.352,P=0.004)。
2.4 两组治疗满意度比较 两组患者通过治疗后,研究组非常满意28例(70.00%)、一般满意为10例(25.00%)、不满意为2例(5.00%),治疗满意度为95.00%。对照组非常满意18例(45.00%)、一般满意为13例(32.50%)、不满意为9例(22.50%),治疗满意度为77.50%。两组治疗满意度对比分析,可见研究组较高(χ2=5.164,P=0.023)。
2.5 两组生活质量对比分析 研究组治疗前生活质量评分为(56.43±3.45)分;治疗后生活质量评分为(78.95±3.23)分。对照组治疗前生活质量评分为(56.56±3.24)分;治疗后生活质量评分为(67.89±4.56)分。两组生活质量对比分析,可见治疗前差异不具有统计学意义(t=0.173,P=0.862)。治疗后,研究组生活质量较高(t=12.517,P=0.001)。
3 讨 论
目前,我国甲状腺癌的发病率处于不断增长的趋势,特别是乳头状癌,对患者的健康造成了严重的影响[5-6]。该疾病在临床上主要采取外科手术治疗,尤其是女性群体,腔镜技术因其美容优势逐渐起到了重要的作用[7]。现今,腔镜手术在甲状腺良性肿瘤的治疗上已经得到了广泛的应用。对于乳头状癌以及其他类型的甲状腺癌的治疗,腔镜手术在医疗界仍然存在一定的争议。由于手术位置的显露、操作可能会发生出血等问题,较多的专家建议进行开放手术治疗[8]。然而在腔镜辅助下进行乳头状癌手术的成功报道后,随着内镜设备的不断革新以及操作者水平的提升,在对手术指征予以严格把握的情况下,建议在腔镜下顺利完成乳头状癌手术,可起到显著的治疗效果[9]。
在本次研究中,研究组患者的手术时间长于对照组(P<0.05)。根据相关研究得知,腔镜手术治疗的操作时间与常规开放手术并无差异,此种情况可能受到操作者对腔镜手术的熟练程度不佳以及器械设备使用和团队配合等因素的影响[10]。研究组术中出血量少于对照组(P<0.05),则是因为使用1 mg肾上腺素加入500 mL生理盐水制作的膨胀液100~150 mL,采用气腹针经切口对拟分离的皮下疏松间隙进行注射,可减少术后出血量。常规开放手术切口长度在6~10 cm,其术后切口瘢痕形成率为37.50%,而完全乳晕入路腔镜甲状腺手术仅有3~5 cm的微小切口,同时切口仅位于两侧乳晕部位,由于皮肤色素较深不易被发现,因此患者更容易接受该手术。研究组VAS评分显著低于对照组(P<0.05),这是因为完全乳晕入路腔镜甲状腺手术采用了全程彩超影像的辅助下予以操作,最大限度的提升了对病灶切除的准确率,避免对患者正常组织造成损伤,因此可有效缓解术后患者的疼痛。经过术中不适感、术后恢复情况等方面对患者进行了满意度综合评估,结果表明,两组治疗满意度对比分析,可见研究组较高(P<0.05),提示该治疗效果明显,可提升患者的治疗满意度。研究组并发症发生率为5.00%;术后切口瘢痕形成率为10.00%。对照组并发症发生率为32.50%;术后切口瘢痕形成率为37.50%。两组并发症发生率以及术后切口瘢痕形成率对比分析,可见研究组较低(P<0.05),提示此种治疗方法的安全性较高,可降低并发症产生,同时能够减少术后切口瘢痕形成。两组生活质量对比分析,可见治疗前差异不具有统计学意义(P>0.05)。治疗后,研究组生活质量较高(P<0.05)。上述结果表明,此种治疗方法能够提升患者的生活质量。通过上述结果比较可以证明,完全乳晕入路腔镜甲状腺手术治疗早期分化型甲状腺癌的疗效要明显优于常规开放治疗。
综上所述,对早期分化型甲状腺癌患者采取完全乳晕入路腔镜甲状腺手术治疗的效果较为显著,有助于降低术中出血量以及瘢痕的形成率,并可缓解疼痛,提高治疗满意度,显著降低并发症的发生率,提升患者的生活质量。

