扶正泄浊保肾汤治疗慢性肾功能衰竭患者的临床效果评价
林 杰
(庄河市中医医院肾内科,辽宁 大连,116400)
慢性肾功能衰竭是由于各种慢性肾脏病的进行性进展导致肾单位、肾功能出现不可逆的丧失,患者表现为代谢产物与毒素在体内潴留、酸碱平衡失调、内分泌失调、水电解质紊乱等,病程缓慢且不可逆,最终会进展成终末期肾衰竭。因此,需及时给予慢性肾功能衰竭患者有效的治疗。临床治疗慢性肾功能衰竭多结合患者病因及临床症状确定适宜的干预方案,如患者合并失血或血供不足,需及时补液,如患者合并感染需行抗感染治疗。部分患者肾功能丧失,需接受维持性血液透析治疗,进而达到清除体内废物及毒素的效果。部分末期肾衰竭患者可接受肾移植治疗,但肾脏来源及治疗费用导致其临床应用受限。常规对症治疗可改善患者的症状,但是对于肾功能以及促红细胞生成素水平等的改善效果不理想,所以需联合其他疗法进行治疗。传统中医理论对于肾脏疾病的研究内容丰富且完整,在多种肾脏疾病治疗中均发挥良好的临床疗效,且复发率及不良反应发生率较低。慢性肾衰竭的中医病机主要是血瘀、气虚、浊毒等,而正泄浊保肾汤治疗可补血活血、化湿理气、健脾益肾、排毒泄浊。本研究对在慢性肾功能衰竭患者中应用扶正泄浊保肾汤的效果进行探究,具体情况介绍如下。
1 资料与方法
1.1 一般资料
选取2019 年2 月~2021 年1 月庄河市中医医院收治的慢性肾功能衰竭患者70 例,以抽签法分为对照组和观察组,每组35 例。观察组患者中,男性20 例,女性15 例;年龄50~77 岁,平均年龄(60.35±3.58)岁;体质量49~78 kg,平均体质量(62.42±4.48)kg。对照组患者中,男性19 例,女性16 例;年龄51~78 岁,平均年龄(60.40±3.60)岁;体质量48~76 kg,平均体质量(62.36±4.52)kg。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。所有患者均自愿签署知情同意书,本研究经庄河市中医医院医学伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:①满足慢性肾功能衰竭中西医诊断标准者;②成年者;③未接受肾脏替代治疗(血液透析等)者。
排除标准:①合并其他系统严重疾病者;②合并感染者;③接受肾脏替代治疗者;④临床资料不全者;⑤处于哺乳期或者妊娠期者;⑥依从性差者;⑦处于尿毒症期者;⑧中途退出研究者;⑨出现不能耐受的不良反应或过敏反应者。
1.3 方法
对照组采用常规治疗,给予利尿剂呋塞米注射液(生产企业:吉林济邦药业有限公司,国药准字H20053949,规格:2 mL∶20 mg),5~10 mg/(kg·d),分4 次静脉注射,控制血糖和血压,纠正酸中毒,纠正电解质紊乱,优质低蛋白饮食。
观察组在对照组基础上加扶正泄浊保肾汤治疗:制大黄5 g、当归10 g、竹茹10 g、人参片10 g、枳实10 g、水蛭10 g、半夏10 g、虫草菌粉10 g、陈皮15 g、熟地黄15 g、茯苓20 g、山药20 g、黄芪20 g、车前子20 g。依据中医辨证施治理论,结合患者临床症状对药物组方适当加减,以提高治疗效果。如患者血虚,加入紫河车5 g、何首乌15 g;如患者阳虚,加入仙灵脾15 g、附子10 g;如患者水湿,加入泽泻20 g;如患者湿热,加入黄柏10 g、黄连6 g;如患者夹热毒,加入半枝莲30 g、忍冬藤30 g;如患者湿浊盛,加入苍术10 g、石菖蒲10 g、砂仁6 g;如患者血瘀,加入川芎10 g、红花10 g;如患者外感,加入疏风解表类药物。1 剂/d,水煎服,分早晚温服。对照组和观察组均持续治疗3 个月。治疗期间医师告知患者严格遵医嘱用药,不得私自停药或减量用药,并讲解日常保健知识,以避免影响治疗效果。同时,指导患者合理饮食,告知其减少刺激性食物及产气类食物的摄入量,以避免肾脏负担持续加重。另外,慢性肾功能衰竭患者治疗周期较长,为此医师需指导其自我监测病情变化情况,告知患者定期到院复查,以避免病情持续加重,如患者治疗效果不佳,需及时调整用药方案。
1.4 观察指标
治疗后,测量患者的尿素氮、血肌酐、24 h 尿蛋白量等肾功能指标以及促红细胞生成素水平。评估治疗效果:基本治愈为症状消失,促红细胞生成素水平升高超过75%,肾功能指标(尿素氮、血肌酐、24 h 尿蛋白量)下降超过75%;有效为症状改善,促红细胞生成素水平升高30%~75%,肾功能指标下降30%~75%;无效为症状未改善,促红细胞生成素水平升高不足30%,肾功能指标下降不足30%。总有效率=(基本治愈+有效)例数/总例数×100%。统计两组患者治疗后的不良反应(嗜睡、恶心、呕吐)情况,总发生率=(嗜睡+恶心+呕吐)例数/总例数×100%。比较两组干预前后少尿或无尿、水肿、纳差、乏力等临床症状积分,评分标准参照慢性肾衰竭中西医结合诊疗指南,无症状则评估为0分,轻度症状则评估为1 分,中度重症则评估为2 分,重度重症则评估为3 分,得分与症状严重程度为正比关系。
1.5 统计学分析

2 结果
2.1 两组肾功能指标、促红细胞生成素水平比较
干预前,两组患者肾功能指标、促红细胞生成素水平比较,差异无统计学意义(P<0.05)。干预后,两组患者肾功能指标、促红细胞生成素水平低于干预前,差异有统计学意义(P<0.05)。干预后,观察组肾功能指标、促红细胞生成素水平低于对照组,差异有统计学意义(P<0.05)。见表1。

2.2 两组疗效比较
观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。

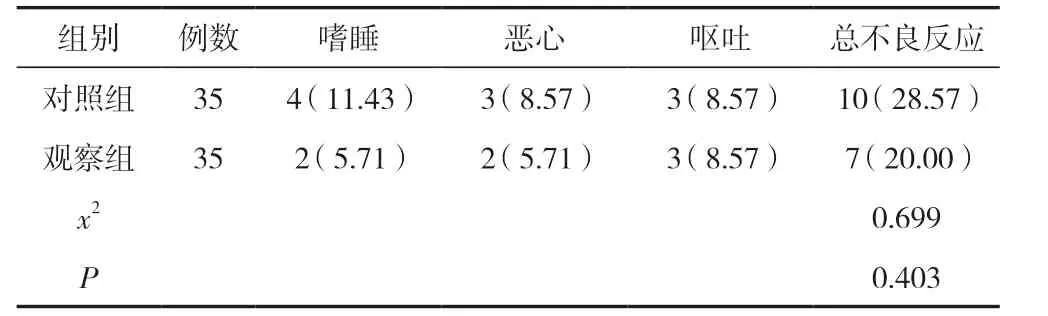
2.3 两组不良反应比较
对照组与观察组不良反应总发生率比较,差异无统计学意义(P>0.05)。见表3。
2.4 两组干预前后少尿或无尿、水肿、纳差、乏力等临床症状积分比较
干预前,两组少尿或无尿、水肿、纳差、乏力等临床症状积分比较,差异无统计学意义(P>0.05);干预后,观察组均低于对照组,差异有统计学意义(P<0.05)。见表4。

3 讨论
血肌酐、尿素氮等属于蛋白质、有机物的代谢终末产物,当机体的肾功能正常时,上述物质可经肾小球滤过,当肾功能出现衰竭时,上述物质在尿中潴留,加重肾功能损伤。同时,贫血也属于慢性肾功能衰竭患者的一种主要表现,形成原因复杂。
慢性肾功能衰竭患者表现复杂,中医症状分型为肾劳、虚劳、关格、肾风、癃闭、水气病以及溺毒等证。清代的《医述·五脏外形》中有肾主骨,齿落则肾衰矣的描述,此为中医学对于肾衰的最早的提法。慢性肾功能衰竭的病因比较复杂,主要是由禀赋不足(先天)、素体失养(后天)、情志不畅、瘀积日久导致的,也可是在内因和外因作用下发生的,其中内因是各种慢性肾病长期不愈,病情迁延致使气血、阴阳受损,导致脏腑功能衰弱,而外因是体虚,受到外邪侵袭,饮食不当,劳倦过度,湿热留恋,痰、瘀互阻。慢性肾功能衰竭的病机涉及多个脏腑,属于本虚标实之证,同脾、肾的关系最密切。该病病机的根本是肾阳衰微、脾阳虚损,其病机的关键是邪实,因为脾阳虚衰而无法运化水湿,导致湿浊内盛、浊毒内壅。慢性肾功能衰竭后期会涉及五脏六腑,正气极虚,而邪实更甚,阴阳不能续接,而有全身症状出现,如未及时治疗,阴阳就会离绝。慢性肾功能衰竭是本虚标实的一种重症,其根本是正气亏虚,标实为瘀、湿、毒、浊,治疗应并用扶正、泄浊。本研究经扶正泄浊保肾汤对慢性肾功能衰竭进行治疗,方中的熟地黄可填精益髓、补血养血;虫草菌粉调补肾阳、补肺益肾;二者配伍可阴阳互滋互根,阴阳和调。黄芪可消肿利水、补气升阳、益卫固表;人参片可生津润燥、安神益智、补元气、健脾益肺;二者配伍可补气扶正。上述4药合用可调补脾胃、补气升阳。山药、茯苓可健脾燥湿泄浊;陈皮、竹茹、半夏、枳实等可化浊和胃;大黄可清热解毒;车前子可清热利湿;当归可补血活血;水蛭可破血逐瘀。上述诸药合用,可排毒泄浊、补血活血以及健脾益肾。经现代药理研究发现,扶正泄浊保肾汤能够调节机体的血脂水平,改善氮质血症,使血管通透性下降,提高机体的免疫力。
本研究结果显示,观察组尿素氮、血肌酐、24 h 尿蛋白量、促红细胞生成素、治疗总有效率优于对照组,差异有统计学意义(P<0.05)。两组不良反应总发生率比较,差异无统计学意义(P>0.05)。梁亚林的研究结果同本研究基本一致,都充分证实了扶正泄浊保肾汤对于慢性肾功能衰竭患者的治疗效果,提示扶正泄浊保肾汤可显著改善患者肾功能,提高治疗效果。观察组患者干预后少尿或无尿、水肿、纳差、乏力等临床症状积分均低于对照组,差异有统计学意义(P<0.05)。提示扶正泄浊保肾汤药效全面,可清除慢性肾功能衰竭病因,显著改善各项临床症状。
综上所述,开展扶正泄浊保肾汤治疗后,可改善慢性肾功能衰竭患者的促红细胞生成素水平以及肾功能指标,提高临床疗效,安全性较高。但本研究患者样本量偏少,慢性肾功能衰竭的治疗机制仍需深入分析。

