某院2018—2020年细菌耐药结果分析
葛涵,梁友宝,陈尧
近年来,随着抗菌药物在临床上的广泛使用,细菌耐药形势愈发严峻,多重耐药菌检出率不断增高,逐渐成为院内感染的元凶,给患者的治疗带来了巨大的困难和挑战[1]。现将某院的临床菌株分布与耐药情况分析如下,为指导临床医生合理使用抗菌药物提供依据。
1 材料与方法
1.1 菌株来源 某院2018年1月—2020年12月各临床科室标本分离的病原菌,剔除同一患者相同部位的重复菌株。
1.2 细菌鉴定及药敏试验 采用美国BD公司PH100系统及配套板条进行细菌鉴定和药敏试验,部分板条中不含的药物采用纸片扩散法(Kirby-Bauer法),药敏纸片购自Oxiod公司,MH培养基购自合肥天达诊断试剂有限公司。
1.3 质量控制 质控菌株为大肠埃希菌ATCC25922,大肠埃希菌ATCC35218,肺炎克雷伯菌ATCC1705,金黄色葡萄球菌ATCC29213,金黄色葡萄球菌ATCC25923,肺炎链球菌ATCC49619,铜绿假单胞菌ATCC27853,按照CLSI要求进行常规质量控制。
1.4 药敏判断标准 参照CLSI指南(2020年)细菌药敏折点标准进行结果判读,所得结果使用WHONET 5.6软件进行分析。
1.5 统计学方法 使用SPSS 15.0软件进行数据处理和统计分析,计数资料采用n,%表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3 278株标本来源及细菌分布 2018—2020年共分离出3 278株细菌病原菌,以革兰阴性菌较多,共2 427株,占比74.0%,前4位为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌;革兰阳性菌共851株,占比26.0%,其中以金黄色葡萄球菌最多;标本来源以痰液中分离最多。具体分布见表1。分离菌株临床科室分布以重症监护室、外科、内分泌科、呼吸内科、新生儿科、儿科为主,主要病原菌在年龄段65岁以上、15~64岁、14岁以下的分离率分别为55.4%、30.3%、14.3%。见表2。
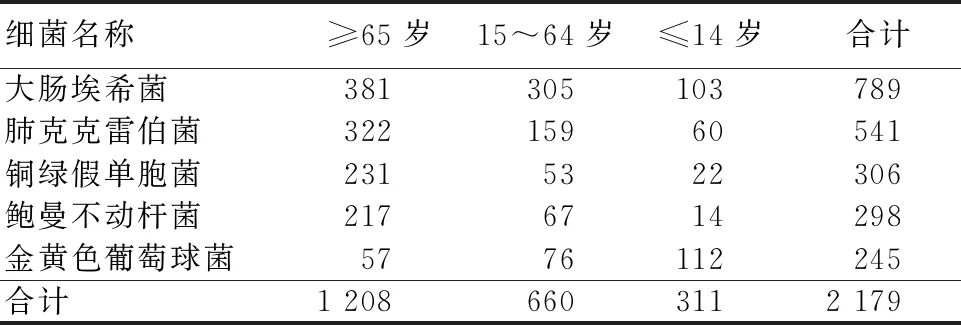
表2 患者年龄分布情况 (例)
2.2 常见革兰阳性菌耐药情况 革兰阳性菌中最多见为葡萄球菌,包括447株凝固酶阴性葡萄球菌和245株金黄色葡萄球菌。其中耐甲氧西林比率分别为74.5%和46.5%。未发现对万古霉素、替考拉宁和利奈唑胺耐药的葡萄球菌。 76株肠球菌属中屎肠球菌48株,粪肠球菌28株,未发现耐利奈唑胺的屎肠球菌和粪肠球菌。葡萄球菌对临床常用抗生素的耐药情况见表3。
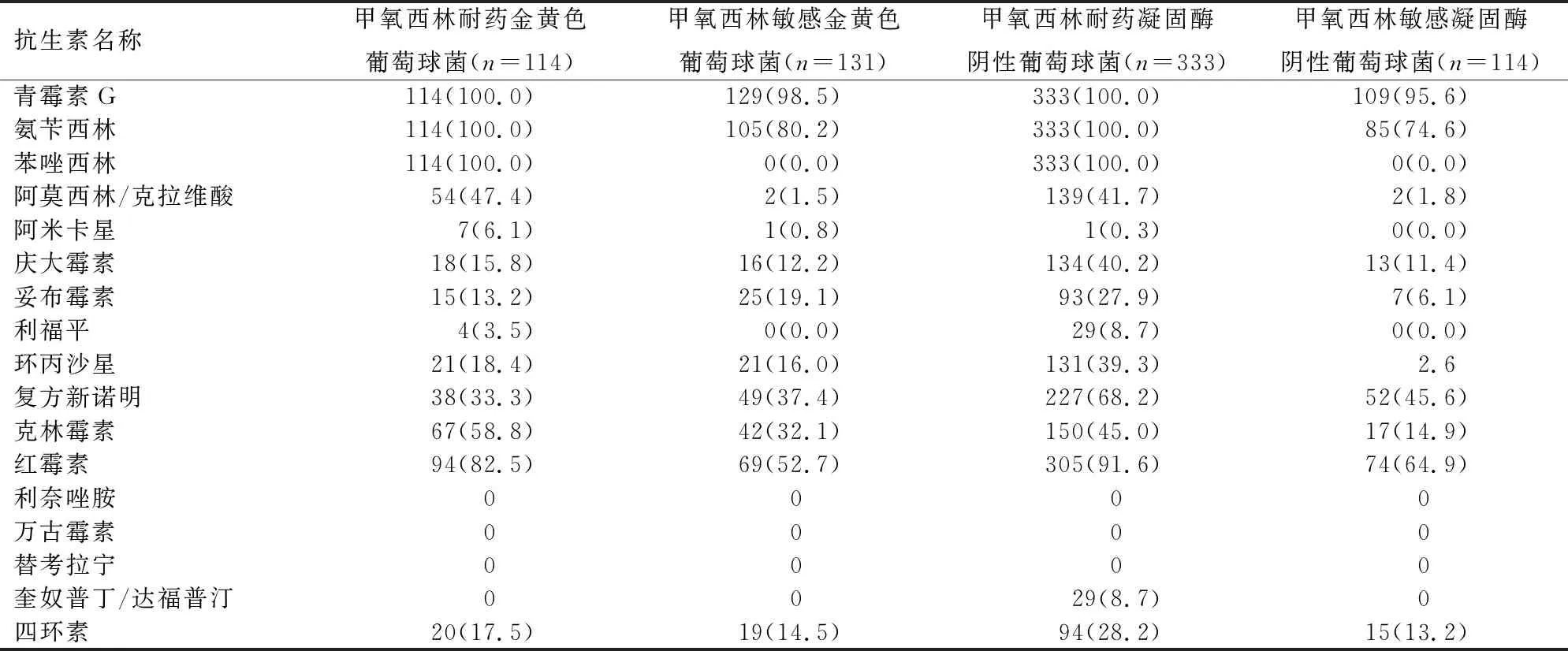
表3 葡萄球菌对临床常用抗生素的耐药率
2.3 常见革兰阴性菌耐药情况 检出的前5位革兰阴性菌分别为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌、粘质沙雷菌。大肠埃希菌和肺炎克雷伯菌的产超广谱β内酰胺酶(ESBL)比率分别为63.3%、53.8%,铜绿假单胞菌和鲍曼不动杆菌对多粘菌素保持敏感,对包括亚胺培南在内的大多数抗菌药物耐药率较高。5种革兰阴性菌对常见抗菌药物的具体耐药率见表4。
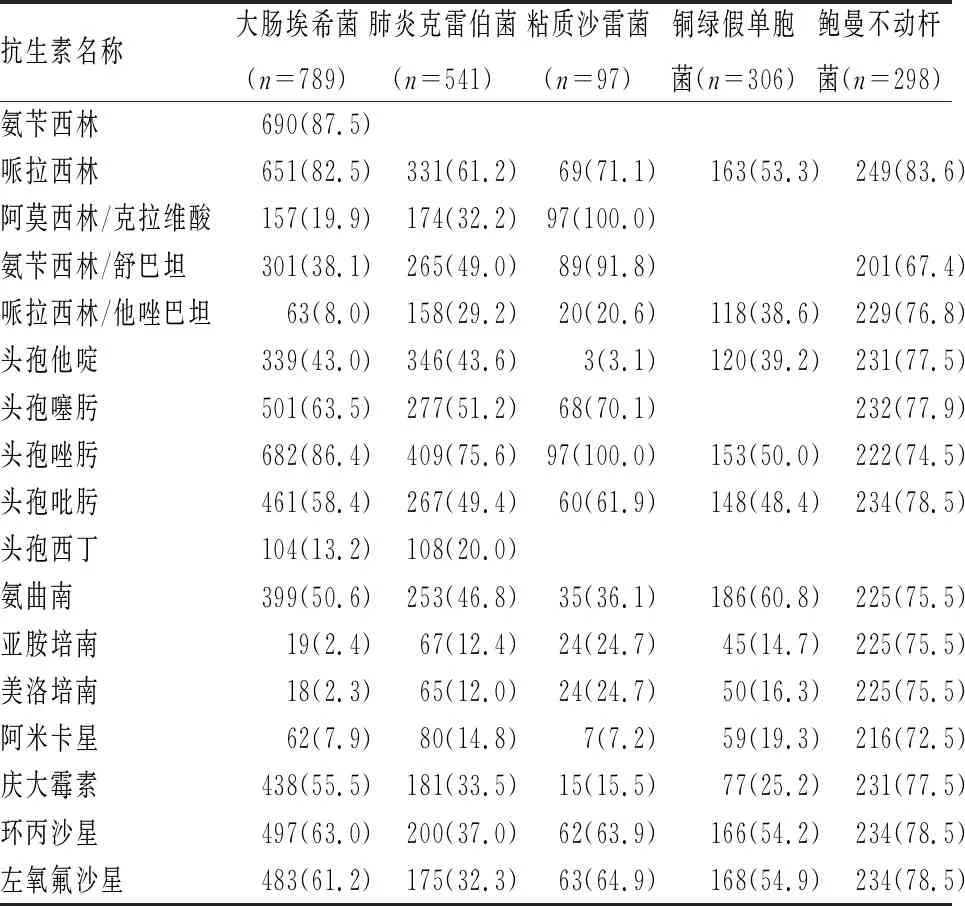
表4 革兰阴性菌对常见抗生素的耐药率
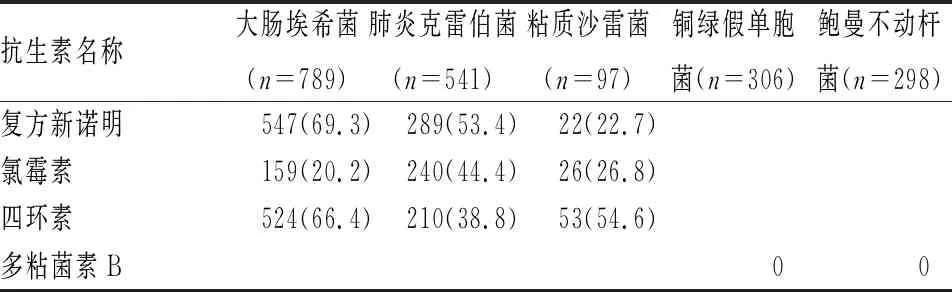
续表4
2.4 多重耐药菌趋势比较 2018—2020年临床检出的常见前5种多重耐药菌数量由多到少依次为ESBL大肠埃希菌、ESBL肺炎克雷伯菌、多重耐药鲍曼不动杆菌(MDRAB)、耐甲氧西林金黄色葡萄球菌(MRSA)、耐碳氢酶烯类肺炎克雷伯菌(CRKP)。值得关注的是CRKP检出率上升较快,经卡方检验,3年的检出率比较均显示差异有统计学意义(P<0.001),其余4种多重耐药菌3年间检出率差异无统计学意义(P>0.05)。见表5。
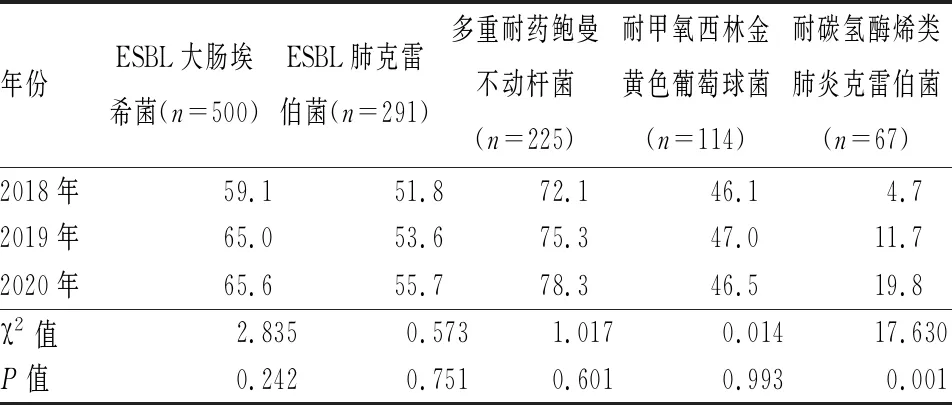
表5 临床常见多重耐药菌3年检出率变化趋势 (%)
2 讨论
本文调查结果表明,3 278株病原菌中革兰阳性菌检出率26.0%,革兰阴性菌检出率74.0%,与胡付品等[2]所报道的数据基本一致。前5位主要病原菌分别为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌、金黄色葡萄球菌,与邓晶荣等[3]研究所得的数据相近,但是检出的革兰阳性菌以金黄色葡萄球菌、表皮葡萄球菌和人葡萄球菌为主,与其以金黄色葡萄球菌、屎肠球菌和表皮葡萄球菌为主的数据略有不同,究其原因可能因凝固酶阴性葡萄球菌是人体正常微生态的组成部分,随着侵袭性治疗、免疫抑制药物治疗和肿瘤放化疗的增多,凝固酶阴性葡萄球菌在临床标本中的检出率也逐渐增多。
菌株主要来自呼吸道(包括肺泡灌洗液、保护性毛刷等)的分泌物、血液标本、伤口脓液标本、尿液标本,与国内流行病学调查数据[4]不太一样,血液标本的增多与临床沟通、加强宣传力度有关,伤口脓液标本增多与外科手术增多相关联,尿液标本相对较少的原因可能是该院以儿童患者居多,不易留取合格中段尿标本做培养。
耐甲氧西林的金黄色葡萄球菌(MRSA)检出率46.5%,耐甲氧西林的凝固酶阴性(MRCNS)检出率74.5%,MRSA检出率略高于胡付品等[2]报道的全国平均检出率。全国MRSA近几年呈下降趋势,而本研究检出率高于平均水平,可能原因是医院感染预防与控制的管理措施实施不完善,医务人员手卫生宣传不足,未能有效加快感染患者的诊断流程和快速隔离患者,导致MRSA的扩散。从MRSA与MSSA,MRCNS与MSCNS对常见抗生素耐药率的比较不难发现,耐甲氧西林组葡萄球菌的耐药率要明显高于甲氧西林敏感组,近年来有研究发现,耐甲氧西林的葡萄球菌中主要以SCCmecII或III型为主,携带psm-mec基因表现出特有的耐药谱,易对庆大霉素、环丙沙星、红霉素、克林霉素产生耐药[5]。
粪肠球菌对于万古霉素、替考拉宁、利奈唑胺无耐药,屎肠球菌对万古霉素、替考拉宁有不同程度的耐药,耐药率分别为10.4%、8.5%,均高于国内报道,原因可能是万古霉素已作为治疗耐药革兰阳性菌的经验性药物,特别是对于一些免疫力低下、有基础疾病或血液肿瘤患者,耐万古霉素屎肠球菌的检出率增高。此外,屎肠球菌与粪肠球菌对于高浓度的庆大霉素耐药率超过60%,氨苄西林或万古霉素与庆大霉素无法产生协同作用,对治疗肠球菌引起的心内膜炎将是一个难题,耐药率的升高可能与产氨基糖苷类修饰酶AAC(6')-APH(2'')、APH(2'')-Ic、APH(2'')-Id和APH(2'')有联系[6]。
由于广谱抗生素的频繁使用,大肠埃希菌和肺炎克雷伯菌产ESBLs的检出率达到了50%~60%,均超过全国平均水平,大多数头孢菌素类药物的耐药率超过45%,临床医生应根据药敏结果选择抗菌药物。哌拉西林/他唑巴坦、阿米卡星、亚胺培南、美罗培南耐药率低于30%,可以预防性使用这些药物治疗重症患者。对亚胺培南的耐药率,大肠埃希菌是2.4%、肺炎克雷伯菌是12.4%,与丁慧等[7]报道的数据近似,但CRKP近3年的检出率直线上升,应引起临床医师的高度重视。国内肠杆菌目产碳青霉烯酶的常见类型是β内酰胺酶中的A类KPC酶(KPC-2)。耐碳青霉烯酶的粘质沙雷菌是24.7%,在郭普等[8]研究中有过报道,粘质沙雷菌在痰标本中的分离率较高,侵入性操作破坏人体防御屏障,床位的相对集中,隔离措施不完善,大量碳青霉烯类抗生素的使用,易导致耐药性粘质沙雷菌的传播,以致耐酶粘质沙雷菌检出率增高。
非发酵菌中,铜绿假单胞菌对喹诺酮类、头孢类耐药率在50%左右,对于以前经验治疗铜绿假单胞菌肺炎的环丙沙星、左氧氟沙星、氨曲南和头孢吡肟,现在不能常规使用。作为一线抗生素的亚胺培南、美罗培南的耐药率在15%左右,与张小江等[9]报道的数据相近,铜绿假单胞菌耐亚胺培南的耐药机制主要是膜孔蛋白(OprD2)缺失、外排泵(Mex-Opr)的高表达和金属酶产生[10]。本资料检出的鲍曼不动杆菌对大部分抗生素耐药率大于67%,特别是碳青霉烯类抗生素的耐药率达到了75.5%,与张小江等[9]统计的数据较一致,鲍曼不动杆菌常由于产OXA类酶(如OXA-23)、金属酶(如IMP、VIM和NDM)、A类酶(比如KPC和GES)和外排泵的高表达等复杂耐药机制导致具有较高的耐药率[10]。面对高耐药率的鲍曼不动杆菌的治疗,相关指南指出,如果高度怀疑或确定XDR不动杆菌抗菌治疗可选含舒巴坦制剂(头孢哌酮/舒巴坦、氨苄西林/舒巴坦)+多粘菌素,或多粘菌素+碳青霉烯[11-15]。
综上所述,该院细菌多重耐药的形势严峻。狙击细菌耐药需要多学科合作,建议临床根据药敏试验结果合理使用抗菌药物,加强手卫生,减少多重耐药菌的临床传播。

