单孔腹腔镜与传统多孔腹腔镜胃癌根治术在早期胃癌患者治疗中的对比分析
杨言通,智鹏柯,周博,陈晔
胃癌为发生于胃黏膜上皮的一种恶性肿瘤,临床上分为早期、进展期及晚期,因胃癌病情发展较快,可经血行转移、直接浸润、淋巴转移及腹膜种植转移进行扩散,因而对患者及时采取治疗措施有利于提高生存质量[1-2]。腹腔镜手术作为微创手术,因手术时间短、出血量低、切口小、术后恢复快等优势而被广泛应用于胃癌根治术中[3]。对胃癌的微创治疗方法以往多采用传统五孔法腹腔镜手术,其发展较成熟、技术稳定、操作精细,但同时腹壁切口较多、创伤大,会影响美容效果。随腹腔镜技术不断提高及腔镜器械不断改进,手术更加微创,单孔腹腔镜技术逐渐出现,其由一个1.5~4.0 cm的小切口置入多个穿刺器或一个带多个操作孔道的穿刺器,经操作孔置入手术器械完成手术操作,且通常采用自然腔道脐部切口,瘢痕小而隐蔽,在术后美容效果更佳、术后疼痛感更低[4]。本文主要分析单孔腹腔镜与传统多孔腹腔镜胃癌根治术在早期胃癌患者治疗中的临床疗效及安全性,现报告如下。
1 资料与方法
1.1 一般资料 选取2019年6月—2021年4月河南科技大学第一附属医院收治的早期胃癌患者95例为研究对象。纳入标准:(1)病理诊断为早期胃癌(包括高级别上皮内瘤变),拟接受胃癌根治术;(2)术前未进行任何抗肿瘤治疗,血常规与重要脏器功能均正常;(3)经影像学检查未发现肝、肺等部位胃癌转移。排除标准:(1)合并严重心肝肺肾功能不全者;(2)近期应用过凝血功能相关药物或有静脉栓塞病史、血液高凝疾病史者;(3)临床资料不全或治疗依从性较差者。采用随机数字表法将其分为观察组(n=48)、对照组(n=47),2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者一般资料比较
1.2 方法 观察组予以单孔腹腔镜胃癌根治术:患者全麻后取平卧位,两腿分开,自制单孔腹腔镜操作装置为2个12 mm Trocar、2个5 mm Trocar(美国强生公司)插入无菌手套的4指内,分别作为术者操作孔。术者立于患者左侧,助手立于患者右侧,扶镜手立于患者两腿间,术者采用单孔三通道装置,有3个操作通道,即观察孔、主刀副操作孔及助手操作孔。常规消毒铺巾,经脐做2.5~3.0 cm竖直绕脐切口并进入腹腔,置入单孔装置,建立CO2气腹,维持压力在13 mmHg(1 mmHg=0.133 kPa)。在左侧锁骨中线平肋弓下缘穿刺12 mm Trocar,作为主操作孔与引流管固定处。后进入腹腔,以7号注射器针头进行腹腔内胃减压,悬吊肝脏。依据日本胃癌学会制定的胃癌指南进行D2淋巴结清扫。直线切割闭合器离断标本,经脐孔将标本取出,腔内予以BillrothⅠ、Ⅱ式吻合,在左侧主操作孔置入1根橡胶引流管。
对照组采用传统多孔(5孔法)腹腔镜胃癌根治术:患者取仰卧位,选择5个Trocar孔(脐下1个10 mm,右侧、左侧对称分布5 mm、12 mm),依据标准行D2淋巴清扫,术中在上腹部正中央作小切口取出标本,消化道重建在辅助小切口或腔镜下完成,吻合方式为BillrothⅠ、Ⅱ式。术后2组均予以抗炎、补液、静滴非甾体止痛药10 mg、肠外营养支持等治疗。在肠道功能恢复后予以流食,第1天拔除尿管。术后1周、6个月予以随访。
1.3 观察指标 (1)记录2组手术相关指标;(2)应用FACS-420流式细胞仪(美国BD公司)测定2组术前、术后1周免疫功能指标(CD4+、CD8+、CD4+/CD8+);(3)应用SF8100凝血功能自动检测仪(北京赛科希德科技股份有限公司)测定2组术前、术后1周凝血功能指标(PT)、FIB、APTT;(4)取2组术前、术后1周空腹静脉血3 mL,离心分离血清,采用酶联免疫吸附试验测定应激反应指标(ET-1)、CRP、IL-6,试剂盒购自美国R&D公司;(5)采用癌症患者生命质量测定量表(The Quality of Life Questionnaire-Core 30,QLQ-C30)评估2组术前、术后6个月生活质量,该表涉及角色功能、躯体功能、情绪功能、社会功能、认知功能5个方面,总分为各项得分之和,得分越高生活质量越高;(6)记录2组并发症发生情况。

2 结果
2.1 2组患者手术相关指标比较 观察组手术时间长于对照组,切口长度小于对照组,术中出血量、肛门排气时间、引流管留置时间、住院时间短于对照组,差异有统计学意义(P<0.05)。见表2。
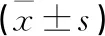
表2 2组患者手术相关指标比较
2.2 2组患者免疫功能指标比较 术后1周2组患者CD4+、CD8+、CD4+/CD8+均下降,但观察组术后CD4+、CD4+/CD8+高于对照组(P<0.05),2组CD8+比较差异无统计学意义(P>0.05)。见表3。
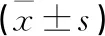
表3 2组患者免疫功能指标比较
2.3 2组患者凝血功能指标比较 术后1周2组FIB均较术前增加(P<0.05),而PT、APTT无明显变化(P>0.05),且2组间PT、FIB、APTT比较差异无统计学意义(P>0.05)。见表4。
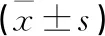
表4 2组患者凝血功能指标比较
2.4 2组患者应激反应指标比较 术后1周2组ET-1、CRP、IL-6均较术前增加(P<0.05),但组间ET-1、CRP、IL-6比较差异无统计学意义(P>0.05)。见表5。

表5 2组患者应激反应指标比较
2.5 2组患者生活质量比较 术后6个月,观察组QLQ-C30总分、角色功能、情绪功能、社会功能评分高于对照组(P<0.05),2组躯体功能、认知功能评分差异无统计学意义(P>0.05)。见表6。

表6 2组患者生活质量比较分)
2.6 术后并发症情况 术后6个月内2组均无吻合口瘘、胰腺炎、胰瘘等并发症,且未出现院内死亡病例。
3 讨论
早期胃癌仅可在黏膜或黏膜下层发现肿瘤细胞,与是否出现淋巴结转移无关,因此胃癌早期病理症状不明显或无症状,临床以手术治疗为主[5]。腹腔镜手术在早期胃癌中的疗效已获得公认,其有切口小、出血少、恢复快等优势,且根治效果安全可靠[6-7]。单孔腹腔镜手术通常取脐部小切口,但不完全限于脐部,为微创外科进一步发展的产物,其也是现阶段最能代表“No scar”的一项技术,在早期胃癌中有一定应用价值[8]。
王永向等[9]发现,单切口腹腔镜胃癌D2根治术安全可行,肿瘤根治性与常规腹腔镜短期疗效相当,但有术后恢复快、切口更小的优势。本研究也发现,观察组切口长度小于对照组,观察组术中出血量、肛门排气时间、引流管留置时间、住院时间短于对照组,表明与传统多孔腹腔镜胃癌根治术相比,单孔法创伤小、术后恢复好,能快速恢复胃肠功能。单孔腹腔镜利用多通道穿刺器将镜头及器械伸入腹腔进行操作,多通道穿刺器有3~4个穿刺孔,镜头经5 mm或10 mm穿刺孔进入腹腔观察,主刀医师左手抓钳经5 mm或10 mm穿刺孔进入腹腔操作,将直线切割吻合器经15 mm穿刺孔伸入腹腔进行腔内胃肠吻合[10]。因此单孔腹腔镜技术用于治疗胃癌可最大限度减少腹腔镜手术侵入性,完美地将手术切口隐藏于脐部,在符合肿瘤根治切除标准及手术安全前提下,单孔腹腔镜手术减轻了疼痛,可加速术后康复,更易被患者所接受[11]。单孔腹腔镜手术出血少的原因有[12]:(1)主刀由高年资主刀单独操作,可减少助手牵拉导致的创伤出血;(2)因腹腔镜、超声刀存在筷子效应,只能于小范围内采用超声刀小口慢咬,更精细有效地处理解剖层面;(3)单孔腹腔镜手术可减少因Trocar孔导致的出血风险;(4)进行单孔腹腔镜手术时,主刀对超声刀可离断的小血管采用血管夹夹闭,可减少出血风险。此外单孔组腹壁切口总长度短,这可能与单孔腹腔镜仅绕脐一个切口及左侧肋缘下一个引流管孔,不仅腹壁创伤更小,且将手术疤痕隐藏于脐部,美容效果较好。观察组手术时间长于对照组,可能是单孔法的手术操作空间有限,缺少助手视野保留,单孔腹腔镜手术操作时器械与镜头间缺乏三角定位,操作范围极其有限,可能导致各器械间相互碰撞,手术视野不舒适或受限,脐切口增大等,此外镜头、左手抓钳及右手能量器械在多通道穿刺器中相互靠近,较易发生筷子效应及追尾现象,这会延长手术时间,术中可使用5 mm镜头、尾部或头部可转弯/旋转的左手抓钳,右手能量器械使用结扎速,以保证手术顺利进行[13]。
胃癌患者免疫功能可能受到抑制,且经腹腔镜手术中气腹、穿刺等操作仍会对其造成一定创伤,引起应激反应,对细胞免疫水平造成影响,此外应激反应及手术创伤也可增加血栓激活产物,改变人体高凝血状态,由此诱发静脉血栓[14-15]。本次术后1周2组CD4+、CD8+、CD4+/CD8+均下降,而2组FIB、ET-1、CRP、IL-6均较术前增加,表明早期胃癌患者经腹腔镜手术虽然有较多优点,但气腹、穿刺操作均会造成一定创伤,引起其应激反应,对免疫功能造成一定影响。观察组CD4+、CD4+/CD8+高于对照组,2组其他指标无差异,表明单孔法对免疫功能的影响小于多孔法,这与王家兴等[16]研究结论相似。传统腹腔镜手术扶镜手持腔镜进入腹腔时应边观察显示器边进入,单孔腹腔镜胃癌根治术是基于更加微创、美观的医患需求应运而生的微创外科手术,其经绕脐切口置入腹腔镜操作器械进行手术,手术时扶镜手可直视下进镜,避免镜头触碰切口保护套导致镜头模糊,待镜头完全进入腹腔后再抬头看显示器,调整焦距与视野,因而也称为“无瘢痕手术”,有手术创伤小、术后恢复快等优势,对免疫功能的影响小于多孔法[17-18]。
术后6个月观察组QLQ-C30总分、角色功能、情绪功能、社会功能评分高于对照组,提示单孔法腹腔镜胃癌根治术治疗早期胃癌有利于提高其生活质量,这与朱凯宁等[19]研究结论相似。可能是因为多孔法患者手术腹壁切口多,创伤较大,会增加术后疼痛,而单孔法美容效果较好,康复快,患者自我感觉良好,因此焦虑、不适等症状有所减轻[20],在临床实际工作中不论胃癌本身抑或外科手术创伤,对患者心理及生理影响均较大,需不断改进手术方式。Omori等[21]发现,单孔腹腔镜组与全腹腔镜组手术时间、术中出血量、术后淋巴结获取数目、并发症发生率、5年生存率无差异,因此2组安全可靠,肿瘤学疗效相当。本次术后6个月2组均无吻合口瘘、胰腺炎、胰瘘等并发症,且未出现院内死亡病例,因此单孔法与多孔法治疗早期胃癌的安全性相当。
单孔腹腔镜也有操作难度高、肿瘤学根治效果不明确及学习曲线更长等不可忽视的挑战。单孔腹腔镜手术不仅考验术者的操作技术及耐心,对扶镜手也有较高要求,因腹腔镜及术者操作器械均经单孔穿刺器进入腹腔,术者操作可能引起腔镜抖动,导致显示器画面不稳定,因此扶镜手需双手牢固扶持腔镜,保持镜头稳定,灵活调整镜头角度,避开术者器械,防止碰撞,并保持术者的器械位于腔镜前上方,避免镜头频繁摆动,减少术者目眩及眼睛疲劳,扶镜手需熟悉手术步骤,与术者有长期配合经验[22-23]。
综上所述,与传统多孔腹腔镜胃癌根治术相比,单孔腹腔镜胃癌根治术治疗早期胃癌有创伤小、术后恢复快、免疫功能影响小、生活质量高等优势,值得在临床推广实践。
——扶镜手

