某院肠杆菌科细菌耐药性与抗菌药物使用强度时间相关性分析
庞婕 吴晓雯 金丹婷 高山
1连云港市第一人民医院药学部,连云港 222000;2南京医科大学康达学院附属医院连云港市第一人民医院药学部,连云港 222000;3连云港市第一人民医院检验科,连云港 222000
由于广谱抗菌药物在临床的广泛应用导致细菌耐药问题成为全球公共卫生健康领域的重大难题和挑战。中国细菌耐药监测网结果显示:肠杆菌科细菌耐药形势非常严峻。肠杆菌科细菌尤其是肺炎克雷伯菌和大肠埃希菌,是医院感染中重要的致病菌,可以引起患者肺部、腹腔、尿路、血流、中枢以及手术切口等多部位感染[1-3]。肠杆菌科细菌可在抗菌药物的诱导下发生基因突变或通过其他细菌的质粒、转座子等获得耐药基因[4]。肠杆菌科细菌耐药菌株的出现以及在全球范围内快速播散给人类健康造成严重的威胁,尤其是近年来肺炎克雷伯菌和大肠埃希菌中耐药菌株的高检出率和致死率,给临床感染性疾病的治愈带来巨大的挑战,严重威胁着公众的生命健康[5-6]。因此延缓肠杆菌科细菌耐药性进展的工作刻不容缓。有研究表明产超广谱β-内酰胺酶(extended spectrum β-lactamases,ESBLs)和碳青霉烯酶是肠杆菌科细菌对临床常用抗菌药物主要的耐药机制[3,7]。目前β-内酰胺类抗生素/β-内酰胺酶抑制剂复合制剂(简称β-内酰胺酶复合制剂)和碳青霉烯类是世界公认治疗耐药肠杆菌科细菌所致感染最有效的抗菌药物[8]。近年来国内外研究已经普遍证实抗菌药物使用量与细菌耐药水平之间存在着宏观量化关系,但是有关医院内肠杆菌科细菌耐药率与β-内酰胺酶复合制剂、碳青霉烯类抗菌药物使用量时间相关性研究仍然非常缺乏[9-10]。针对上述不足,本研究采用回顾性调查方法,探索连云港市第一人民医院2016 年1 月至2021 年12 月期间住院患者各类标准中检出肺炎克雷伯菌、大肠埃希菌对哌拉西林/他唑巴坦、美罗培南以及亚胺培南耐药率和同期β-内酰胺酶复合制剂、碳青霉烯类抗菌药物使用量的时间相关性,冀望从中发现规律,从而优化抗菌药物在临床的应用,遏制医院内肠杆菌科细菌耐药性快速增长。
材料与方法
1、菌种鉴定与药敏试验
菌株来源于连云港市第一人民医院2016 年1 月至2021 年12 月住院患者各类标本中分离、培养到肺炎克雷伯菌和大肠埃希菌(剔除同一患者相同标本重复菌株)。标本按《全国临床检验操作规程》[11]进行培养和鉴定,使用法国生物梅里埃公司Vitke-2 COMPACT型全自动微生物生化鉴定仪进行菌种鉴定和药敏测试;采用最低抑菌浓度法进行药敏试验,结果判定按照美国临床和实验室标准化协会(Clinical and Laboratory Standars Institute,CLSI)标准执行。质控菌株由国家卫生健康委临床检验中心提供,分别为肺炎克雷伯菌ATCC 700603和大肠埃希菌ATCC 25922。
2、抗菌药物使用强度(antibiotics use density,AUD)
通过医院合理用药系统,提取2016 年1 月至2021 年12 月住院患者β-内酰胺酶复合制剂和碳青霉烯类抗菌药物使用量按季度进行汇总(单位:g)。根据品规计算两类抗菌药物每季度累积数和AUD。通过病案系统查询医院同期每季度出院患者人数和平均住院日。AUD=总用药频度(defined daily dose system,DDDs)/同期收治患者人天数×100%;DDDs=抗菌药物季度销售总量(g)/药物限定日剂量(defined daily dose,DDD)值[12]。DDD 值采用世界卫生组织(World Health Organization,WHO)推荐的抗菌药物DDD 值及国家卫生健康委抗菌药物临床应用监测网公布的限定日剂量,并结合《新编药物学》第17 版及药品说明书确定。同期收治患者人天数=同期出院患者人数×同期收治患者平均住院日。纳入研究的均为全身用药(包括静脉和口服),排除局部用药数据。
3、统计学方法
应用SPSS 25.0 统计软件进行数据分析,采用线性回归分析抗菌药物季度AUD 和细菌季度耐药率变化趋势。运用互相关函数分析抗菌药物季度AUD 与细菌季度耐药率之间时间相关性,得到相关系数r、滞后系数Lag 以及P 值,r>0表示两者正相关,r<0表示两者负相关,P<0.05表示差异有统计学意义。
结果
1、细菌耐药率
2016 年1 月至2021 年12 月期间医院共分离出3 177 株肺炎克雷伯菌和4 546株大肠埃希菌。6年期间肺炎克雷伯菌和大肠埃希菌对临床常用抗菌药物耐药率不断变化。其中肺炎克雷伯菌对哌拉西林/他唑巴坦、美罗培南耐药率均呈上升趋势,分别从2016 年的22.18%、16.48% 上升至2021 年的36.13%、29.68%,对亚胺培南耐药率比较稳定。同期检出大肠埃希菌对哌拉西林/他唑巴坦耐药率在逐渐下降,从2016年的8.13%下降至2021年的3.31%,而对美罗培南、亚胺培南耐药率较为稳定。具体见表1、图1。
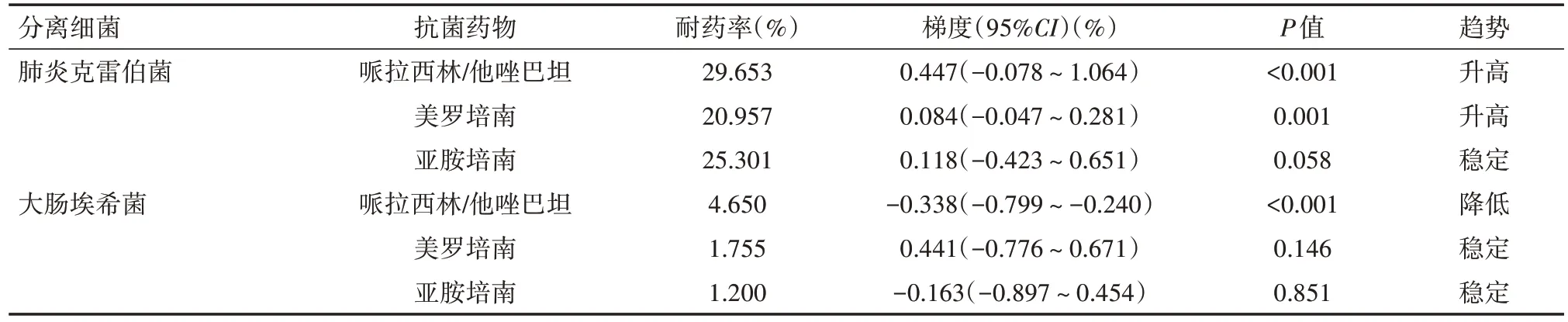
表1 2016年1月至2021年12月3 177株肺炎克雷伯菌和4 546株大肠埃希菌耐药率变化趋势
2、抗菌药物AUD
2016 年1 月至2021 年12 月医院抗菌药物AUD 整体呈现明显下降趋势,从2016 年的66.53 DDDs/100 人天下降至2021 年的38.46 DDDs/100 人天;而碳青霉烯类抗菌药物AUD 却在逐年上升,尤其比阿培南AUD 呈明显上升趋势,从2016 年的1.61 DDDs/100 人天上升至2021 年的3.38 DDDs/100 人天。同期β-内酰胺酶复合制剂类抗菌药物AUD 整体呈下降趋势,其中哌拉西林/他唑巴坦AUD在逐渐上升,从2016 年的1.81 DDDs/100 人天上升至2021年的2.57 DDDs/100人天。具体见图1、表2。
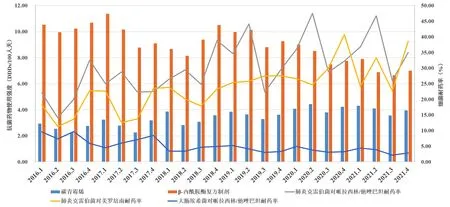
图1 2016年1月至2021年12月3 177株肺炎克雷伯菌和4 546株大肠埃希菌季度耐药率与抗菌药物季度使用强度变化趋势
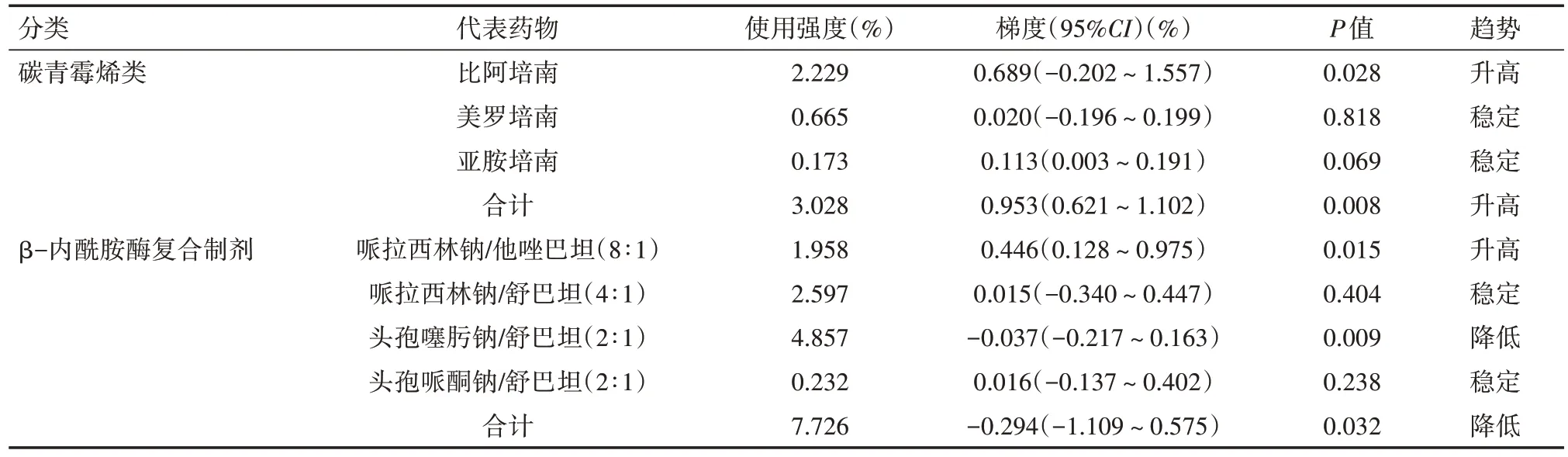
表2 2016年1月至2021年12月β-内酰胺酶复合制剂和碳青霉烯类使用强度变化趋势
3、肠杆菌科细菌耐药率与抗菌药物AUD时间相关性
在研究期间,肺炎克雷伯菌对哌拉西林/他唑巴坦耐药率与碳青霉烯类抗菌药物AUD 高度同步(r=0.812,Lag=0,P=0.022),对美罗培南(r=0.704,Lag=1,P=0.037)和亚胺培南(r=0.885,Lag=1,P=0.005)耐药率与碳青霉烯类抗菌药物AUD 均呈显著正相关。β-内酰胺酶复合制剂类抗菌药物AUD 与大肠埃希菌(r=0.587,Lag=3,P=0.045)和肺炎克雷伯菌(r=0.531,Lag=2,P=0.039)对哌拉西林/他唑巴坦的耐药率均呈现正相关。此外,β-内酰胺酶复合制剂类抗菌药物AUD 与大肠埃希菌对亚胺培南耐药率滞后3 个季度(r=0.621,Lag=3,P=0.023)。具体见表3。

表3 2016年1月至2021年12月肠杆菌科细菌耐药率与抗菌药物使用强度时间相关性分析
讨论
抗菌药物过度使用和滥用是导致细菌耐药性出现并快速传播的重要因素[13-14]。全球自2005 年以来,以肺炎克雷伯菌和大肠埃希菌为代表的多重耐药肠杆菌科细菌检出率呈快速上升趋势,其对β-内酰胺酶复合制剂类和碳青霉烯类抗菌药物的耐药形势异常严峻。2020年中国细菌耐药监测报告结果显示:全国各地区产ESBLs 大肠埃希菌和肺炎克雷伯菌检出率分别为61.8%和52.9%;产肺炎克雷伯菌碳青霉烯酶(KPC)耐药肺炎克雷伯菌检出率高达69.7%;2005—2020年肺炎克雷伯菌对亚胺培南和美罗培南耐药率呈上升趋势(从3.0%、2.9%上升至24.2%、23.2%)[1]。2016 年1 月至2021 年12 月期间医院肺炎克雷伯菌和大肠埃希菌的分离率一直居于所有细菌的前5 位,细菌耐药率的总体变化趋势与全国流行病学研究结论基本一致,且略高于全国平均水平。
值得注意的是,在研究期间大肠埃希菌对哌拉西林/他唑巴坦耐药率呈显著下降趋势(P<0.05),平均每季度下降0.338%,这与Hao 等[15]的研究结果相一致。在此项研究中我们还发现肺炎克雷伯菌对碳青霉烯类抗药物的耐药率普遍高于大肠埃希菌,一项来自我国上海地区某三甲综合医院的研究也得到相似的结论[16]。产碳青霉烯酶是肠杆菌科细菌对碳青霉烯类抗菌药物最主要的耐药机制[17]。耐药基因在不同细菌中的分布和流行情况有所不同。KPC 是全球肠杆菌科细菌尤其是肺炎克雷伯菌中流行最广泛的碳青霉烯酶。在我国碳青霉烯耐药肺炎克雷伯菌中产KPC-2比例超过70%,比大肠埃希菌等其他肠杆菌科细菌更易产碳青霉烯酶,因此其对碳青霉烯类抗菌药物的耐药率明显高于大肠埃希菌等其他肠杆菌科细菌[3,18-19]。
我国抗菌药物临床应用监测网统计数据显示:自2010 年以来碳青霉烯类药物AUD 逐年递增,各品种增幅为5.69%~42.98%。碳青霉烯类抗菌药物消耗量排名前3 的品种是美罗培南、亚胺培南和比阿培南。受到临床医生用药习惯和药品供应的影响,医院内比阿培南的使用量远超另外2个品种。2020年医院碳青霉烯类抗菌药物AUD高于全国平均水平,究其原因可能与医院收治重症感染患者病例数量明显增加有关。碳青霉烯类抗菌药物是临床救治危重症感染患者的一线用药,也是多重耐药菌感染联合治疗方案中的基石药物。由于耐药机制大体相同,医院内比阿培南使用量增加可能引起肠杆菌科细菌对美罗培南耐药率的升高,通过抗菌药物轮换使用以降低医疗机构内细菌耐药率的可行性有待进一步论证[3,20]。
2018 年5 月国家卫生健康委办公厅下发《关于持续做好抗药物临床应用管理有关工作的通知》(国卫办医发[2018]9号)中鼓励有条件的地区在三级综合医院实行含酶抑制剂复合制剂的专档管理。根据以上管理文件要求,医院进一步加强对β-内酰胺酶复合制剂的临床监管,特别是严把用药指征和避免长疗程用药,使其AUD 整体呈下降趋势。但是β-内酰胺酶复合制剂各品种之间的使用量差异比较大,由于对肠杆菌科细菌抗菌活性有明确的临床优势,经典药物哌拉西林/他唑巴坦在临床使用量逐年增加[8]。
目前公认细菌耐药性的发生和发展与抗菌药物使用量的关系相当复杂。世界各国在这方面已经开展了多年的研究工作以检测和分析两者之间关系。多项研究均表明,细菌耐药性的增长与抗菌药物广泛应用造成的抗生素选择性压力密切相关。本次研究结果表明,医院内肺炎克雷伯菌对临床主要有效治疗药物的耐药率与碳青霉烯类抗菌药物AUD 呈显著正相关且高度同步(滞后1~2 季度),这与前期的一些研究结果相悖[15-16]。这种差异可能是由不同研究中碳青霉烯类抗菌药物AUD 不同所造成。当碳青霉烯类药物使用量达到触发细菌耐药的阈值时,耐药水平才会发生相应的量变[21]。这种量变可能不是一触即发,与抗菌药物的使用量之间存在着数个月或数个季度的滞后。大肠埃希菌对临床主要有效治疗药物的耐药率与β-内酰胺酶复合制剂类抗菌药物AUD 呈显著正相关且同步(滞后3 季度),这与国内外多项研究结果基本一致[14,22]。
小结
加强抗菌药物临床应用管理可有效延缓和减少耐药肠杆菌科细菌的产生。医院肠杆菌科细菌耐药率与抗菌药物AUD的时间相关性研究,不仅体现了两者之间的量效规律,还从时间维度确定了两者之间的时间关联点。基于以上研究结论,临床医生可结合本院的细菌耐药监测结果以及抗菌药物的药动学(PK)/药效学(PD)特点,优化抗菌药物在临床的合理选用,从而达到减缓和减少耐药肠杆菌科细菌的产生,延长抗菌药物临床使用寿命的目的。
利益冲突所有作者均声明不存在利益冲突

