斜外侧椎间融合术治疗腰椎退变性椎间盘疾病效果分析
白忠旭 闫春梅 王庆 李广伟 张保权
1)郑州市第二人民医院骨科 郑州 450006 2)中国人民解放军联勤保障部队第九八八医院 郑州 450007
退行性椎间盘疾病(degenerative disk disease,DDD)是骨科临床的常见病,腰椎椎间融合术(lumbar interbody fusion,LIF)因能实现椎间融合,具有手术用时少、术后并发症发生率低、术后疼痛轻、恢复快,以及住院时间短等优势,广泛应用于腰椎DDD患者的治疗[1-4]。但对于LIF的指征和时机仍存在争议,部分医生甚至认为手术是一种激进的治疗方法[5-7]。根据不同入路,有多种LIF术式,其中包括后路腰椎椎间融合术(posterior lumbar interbody fusion, PLIF)、经椎间孔腰椎椎间融合术(transforaminal lumbar interbody fusion,TLIF),以及近年来开展的侧方腰椎椎间融合术(lateral lumbar interbody fusion,LLIF)和斜外侧腰椎椎间融合术(oblique lumbar interbody fusion,OLIF)。本研究拟通过病例对照分析,进一步探讨OLIF治疗腰椎DDD的安全性和效果。
1 资料与方法
1.1一般资料回顾性分析2017-01—2021-01我院收治的腰椎DDD患者的临床资料。纳入标准:(1) 椎间盘源性腰痛,经至少6个月非手术治疗无效者。(2)椎间盘Pfirmann评分≥3分,融合节段数1~3个者。排除标准:(1)翻修手术。(2)其他节段曾行椎间融合术者。研究共纳入符合上述标准的腰椎DDD患者32例。根据手术方法分为OLIF组和LLIF组,每组16例。患者均签署知情同意书。
1.2手术方法全身麻醉后取右侧卧位,腰部垫圆垫使手术部位皮肤紧绷,增加右侧肋弓髂骨间的距离。常规消毒、铺巾。LLIF组:术前准确定位、标记病变椎间隙水平,于标记处做一微小切口,切开皮肤和皮下组织。用食指插入肌间隙分离腹膜后间隙,钝性分离腰大肌至病变椎体侧方。在保护下插入克氏针至病变椎间隙,C型臂X线机透视确认手术部位后用逐级扩张器扩张,充分暴露手术视野。放置工作通道,显露椎间隙外侧纤维环,切除椎间盘,刮除软骨终板,切断对侧椎间隙外侧纤维环。用试模测量椎间隙高度、长度后置入大小合适的椎间融合器。于病变椎间隙上位、下位椎体置入侧方固定系统。确认手术部位无明显活动性出血后,逐层缝合切口,无菌敷料包扎。 OLIF组:以责任椎间隙正中向腹侧作2~3 cm切口,逐层切开分离,直视下暴露腹主动脉和腰大肌间隙。向腹侧牵开腹腔脏器、血管、输尿管,向背侧牵开腰大肌,显露目标椎间盘。插入导针,C型臂X线机透视确认手术部位,逐级安装扩张器扩张,安装挡板,暴露手术视野。切除责任椎间盘,刮除软骨终板,撑开椎间隙。取合适大小的前路椎间融合器填充自体髂骨,先斜行进入再逐渐旋转融合器垂直置入椎间隙。透视确认融合器在椎间隙中部,彻底止血,留置负压引流管1根,逐层缝合切口,无菌敷料包扎。内固定采用经肌间隙入路,在目标椎体节段置入椎弓根螺钉系统固定,彻底止血,逐层缝合切口,无菌敷料包扎。
1.3随访和评价指标(1) 记录手术时间、术中出血量、术中输血比例,以及术后3、6、12个月随访期间椎间融合器沉降和内固定拔出情况。(2)手术前、末次随访时分别用疼痛视觉模拟评分法(VAS)评价疼痛程度;应用Oswestry功能障碍指数(oswestry disability index,ODI)评价腰椎功能;测量LL和FSL,评价腰椎前凸的恢复程度。VAS评分越低,表示疼痛程度越轻;ODI分值越高说明腰椎功能越差。LL是侧位片上L1上终板和S1上终板的夹角。FSL是侧位片上近端融合椎体下终板和远端融合椎体上终板平行线形成的夹角。LL增加、FSL增加,提示腰椎前凸的恢复效果好。
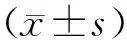
2 结果
2.1基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。

表1 2组患者的基线资料比较
2.2围手术期指标OLIF组患者的手术时间短于LLIF组,术中出血量少于LLIF组,术中输血比例低于LLIF组,差异均有统计学意义(P<0.05)。随访期间LLIF组有4例患者出现椎间融合器沉降,其中1例沉降严重,但患者无明显不适;OLIF组未发生椎间融合器沉降。差异有统计学意义 (P<0.05)。2组内固定拔出率差异无统计学意义(P>0.05)。见表2。
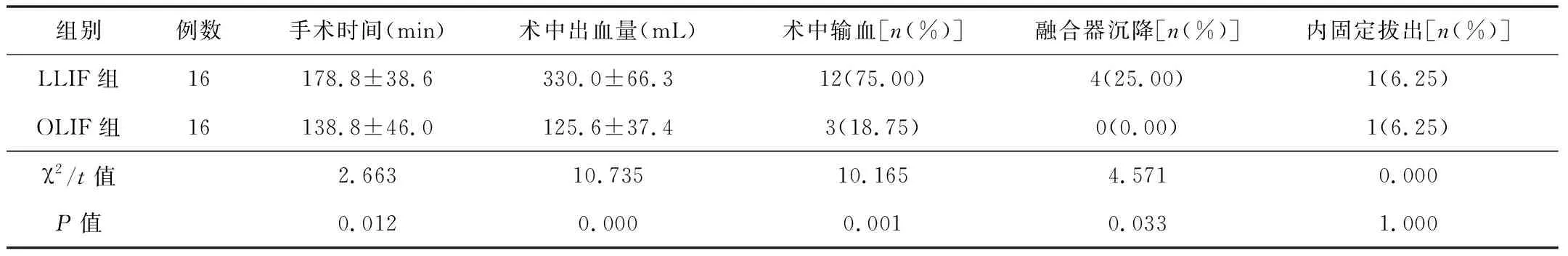
表2 2组患者围手术期指标比较
2.3术前和末次随访时的VAS评分、ODI评分,以及LL、FSL2组患者术前的VAS评分、ODI评分,以及LL、FSL差异均无统计学意义(P>0.05)。末次随访时2组患者的VAS评分、ODI评分均较术前显著降低,LL、FSL均较术前增加,差异均有统计学意义(P<0.05)。但2组间的差异均无统计学意义(P>0.05),见表3。

表3 2组患者术前和末次随访时的VAS、ODI评分与LL、FSL比较
3 讨论
本研究结果显示,OLIF、LLIF治疗腰椎DDD,均能显著减轻患者的疼痛程度、改善腰椎功能和恢复腰椎前凸的LL和FSL。但OLIF具有手术时间短、术中出血量少、术中输血比例低,以及随访期间椎间融合器沉降发生率低等优势。
影响腰椎融合术治疗效果的主要因素是恢复腰椎矢状面平衡和矫正腰椎前凸,而恢复椎间盘高度则是前凸矫正效果最重要的影响因素[8-10]。前路手术允许植入比后路手术更大的融合器,因此理论上前路手术更有利于前凸角的恢复。但本研究中2组患者LL和FSL的恢复差异无统计学意义。Yson 等[11]报道后路固定可在放置侧方椎间融合器的基础上前凸能再矫正约1°,本研究亦发现OLIF对前凸角的恢复作用略好。因此,我们认为前方融合器撑开辅助以后方内固定,能使OLIF获得更好的前凸矫正效果。
LLIF通过腹膜后侧方经腰大肌通道进入腰椎间盘间隙,理论上适用于所有腰椎水平,但患者如需行腹膜后手术,或存在腹膜后脓肿、血管解剖异常,则无法行LLIF。由于髂嵴与L5~S1椎间盘重叠,阻碍手术入路[12-13],因此,L5~S1节段应用LLIF比较困难。OLIF通过腹膜和腰大肌间隙进入目标椎间盘间隙,与LLIF相比, OLIF适用于L1~S1水平的所有节段椎间盘。但OLIF也有一定局限性,具有潜在的交感神经功能障碍和血管损伤风险[14-15]。因此,对于重度骨质疏松患者,为避免术后椎间融合器下沉,不主张应用OLIF技术[16-17];对于重度腰椎间盘突出症、关节突关节增生、黄韧带肥厚、严重的中央型椎管狭窄及重度腰椎滑脱的患者,因为后路减压手术效果更佳,也不推荐应用OLIF技术[18-19]。
融合器沉降甚至坍塌是LLIF或OLIF术后多发、严重的并发症[19],其发生原因与患者骨质疏松或术中终板过度损伤有关[16]。本研究中, LLIF组患者融合器沉降发生率明显高于OLIF组。但是,这一差异与较低的节段性畸形或疼痛改善程度没有显著相关性。LLIF组中Cage下沉可能是在没有骨质疏松症的前提下,Cage植入前,对终板和骨赘过度搔刮的结果所致。事实上,本研究OLIF组患者未发现Cage下沉,这可能由Cage植入位置较LLIF组更佳、手术创伤更小的原因所致。
由于本研究为回顾性研究,入选病例资料样本量相对较少,随访时间相对较短,尚未能对LLIF/OLIF术后远期疗效和并发症进行统计分析。
综上所述,LLIF和OLIF手术方式应被认为是治疗单纯DDD安全有效的选择。两者在一定程度上都能恢复LL和FSL,降低患者疼痛,提高生活质量。但是,OLIF在手术时间和术中出血量上较LLIF优势明显,且OLIF术后患者较LLIF很少发生融合器沉降。

