妊娠糖尿病患者糖脂代谢指标的预测价值与母婴结局的关系分析
郭云,陈兰钦,林梅
平潭综合实验区医院妇产科,福建平潭 350400
对于孕晚期妇女,妊娠期糖尿病(gestational diabetes mellitus,GDM)发病率较高,该病会造成母婴出现多种并发症, 长时间的高糖环境会提高胎儿代谢性疾病发生的风险,也会提升发病的概率[1-2]。临床上有较多诊断GDM 的方法,葡萄糖耐量试验是最为常用的方法, 但该法最早在妊娠24 周才能确诊GDM,进而影响临床后期疗效[3]。 近年来,GDM 发生率逐年增加,也因为孕期漏诊等因素,增加了母体合并症和新生儿病死率,严重影响母婴结局[4]。因此,临床上急需对GDM 进行早期诊断并及时治疗,以改善母婴结局。 该研究通过检测孕妇妊娠期糖脂代谢指标,观察其与母婴结局的关系,目的在于为早期诊断GDM 并尽早治疗提供参考依据, 现分析2019 年1月—2020 年12 月来该院治疗的50 例妊娠糖尿病患者的临床资料,现报道如下。
1 资料与方法
1.1 一般资料
选择来该院治疗的50 例妊娠糖尿病患者作为研究对象,设为研究组,选择同期来该院分娩的50名正常妊娠期妇女作为对照组。 对照组年龄22~43岁,平均(32.50±10.50)岁;怀孕周期 37~40+6周,平均(39.00±2.00)周。 研究组年龄 24~43 岁,平均(33.50±9.50)岁;怀孕周期 38~40+6周,平均(39.50±1.50)周。两组资料比较,差异无统计学意义(P>0.05),具有可比性。 研究通过医院伦理委员会批准。
纳入标准:①符合《妊娠合并糖尿病诊治指南》[5]标准;②签署研究知情同意书。
排除标准:①合并其他基础性疾病者;②临床资料不完整者。
1.2 方法
于清晨空腹状态下采集两组孕妇肘静脉血,离心处理后分离血清,保存待检。
①糖代谢指标:检测FPG、Hb。 检测仪器为葡萄糖乳酸分析仪,试剂盒为配套产品。 ②脂代谢指标:TC、TG、HDL-C、LDL-C。检测仪器为贝克曼 AU5800全自动生化分析仪。
1.3 观察指标
①观察两组孕妇的妊娠结局和新生儿情况;②对比两组孕妇的糖代谢、血脂代谢指标水平;③分析糖脂代谢指标和母婴结局的相关性。
1.4 统计方法
采用SPSS 18.0 统计学软件对数据进行分析,计量资料经检验符合正态分布,采用()表示,进行 t 检验;计数资料采用[n(%)]表示,进行 χ2检验;通过Pearson 直线相关分析进行糖脂代谢指标和母婴结局的相关性分析,P〈0.05 为差异有统计学意义。
2 结果
2.1 两组糖代谢指标比较
研究组FPG、Hb 均高于对照组, 差异有统计学意义(P〈0.05),见表 1。
表1 两组糖代谢指标对比()

表1 两组糖代谢指标对比()
组别FPG(mmol/L) Hb(%)研究组(n=50)对照组(n=50)t 值P 值6.67±0.80 4.30±0.35 19.191 0.010 6.57±0.69 6.15±0.63 3.178 0.005
2.2 两组血脂指标比较
研究组 TC、TG、LDL-C 高于对照组,HDL-C 低于对照组,差异有统计学意义(P〈0.05),见表 2。
表2 两组血脂指标对比[(),mmol/L]
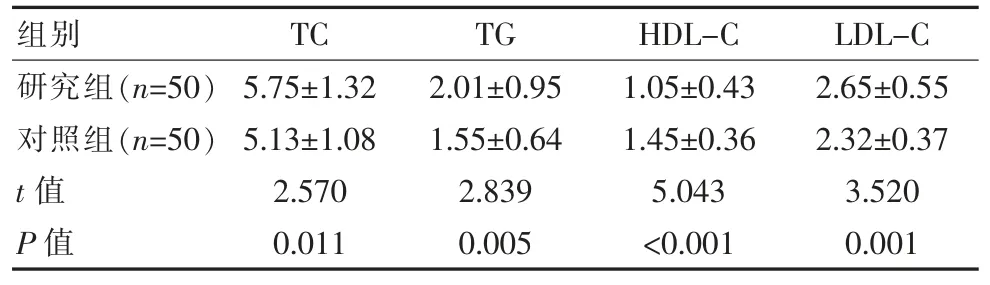
表2 两组血脂指标对比[(),mmol/L]
组别 TC TG HDL-C LDL-C研究组(n=50)对照组(n=50)t 值P 值5.75±1.32 5.13±1.08 2.570 0.011 2.01±0.95 1.55±0.64 2.839 0.005 1.05±0.43 1.45±0.36 5.043〈0.001 2.65±0.55 2.32±0.37 3.520 0.001
2.3 两组母婴结局比较
研究组母婴不良结局率高于对照组, 差异有统计学意义(P〈0.05),见表 3、表 4。

表3 两组新生儿不良结局对比[n(%)]

表4 两组产妇不良结局对比[n(%)]
2.4 糖脂代谢指标和母婴不良结局的相关性分析
Pearson 直线相关分析结果显示 Hb、FPG、TC、TG、LDL-C 水平与母婴不良结局呈正相关(P〈0.05),HDL-C 与母婴不良结局呈负相关(P〈0.05)。见表 5。

表5 糖脂代谢指标和母婴不良结局的相关性分析
3 讨论
妊娠期糖脂代谢异常的妇女, 其宫内胎儿成年后发生类似疾病的概率也大大增加[6]。 临床上,GDM是妊娠期常见的并发症,研究显示,和健康新生儿相比,GDM 孕妇分娩后新生儿血糖异常发生率较高,发生代谢性疾病的风险也显著提高[7]。孕妇妊娠初期,增加对葡萄糖的摄入也会使其肾糖阈降低。因此,妊娠初期孕妇的血糖水平显著低于正常孕妇。 然而其体内拮抗胰岛素激素分泌水平随着妊娠时间增加而提高,降低体内胰岛素敏感性,血糖水平升高[8-9]。 临床显示,GDM 对母婴不良结局的影响和血脂代谢水平存在一定的相关性,即孕妇血糖水平越高,脂代谢指标越高,其不良妊娠结局越严重[10]。 为此,对GDM孕妇尽早筛查和治疗,对于改善母婴结局意义重大。
妊娠期GDM 患者糖脂代谢紊乱,这表明检测糖脂代谢指标可以较为准确地诊断出GDM。 临床研究显示,随着孕周时间增加,正常孕妇的TC、TG 也会随之提高[11]。 该研究结果显示,研究组(GDM 组)孕妇 FPG、Hb、TC、TG、LDL-C 均高于对照组(正常组)(P〈0.05)。 由于这些指标的提高和胰岛素抵抗存在一定关系, 表明和正常孕妇比较,GDM 孕妇胰岛素抵抗更为严重。研究表明,血脂代谢异常会对新生儿代谢产生不良影响[12]。 分析原因在于,胰岛素抵抗是GDM 的主要原因,由于高浓度血糖和血脂在胰岛素作用的靶组织中过度沉积,会阻止胰岛素、葡萄糖输送和降低利用效率,推动胰岛素抵抗[13-14]。 因此,GDM 孕妇糖脂代谢与胰岛素抵抗互为因果,相互影响[15]。 研究结果中,和对照组相比,研究组孕妇试产中转剖宫产、催产素引产、胎膜早破、产后出血发生率显著升高, 研究组新生儿不良发生率也高于对照组(P〈0.05),这表明GDM 疾病会造成母婴糖脂代谢异常,增加不良母婴结局。GDM 孕妇血糖升高,母体血液经胎盘到达胎儿体内, 能够刺激胎儿分泌胰岛素分泌,造成胎儿发生高胰岛素血症,从而使胎儿体质量过大[16-17]。 孕妇血糖水平升高,反映体内缺乏胰岛素,孕妇代谢能力降低,分解代谢提高,影响血脂代谢进而血脂代谢紊乱,血脂升高,损伤血管内皮,若合并全身灌注水平低下, 会增加妊娠期糖尿病风险[18]。 研究显示,合并糖脂代谢异常的妊娠糖尿病孕妇, 糖脂在胎儿体内沉积增加, 增大巨大儿发生风险,亦佐证了该研究观点[19]。 相关性分析显示FPG、Hb、TC、TG、LDL-C 水平与母婴不良结局呈正相关,HDL-C 与母婴不良结局呈负相关 (P〈0.05), 说明GDM 孕妇血糖代谢和血脂代谢水平对母婴妊娠结局产生不同的影响。 欧国平等[20]研究指出,FPG、Hb水平升高均是妊娠糖尿病的独立危险因素, 与胰岛素抵抗程度呈正相关, 联合预测巨大儿发生的效能较好,值得临床重视。 该研究仍存在不足之处,如未分析GDM 孕妇孕早期、晚期糖脂代谢特点,后续研究应当明确不同孕期糖脂波动情况, 为制订治疗策略提供依据。
综上所述,GDM 孕妇糖脂代谢指标显著增加,且与不良母婴结局高度相关, 临床应加强妊娠期高血糖孕妇糖脂代谢水平的监测和干预, 降低母婴并发症,促进母婴健康。

