白噪声联合早期目标导向镇静策略在危重症机械通气患者中的应用效果
王 燕 戴梦霞 狄忆莲
危重症患者是指生命体征不稳定,系统功能减退或衰竭,病情危及生命的患者[1]。危重症患者具有起病急、病情危险、变化快等特点,临床多表现为呼吸困难、休克、昏迷、意识障碍及高危性胸痛等症状,若得不到及时的治疗,易导致死亡[2]。目前,危重症患者主要通过机械通气治疗,机械通气可有效控制或改善患者自主呼吸功能,挽救患者生命。危重症机械通气患者拔管后需接受一段时间的治疗及护理,受环境、治疗、疾病及心理等方面影响,造成患者睡眠质量严重下降,导致部分患者出现心血管系统紊乱、通气障碍、谵妄、内分泌及代谢紊乱等不良反应,不利于患者疾病康复[3]。研究表明[4],早期目标导向镇静干预应用于机械通气患者中,能显著改善患者的不适症状及睡眠质量,促进患者的身心健康。本研究探讨白噪声联合早期目标导向镇静策略在危重症机械通气患者中的应用效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2018年5月-2020年5月我院收治的危重症机械通气患者108例为研究对象。纳入标准:年龄≥18岁;确诊为危重症患者;ICU治疗时间>2d;机械通气时间≥1d,且脱机拔管者;愿意参与研究,并签署知情同意书。排除标准:伴有听力、语言障碍;重插机械通气或大出血;患有严重器质性疾病或脏器功能不全;中途退出研究。采用档案抽签法分为对照组和实验组,各54例。对照组男性29例,女性25例;年龄18~75岁,平均(58.46±8.72)岁;文化程度:初中及以下21例,高中23例,本科及以上10例;付费类型:医保34例,自费20例。实验组男性30例,女性24例;年龄19~75岁,平均(58.46±8.74)岁;文化程度:初中及以下20例,高中23例,本科及以上11例;付费类型:医保33例,自费21例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组给予常规护理,实验组在对照组的基础上给予白噪声联合早期目标导向镇静策略。
1.2.1成立护理干预小组 由主治医师1名、护士长1名、病房护士3名、管床护士3名组成干预小组,各小组成员均具有5年以上的ICU临床工作经验,且统一参加培训。主要内容包含白噪声干预、拔管后护理、睡眠障碍监测仪使用方法、音频录制方法、早期目标导向镇静方法等相关知识,培训合格后方可进入干预小组。主治医师负责患者诊疗及干预决策,护士长负责工作协调、干预措施落实、质量监督;管床护士负责资料收集、睡眠质量及负性情绪评估等;病房护士负责干预措施实施并反馈患者情况。
1.2.2白噪声干预 (1)白噪声选取:病房护士将选取好的风声、雨声、流水声及海洋声等自然声音录制磁盘(频率为1~22.05千赫),并将磁盘内容存储至音乐播放器中。(2)初试验阶段:试验期为拔管后1~8d的患者,依次循环播放(风声、雨声、流水声及海洋声等)不同白噪声类型。具体方法:将播放器置于患者耳旁或为其佩戴耳机,分贝为50~60,播放时间为8:30Pm~5:00Am,利用非接触睡眠监测仪通过超宽带(UWB)生物雷达监测技术,从雷达回波中获取全身体动呼吸等信息,监测过程中保障睡眠质量无干扰,睡眠监测仪自动分析睡眠深度、入睡难度、夜间觉醒、再入睡难度、整体睡眠质量等数值并形成分析报告,将监测仪与手机APP连接,可将睡眠分析报告自动输出至手机APP端。记录连续8d的夜间睡眠质量情况,综合评估不同白噪声类型对患者的干预效果,依据干预效果确定患者的最佳白噪声类型。(3)个性化干预阶段:从拔管后第9d开始,为患者播放最佳白噪声,时间为9:30Pm~6:00Am,并结合非接触睡眠监测仪监测患者的睡眠质量,记录睡眠监测仪的睡眠相关信息。
1.2.3早期目标导向镇静干预 (1)早期镇静镇痛干预:镇静,遵医嘱给予右美托咪定基础镇静药物,必要时联合1.0~3.0mg/kg负荷剂量丙泊酚诱导镇静后,以0.5~2.0mg/(kg·h)泵速持续泵入;镇痛,遵医嘱给予芬太尼0.5~2.0ug/kg负荷剂量充分镇痛后,以0.5~1.0ug/(kg·h)持续微量泵入,芬太尼镇痛安全剂量范围0~3.0ug/(kg·h)。(2)目标导向镇静干预:镇痛镇静开始后,采用BIS电极持续监测患者镇静水平,依据BIS值调整镇静药剂量,同时结合数字模拟评分法(VAS)及RASS镇静评估表分别评估患者的疼痛及镇静程度,每2h评估1次,维持疼痛目标值在0~3分,镇静目标值-2~1分(浅镇静),持续镇痛镇静评估直至转出ICU或出院,依据评估结果及镇静目标值调整镇静药泵速,若患者镇静过深,以0.1mg/(kg·h)速度酌减丙泊酚泵入,反之以0.2mg/(kg·h)速度酌加丙泊酚泵入。
1.3 观察指标
(1)睡眠质量:干预1个月后采用理查兹-坎贝尔睡眠量表(RCSQ)[5]进行评价,该量表包括睡眠深度、入睡难度、夜间觉醒、再入睡难度、整体睡眠质量5个方面,采用0~100mm视觉模拟评分法(1mm代表1分),各方面满分为100分。比较两组睡眠质量情况,0~25分为睡眠质量极差,25~75分为欠佳,76~100分为较好,分值越高表明睡眠质量越好。(2)负情情绪:干预1个月后采用焦虑自评量表(SAS)[6]、抑郁自评量表(SDS)[7]进行评价,SAS标准分为50分,SDS标准分为53分,分值越高表明负性情绪越严重。(3)临床结局:干预1个月后采用我院发放的临床结局调查量表,该量标包含ICU住院时间、治愈、残疾、死亡4个指标,时间与死亡率越少表明患者临床结局越好。
1.4 统计学方法
2 结果
2.1 两组睡眠质量评分的比较,表1
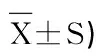
表1 两组睡眠质量评分的比较 (分,
2.2 两组负性情绪评分的比较,表2
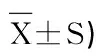
表2 两组负性情绪评分的比较 (分,
2.3 两组临床结局的比较,表3
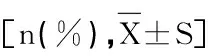
表3 两组临床结局的比较
3 讨论
研究表明[8],危重症患者的睡眠质量受重症监护病房仪器干扰、频繁治疗、外界噪音、疾病不适症状、躯体疼痛等因素影响,68%以上的危重症患者睡眠质量下降,38%左右危重症患者会出现睡眠障碍,严重影响患者的康复进程及治疗结局。危重症患者机械通气拔管脱机后需进行自主呼吸,多数患者担心脱机影响生命安全,导致其易出现睡眠障碍及焦虑等负性情绪。睡眠障碍是指睡眠行为及睡眠量出现异常,引起睡眠及觉醒规律出现紊乱,多表现为睡眠片段化、睡眠结构异常、主观睡眠质量差及昼夜规律失调等症状[9]。研究表明[10],睡眠障碍可增加患者焦虑及抑郁等负性情绪,而负性情绪进一步影响睡眠质量,导致患者机体代谢紊乱,严重影响患者的治疗效果及生活质量。
目前,临床主要以药物治疗及非药物治疗改善患者睡眠质量,药物治疗可利用药效调节神经递质、抑制应激反应,改变患者睡眠-觉醒周期,进而改善其睡眠状态;非药物治疗包含听觉掩蔽、音乐治疗、优化环境、针灸放松、穴位按摩等,其中听觉掩蔽指通过人耳倾听两种声音,进而降低其声音感知,改变其声音的听觉效果,优化睡眠质量[11]。对睡眠质量较差患者给予白噪声干预措施可帮助患者掩盖噪声干扰,为患者睡眠提供有利环境,进而提升其睡眠质量[12]。白噪声干预是护理人员在患者听觉频域内连续均匀播放风声、雨声、海洋声等单调声音,降低患者声音感知,减少其他声音对患者不利影响,改善患者睡眠质量,促进其疾病康复。白噪声干预联合早期目标导向镇静干预属于一种综合型护理模式,该模式充分利用白噪声掩盖噪音干扰,为患者提供合适睡眠环境,同时结合目标导向镇静干预,从而改变患者睡眠周期,减少患者痛苦记忆,促进患者大脑休息及体力恢复,改善患者身心健康[13]。
本研究果显示,实验组干预后睡眠质量评分显著高于对照组,负性情绪评分显著低于对照组(P<0.05);实验组ICU时间、治愈、残疾及死亡率均显著优于对照组(P<0.05)。表明白噪声联合早期目标导向镇静策略能明显改善危重症机械通气患者拔管后的睡眠质量,缓解患者负性情绪,对提升临床治疗结局具有显著促进作用。
综上所述,通过将白噪声联合早期目标导向镇静策略措施应用于ICU机械通气患者拔管后护理中,能显著提升患者的的睡眠质量,改善不良情绪,优化其临床结局,可应用于临床。

