子宫动脉下行支结扎联合TACS在凶险性前置胎盘所致产后出血中的应用
吕田甜
(河南科技大学第二附属医院产科 洛阳 471000)
前置胎盘主要指妊娠晚期胎盘附着于子宫下段或下缘达到宫颈内口,位置低于胎先露部,发病率及病死率均较高[1]。该病多由子宫内膜及基层受损、胎盘面积过大、子宫滋养层发育迟缓等因素造成,临床主要表现为无痛性阴道出血,且随子宫下段不断伸展,出血量不断增多,产妇可出现贫血甚至休克[2~3]。其中,凶险性前置胎盘病情凶险,是最严重的并发症之一,发生后可在数分钟内造成严重的产后出血,继而弥漫性感染,导致子宫切除甚至死亡,严重威胁母婴健康。因此,应寻找快速、简便的有效止血方法,保证母婴安全,对凶险性前置胎盘所致产后出血患者更为重要。目前,临床主要通过手术疗法减少患者出血量,进而挽救母婴生命。本研究旨在探讨子宫动脉下行支结扎联合子宫下段横形环状压迫缝合术(TACS)在凶险性前置胎盘所致产后出血中的疗效,以期为后续凶险性前置胎盘所致产后出血治疗现状的改善提供参考。现报道如下:
1 资料与方法
1.1 一般资料本研究经医院医学伦理委员会审核批准。选择2017年1月至2019年4月医院产科收治的80例凶险性前置胎盘产妇为研究对象,按治疗方法不同分为对照组与观察组,各40例。对照组年龄21~40岁,平均(34.08±3.70)岁;体质量指数18~25 kg/m2,平均(22.32±0.64)kg/m2;孕周28~41周,平均(36.12±1.35)周;孕次l~6次,平均(3.31±1.12)次;产次1~4次,平均(2.32±0.36)次;其中,边缘性前置胎盘16例,部分性前置胎盘11例,完全性前置胎盘13例;合并胎盘植入2例,子宫肌瘤3例,盆腔粘连3例。观察组年龄22~41岁,平均(34.11±3.79)岁;体质量指数18~25 kg/m2,平均(22.28±0.59)kg/m2;孕周28~41周,平均(36.15±1.40)周;孕次1~6次,平均(3.28±1.14)次;产次1~4次,平均(2.37±0.35)次;其中,边缘性前置胎盘15例,部分性前置胎盘12例,完全性前置胎盘13例;合并胎盘植入3例,子宫肌瘤3例,盆腔粘连2例。比较两组基线资料,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准(1)纳入标准:经超声、MRI等影像学检查确诊为凶险性前置胎盘;手术指征明显;无前列腺素制剂禁忌证;患者及其家属自愿签署知情同意书。(2)排除标准:合并严重心、肝及肾疾病;存在严重精神疾病、意识障碍;合并恶性肿瘤或处于急性感染期;凝血功能异常。
1.3 治疗方法两组均行剖宫产手术,对照组给予子宫外科缝扎术与宫腔纱布填塞联合止血,观察组则接受子宫动脉下行支结扎联合TACS进行止血。剖宫产手术:采用全身麻醉,术前锁骨下静脉置管。于产妇子宫前壁作J形切口,操作中注意避开胎盘,待胎儿取出后,给予气囊导尿管捆绑子宫下段,阻断血流,随后于患者子宫肌层注射缩宫素注射液(国药准字H31020850)5~10 U;胎盘剥离后,给予卡前列素氨丁三醇注射液(国药准字H20094183)250 μg,深部肌肉注射以加强宫缩。基于此,对照组行子宫外科缝扎术与宫腔纱布填塞联合止血:先缝合切口但暂不打结,随后利用卵圆钳将纱布送至阴道内,自下而上填塞宫颈及子宫下段,直至子宫切口水平位置;待压紧子宫下段后,将缝合线打结,缝合子宫切口。操作中,气囊导尿管需每隔15 min放松1次。观察组则接受子宫动脉下行支结扎联合TACS进行止血:胎盘剥离后,快速下推膀胱,待到达子宫峡部下端水平位置后,结扎双侧子宫动脉下行支,采用平行间断排比缝合的方式缝合子宫下段前壁或后壁,并于子宫浆膜面进行打结。在间断缝合过程中,应各自全层缝合,忌贯穿至对侧壁。此外,缝针入子宫肌层3.0 cm 左右后即出针、打结。若止血无效,需行子宫切除术或血管介入性手术。
1.4 观察指标(1)观察并比较两组围术期指标,包括手术时间、术中出血量、术中输血量、术后24 h出血量以及留院观察时间。(2)记录并比较两组术前实际血红蛋白水平、术后24 h修正血红蛋白水平,采集2 ml静脉血,3 000 r/min(半径12 cm)离心10 min,采用OTA-400全自动生化分析仪(沈阳万泰医疗设备有限责任公司)进行测定。(3)记录并比较两组缩宫素与卡前列素氨丁三醇使用剂量。(4)记录并比较两组输血、子宫动脉栓塞以及子宫切除情况。
1.5 统计学方法采用SPSS25.0软件进行数据处理,计数资料用%表示,采用χ2检验,等级资料采用秩和检验,计量资料均经Shapiro-Wilk正态性检验,正态分布计量资料以(±s)表示,组间用独立样本t检验,组内用配对样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 围术期指标与对照组相比,观察组手术时间及术后留院观察时间均较短,术中出血量、术中输血量以及术后24 h出血量均较少,差异有统计学意义(P<0.05)。见表1。
表1 两组围术期指标对比( ±s)

表1 两组围术期指标对比( ±s)
组别 n 手术时间(min) 术中出血量(ml) 术中输血量(ml) 术后24 h出血量(ml)留院观察时间(d)对照组观察组t P 40 40 105.67±31.85 90.56±23.25 2.423 0.018 1 870.21±624.23 1 229.08±480.74 5.147 0.000 1 240.19±352.88 896.12±275.03 4.864 0.000 678.65±84.91 430.69±52.80 15.684 0.000 7.26±1.65 6.10±1.79 3.014 0.004
2.2 血红蛋白水平两组术前血红蛋白水平比较,差异无统计学意义(P>0.05);观察组术后24 h修正血红蛋白水平高于对照组(P<0.05)。见表2。
表2 两组术前、术后24 h血红蛋白水平对比(g/L, ±s)
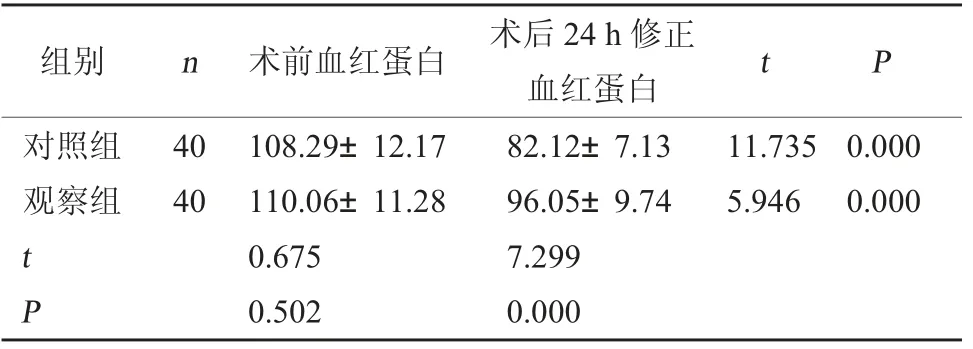
表2 两组术前、术后24 h血红蛋白水平对比(g/L, ±s)
组别 n 术前血红蛋白 术后24 h修正血红蛋白 t P对照组观察组t P 40 40 108.29±12.17 110.06±11.28 0.675 0.502 82.12±7.13 96.05±9.74 7.299 0.000 11.735 5.946 0.000 0.000
2.3 缩宫素与卡前列素氨丁三醇使用剂量与对照组相比,观察组卡前列素氨丁三醇使用剂量较少,差异有统计学意义(P<0.05);但两组缩宫素使用剂量比较,差异无统计学意义(P>0.05)。见表3。
表3 两组缩宫素与卡前列素氨丁三醇使用剂量对比( ±s)
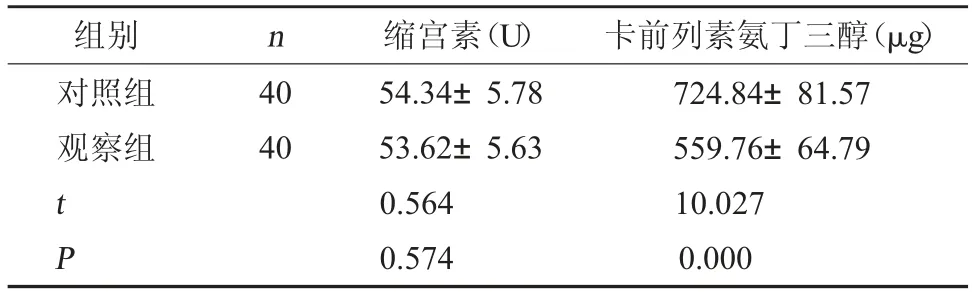
表3 两组缩宫素与卡前列素氨丁三醇使用剂量对比( ±s)
组别 n 缩宫素(U) 卡前列素氨丁三醇(μg)对照组观察组t P 40 40 54.34±5.78 53.62±5.63 0.564 0.574 724.84±81.57 559.76±64.79 10.027 0.000
2.4 输血、子宫动脉栓塞以及子宫切除情况与对照组相比,观察组输血率、子宫动脉栓塞率均更低,差异有统计学意义(P<0.05);但两组子宫切除率比较,差异无统计学意义(P>0.05)。见表4。

表4 输血、子宫动脉栓塞以及子宫切除情况[例(%)]
3 讨论
凶险性前置胎盘多伴有胎盘置入,侵犯宫颈管,受此影响,胎盘无法进行有效伸展,从而引发错位分离及反复性出血,威胁产妇生命安全[4]。施行剖宫产手术可促使前置胎盘终止妊娠,但子宫下段胎盘剥离面收缩性差,血窦闭合困难,止血难度较大[5]。此外,部分患者出血点源于子宫下段及宫颈,肌层菲薄且出血活跃,从而大大提升止血难度[6]。
常规治疗凶险性前置胎盘致产后出血一般常规实施子宫外科缝扎术与宫腔纱布填塞,进行联合止血,具有一定的效果。其中,子宫外科缝扎术通过缝扎子宫前、后壁并加压子宫,从而有效控制出血,但缝合不当可导致隐匿性出血,耽误产妇抢救时机,还可能会引起术中大出血,造成子宫切除[7]。宫腔填塞纱布操作简便,止血效果较好,但操作前需重复外阴及阴道消毒以避免宫腔感染,可能会延长手术时间[8]。此外,术后子宫收缩减弱,而纱布本身无压迫止血作用,无法有效避免再出血[9]。因此,有必要探索新的治疗方法,改善凶险性前置胎盘致产后出血治疗现状与预后情况。子宫动脉下行支结扎在患者宫颈组织学内口平面对两侧的子宫动脉下行支进行结扎,能快速使子宫下段腔隙直径缩小,从而减少胎盘剥离面的出血。TACS治疗前置胎盘致产后出血,能通过平行间断排比缝合薄弱子宫后壁、前壁,使子宫肌壁厚度增加,达到一定的止血作用,且止血速度快、效果佳、手术时间短。
本研究结果显示,与对照组相比,观察组手术时间及术后留院观察时间均较短,术中出血量、术中输血量以及术后24 h出血量均较少,术后修正血红蛋白水平较高,这表明子宫动脉下行支结扎联合TACS应用于凶险性前置胎盘所致产后出血治疗效果确切,有利于减少患者子宫出血量,缩短治疗时间,改善预后。TACS采用环状缝合形成机械性压迫,减缓子宫血流速度,促进局部血栓形成,同时刺激子宫收缩,压迫血窦,促使血窦闭合,形成局部血栓,促使子宫肌层缺血,从而降低出血量[10~11]。子宫血液主要由卵巢动脉及子宫动脉供应,其中,卵巢动脉起自腹主动脉,其末梢与子宫动脉卵巢支吻合。子宫动脉则发自髂内动脉前干,直径约2 cm,于宫颈部分为上、下两支。其中,上行支较粗,主要负责子宫体、输卵管以及部分卵巢的血供;下行支较细,主要负责子宫下段、宫颈等处的血液循环[12]。通过结扎子宫动脉下行支,可显著减少子宫下段胎盘附着处血供,促进侧支循环及局部血栓形成,从而达到止血的目的[13]。同时,胎盘剥离后迅速下推膀胱,可有效阻断病理性血管网,降低膀胱及输尿管受损程度,进而减少术中出血量,避免过多的止血操作,缩短手术时间[14~15]。卡前列素氨丁三醇是促进子宫收缩的药物,常用于凶险性前置胎盘所致产后出血的治疗,起到辅助止血的作用。本研究结果显示,与对照组相比,观察组卡前列素氨丁三醇使用剂量较少。说明子宫动脉下行支结扎联合TACS能提升促进子宫收缩的效果,从而减少卡前列素氨丁三醇使用剂量。本研究结果还发现,与对照组相比,观察组输血率、子宫动脉栓塞率均更低。分析原因可能为:TACS只需使用大圆针全层贯穿缝合,操作较为简单,术者容易掌握,无须高超手术技巧,极少发生解剖结构辨别不清的状况,有效避免外科缝扎术缝合不当的问题,从而降低输血率、子宫动脉栓塞率[16]。但两组子宫切除率比较无明显差异,可能是由于本研究所选样本量较少。因此,后续应增加样本量,进一步分析子宫动脉下行支结扎联合TACS在凶险性前置胎盘所致产后出血患者中的应用效果。但子宫动脉下行支位置较低,应注意向下深推膀胱,清晰辨识盆底解剖结构并熟练分离严重粘连,从而达到有效的手术治疗效果。
综上所述,子宫动脉下行支结扎联合TACS应用于凶险性前置胎盘所致产后出血治疗效果确切,有利于减少患者子宫出血量,缩短治疗时间,减少卡前列素氨丁三醇使用剂量,降低输血率、子宫动脉栓塞率,改善预后,值得推广使用。

