TBL联合可视纤支镜在麻醉进修医师气管插管教学中的应用
邝立挺 张涛
气管插管是麻醉医师必须掌握的一项技术,然而并不是每位麻醉医师都能熟练掌握纤支镜气管插管技术。有统计表明麻醉医师在临床工作中遇到困难气道的概率为5.8%[1],而纤支镜气管插管技术是处理困难气道最为有效的方法[2-5],掌握纤支镜气管插管技术有利于麻醉医师从容地处理临床中的各种困难气道。可视纤支镜连接有可视屏幕,显像高清,可以边操作边观察,带教老师和学员可以同时观察操作视野,更直观地掌握气道解剖和操作要点。团队合作学习(team-based learning,TBL)教学法是以团队合作为基础的新型教学方法,通过学员们的交流合作共同完成学习,可充分调动学员的积极性,提高学员自我学习和团队合作的能力,同时有利于带教老师对学员进行引导学习[6-7],目前已经普遍应用于各专科住院医师的教学和培训当中[8-12]。我们比较TBL 联合可视纤支镜教学法与传统纤支镜气管插管在麻醉进修医师培训中的效果,并对比进修医师对两种教学法的满意程度,具体流程如下:
1 资料与方法
1.1 一般资料
2018 年1 月—2019 年12 月在我院麻醉科进修学习的麻醉医师60 名,随机分为两组,30 名为对照组,采用传统纤支镜进行教学;30 名为试验组,采用TBL 联合可视纤支镜进行教学。纳入标准:均完成麻醉相关理论知识的学习,积极配合本次培训,临床操作能力良好;排除标准:已经熟练掌握纤支镜气管插管技术的,或配合度较差的进修医师。每名进修医师的培训时间均为半年,两组进修医师的一般资料:性别、职称、平均工作年限等差异无统计学意义(P>0.05),见表1。
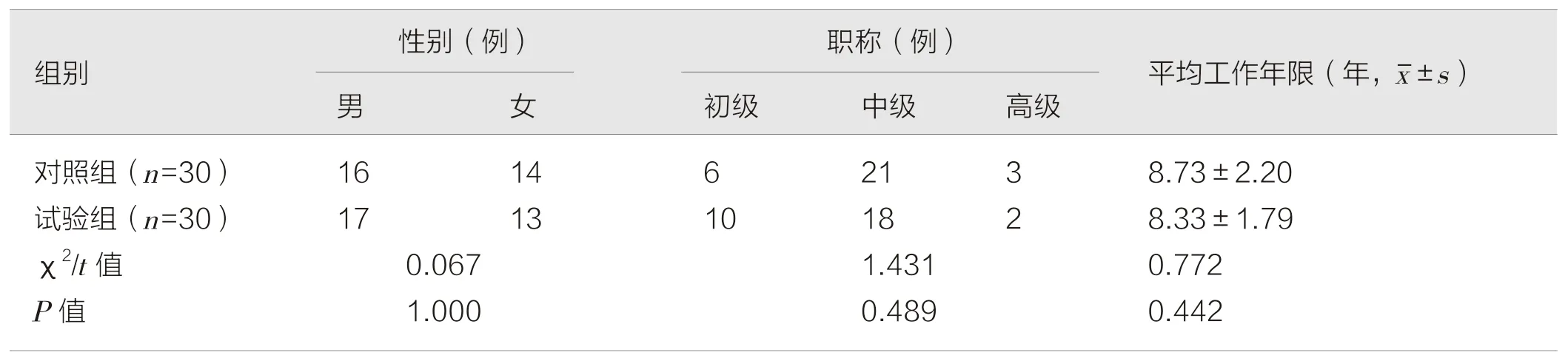
表1 两组进修医师的一般资料
1.2 教学实施过程
在使用纤支镜操作之前,两组进修医师均由带教老师进行相关理论知识的大课讲授,通过幻灯片、录像、模具等讲解人体气道解剖结构,复习口腔、鼻腔、舌、舌根、咽喉、会厌、食管、声门、气管、各级支气管等结构,以及操作过程的注意事项和关键要点。两组均使用实物器械和人体模型辅助讲解经纤支镜气管插管的具体操作,进行实践操作练习,培训过程中及时纠正学员错误的操作手法。培训结束后,进行第一次理论知识考核,合格后方能进入手术室进行实际操作培训。
1.2.1 对照组
采用传统纤支镜进行教学,带教老师通过“一对一”的带教模式,带教老师为经验丰富的副主任医师或高年资主治医师。首先由带教老师进行示范操作,边操作边讲解重要解剖标志和注意事项,到关键步骤时让进修医师透过纤支镜的目镜观察。带教老师评估进修医师的熟练程度后,让进修医师进行独立操作,如遇到相关问题及时作出指导,确保临床工作的安全。
1.2.2 试验组
采用可视纤支镜(浙江优亿,UE1003133)进行教学,带教老师同样为经验丰富的副主任医师或高年资主治医师,对纤支镜操作有着丰富的经验。每5 名进修医师组成1 个小组,并设立小组长,带教老师开展“一对多”的教学,同时对数名进修医师进行培训。首先由带教老师使用可视纤支镜进行示范操作,进修医师通过可视屏幕观察操作的整个过程,各个重要的解剖结构均可清晰可见;随后进修医师分小组进行学习讨论,及时提出操作过程中的相关问题,小组的其他医师进行回答或补充,带教老师适时地点评,对操作过程中的难点和疑点进行详细的讲解,让小组成员的在合作交流中逐步提升自己。当进修医师进行独立操作时,带教老师也可以全程观察其操作,及时纠正其错误,让其他医师也可以实时地观摩学习。
1.3 评估方法
1.3.1 理论知识考核、操作考核成绩
大课讲授后进行第一次理论知识考核,操作培训结束后进行第二次理论知识考核,成绩以百分制表示。操作考核主要根据改良的纤维支气管镜操作能力5 点全方面评定量表[13],对两组进修医师的操作进行评分。GRS评分共5 分,分值越高,代表熟练程度越高。
1.3.2 教学效果评估反馈
采用满意度调查问卷和视觉模拟(VAS)评分评估教学效果,满意度分级为非常满意、比较满意、一般、不满意4 个维度,满意度以百分比表示。VAS 评分为0~10 分,分数越高,效果越佳[8]。
1.4 统计学处理:
采用SPSS 21.0 统计学软件进行统计分析。计数资料以例(%)表示,行χ2检验,计量资料以()表示,行t检验。检验水准:a=0.05,P<0.05 则差异有统计学意义。
2 结果
2.1 两组进修医师第一、第二次理论考试及操作GRS 评分的比较
试验组第1 次理论考试成绩(80.70±2.35)分与对照组(81.03±3.03)分相比,差异无统计学意义(P>0.05),试验组第2 次理论考核成绩、实践操作GRS 评分分别为(89.03±4.57)分、(3.90±0.80)分均高于对照组的(85.07±4.36)分、(2.53±0.82)分,差异有统计学意义(P<0.05)。见表2。
表2 两组进修医师理论考试和操作考核情况(分,)
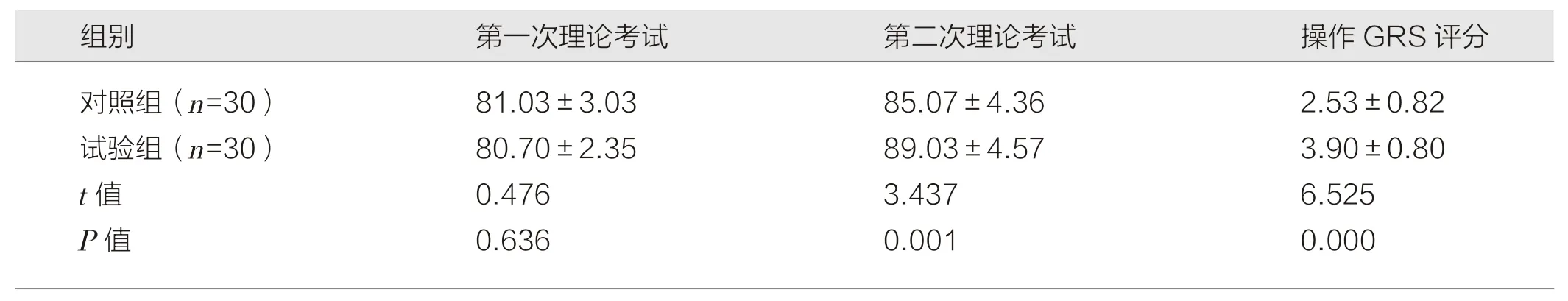
表2 两组进修医师理论考试和操作考核情况(分,)
2.2 两组进修医师对教学的满意程度比较
试验组进修医师的满意程度为90.00%,对照组的满意程度为63.33%,进修医师对TBL 联合可视纤支镜教学的满意程度明显提高。视觉模拟(VAS)评分试验组为(7.93±1.36)分,对照组为(5.43±1.38)分,试验组评分更高,差异有统计学意义(P<0.05)。见表3。
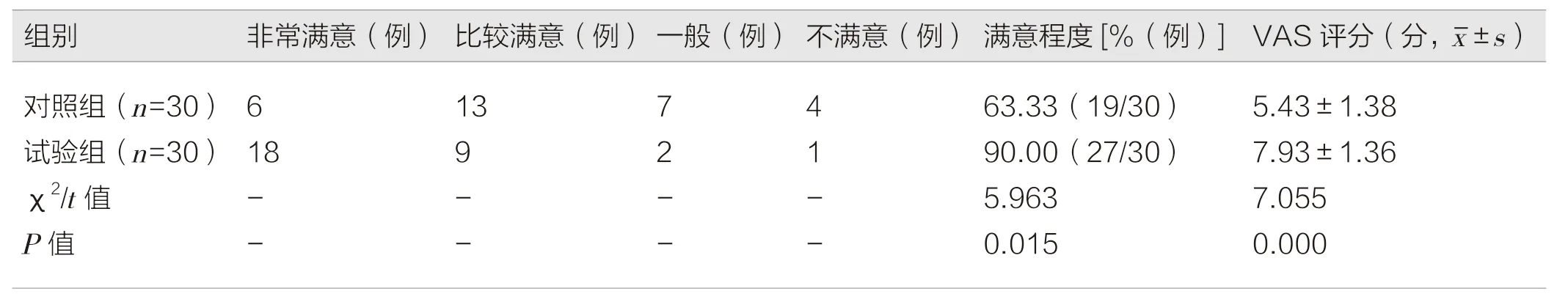
表3 两组进修医师对纤支镜教学的满意程度
3 讨论
纤支镜气管插管是麻醉科处理困难气道的重要技术,McNarry 等[14]的调研显示来自美国23 所医学院校94%的负责代表明确表示纤维支气管镜气管插管技术为麻醉医师在住院医师培训期间必须掌握的核心技术。然而,当遇到困难气道时,大部分麻醉医师并没有首选纤支镜气管插管,其原因可能有两个方面,一是可视喉镜的广泛应用,可以处理绝大多数的困难气道;二是麻醉医师未能熟练掌握纤支镜插管技术。中山大学附属第一医院麻醉科每年约招收数十名的进修医师,大多来自基层医院,于硬件设备不全和缺乏实操机会等因素,他们未必都能熟练掌握纤支镜气管插管技术。麻醉医师进修培训成为掌握新技术、提高医疗水平必须要经历的临床路径[15],作为大型综合教学医院,有义务为进修医师提供良好的教学平台和条件。因此,对进修医师进行纤支镜气管插管技术的培训是麻醉科教学工作的重点。
传统纤支镜视野较小,清晰度欠佳,仅能单人操作和观察,教学方法仅能通过观看录像熟悉人体气道解剖和操作流程,带教老师通过“一对一”的带教模式,在操作过程中讲解要点,然而带教老师和学员不能同时观察操作视野。带教老师在做纤支镜操作时只能在目镜上观察,当看到关键解剖结构时,才让学员在目镜上观察一下。由于纤支镜直接插入患者的气道,对患者呼吸系统干扰比较大,特别是麻醉的患者,不能耐受长时间的缺氧,没有充足的时间让学员观察。其次检查者手部轻微移动有可能导致纤维支气管镜前端物镜位置改变,导致再观看者与检查者观察内容不一致[16]。带教老师不能与学员同时看到所观察的视野,未能同步实时指导并及时纠正操作过程中的错误,教学效果欠佳。可视纤支镜的教学方法,带教老师和学员能同时观察操作视野,可以多名学员同时学习,带教老师边操作边讲解,学员能更清晰地观察到左右主支气管、各级隆突、右上肺开口等重要的解剖标志,掌握各层次的操作要点,还可以拍摄视频,回去反复观看学习,更直观地掌握相关理论知识。
传统教学以讲课为基础,老师作为课堂的主体,通过幻灯片或书本向学员传授理论知识,学员被动“填鸭式”地听课,这种教学模式有着明显的不足。TBL 教学模式的核心特点是团队导向学习[7,17],学员根据带教老师提出的学习目标和问题,小组之间通过自学与协作的方式来探究并解决问题,在指定的时间内通过查阅文献,整理及分析相关资料,主动学习和交流。带教老师再组织本组学员对其学习情况进行总结归纳并作出评价,然后进行小组讨论,及时发现问题并纠正错误。学员不仅仅需要记忆技巧,更要掌握一定的实践技能,如沟通能力、操作能力、团队合作能力、分析和解决问题的能力等。TBL 教学模式保持了小组教学和学习的优势,且不需要大量的导师[7]。在国际上,医学院长期使用各种教学方法来开发混合问题的基础课程,TBL 教学模式在医学教育中越来越受欢迎,并在各专科的住院医师教学和培训中推广应用。
本研究中,我们将学员划分为若干个小组,可以充分调动学员的主动性和积极性,在小组合作交流学习的过程中,操作比较熟练的学员可以不断地练习而提升自己,而操作欠熟练的学员可请教带教老师和其他医师。带教老师可以通过可视屏幕指导学员的操作,及时纠正其错误,让其不断改进,也可以让操作熟练的学员带动其他学员,充分调动其他学员的积极性[16-18],形成互助合作的良好学习氛围,提升团队合作能力和人际交往能力。实践证明,TBL 教学法可以提高麻醉科的教学质量[19-20],TBL 联合可视纤支镜的教学模式,可以让进修医师更好地掌握纤支镜气管插管技术,理论考试成绩和实践操作GRS 评分显著提高;同时,进修医师对该教学模式的满意程度和视觉模拟(VAS)评分明显更高,教学效果显著。
纤支镜气管插管技术是麻醉科进修医师务必需要掌握的麻醉核心技术,TBL 联合可视纤支镜的教学模式,可以让麻醉科进修医师提升临床决策能力、团队协作能力以及危机处理能力,结合临床实践,增强进修医师结业回院后应用纤支镜处理困难气道的信心和能力。总之,TBL 联合可视纤支镜的教学模式,可使进修医师迅速掌握纤支镜气管插管技术,增强学习的积极性和能动性,显著提高教学质量和满意程度。

