胆囊后三角解剖入路腹腔镜切除术治疗胆囊结石伴慢性胆囊炎的效果
耿立平
新沂市中医医院普外科,江苏新沂 221400
胆囊结石属于临床病发率较高的一类胆管疾病,其致病因素包括体质肥胖、喜静少动、伴有肝硬化疾病、遗传因素等多方面[1]。 在结石长期刺激胆囊壁的影响下,则会导致胆囊功能异常,并在其影响及驱使下,逐步引发慢性胆囊炎[2]。相关临床研究显示,胆囊结石伴慢性胆囊炎患者除会出现发热、 腹胀等典型症状外,还存在较高的癌变风险,对患者身心健康均存在严重损害[3-4]。 故针对胆囊结石伴慢性胆囊炎患者及时采取有效的治疗干预十分重要。 经胆囊后三角解剖入路则是临床新型手术入路形式, 其可对肝外胆管解剖结构及异常表现进行准确辨识,有助于提升术中三角区解剖效果, 规避胆管损伤的发生[5-6]。 对此,该次研究中纳入该院2018 年6 月—2021 年10 月收治的46 例胆囊结石伴慢性胆囊炎患者为研究对象, 分析予以经胆囊后三角解剖入路腹腔镜切除术干预的临床效果。 现报道如下。
1 资料与方法
1.1 一般资料
方便选择在该院接受腹腔镜胆囊切除术治疗的胆囊结石伴慢性胆囊炎患者46 例, 依据随机数表法,将其分为两组。 对照组共20 例,男9 例,女11例;年龄34~58 岁,平均(45.25±6.12)岁;病程1~4年,平均(2.33±0.54)年。观察组共26 例,男12 例,女14 例;年龄34~59 岁,平均(45.77±6.20)岁;病程1~5年,平均(2.40±0.48)年。 两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。 研究送该院医学伦理委员和核准。
纳入标准:①与《中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2018 年)》[7]中关于胆囊结石,慢性胆囊炎诊断标准相一致,且经影像学诊断明确;②无手术禁忌证;③参与患者及家属对研究内容知情。
排除标准:①肝肾功能障碍者;②免疫系统疾病者;③凝血障碍者;④妊娠期或哺乳期女性。
1.2 方法
两组患者入院后均实施腹腔镜胆囊切除术治疗,观察组实施经胆囊后三角解剖入路手术,具体操作如下:予以气管插管全麻干预,协助患者取头高脚低位,手术切口位置为患者脐上方约1 cm 处,随后建立CO2人工气腹, 保持气腹压在12~14 mmHg 范围内,在患者脐下方取弧形切口作观察孔,随后刺入10 mm 的套管针入腹腔,置入腹腔镜探头,明确患者腹腔内情况;在主操作孔(位于剑突下端4 cm 处)置入套管针(10 mm);副操作孔则有两处,一处在患者右腋前线肋缘下端;另一处在患者右锁骨中线下方,在上述两个副操作孔分别置入5 mm 套管针, 经腹腔镜引导下彻底分离粘连组织, 将患者胆囊后三角区且完全暴露出来, 进而应用超声刀将浆膜至胆总管上端处切开,钝性分离后三角组织,完全暴露患者壶腹部及胆囊管, 明确胆总管及胆囊位置后进行分离;将胆囊动脉、胆囊管夹闭并切断,在切除胆囊后经主操作孔取出,最后予以常规止血及腹腔冲洗,留置引流管,术后予以预防性抗感染治疗。对照组则予以经胆囊前三角入路手术, 与观察组差异体现为超声刀切开浆膜至胆总管上端后, 入路方式为经胆囊前三角,随后剥离胆囊管与动脉,进而夹闭切除胆囊管及胆囊。 其他操作均同观察组一致。
1.3 观察指标
①围术期指标:术中出血量、手术时间、术后排气时间、住院时间;②炎性因子水平:对比两组术前及术后1 d 炎性因子[白细胞介素-6/8(IL-6/8)、肿瘤坏死因子-α(TNF-α)]水平,以酶联免疫吸附法(ELISA)检测[8];③疼痛介质水平[9]:对比两组术前及术后1 d 疼痛介质[一氧化氮(NO)及5-羟色胺(5-HT)]水平,ELISA 检测;④并发症指标:胆管损伤、出血、胆瘘、感染。
1.4 统计方法
采用SPSS 25.0 统计学软件对数据进行分析,计量资料经检验符合正态分布,采用(x±s)表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组围术期指标对比
观察组术中出血量、手术时间、术后排气时间、住院时间均低于/对照组, 差异有统计学意义 (P<0.05),见表1。

表1 两组患者围术期指标对比(x±s)Table 1 Comparison of perioperative indicators between the two groups of patients(x±s)
2.2 两组炎性因子水平对比
治疗前, 两组IL-6、IL-8 及TNF-α 水平比较,差异无统计学意义(P>0.05);治疗后,观察组各指标水平均低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者炎性因子水平对比[(x±s),ng/L]Table 2 Comparison of inflammatory factor levels in two groups of patients[(x±s),ng/L]
2.3 两组疼痛介质水平对比
治疗前,两组NO 及5-HT 水平比较,差异无统计学意义(P>0.05);治疗后,观察组各指标水平均低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者疼痛介质水平对比[(x±s),μmol/L]Table 3 Comparison of pain mediator levels between two groups of patients[(x±s),μmol/L]
2.4 两组并发症发生率对比
观察组并发症发生率(3.85%)低于对照组(30.00%),差异有统计学意义(P<0.05),见表4。
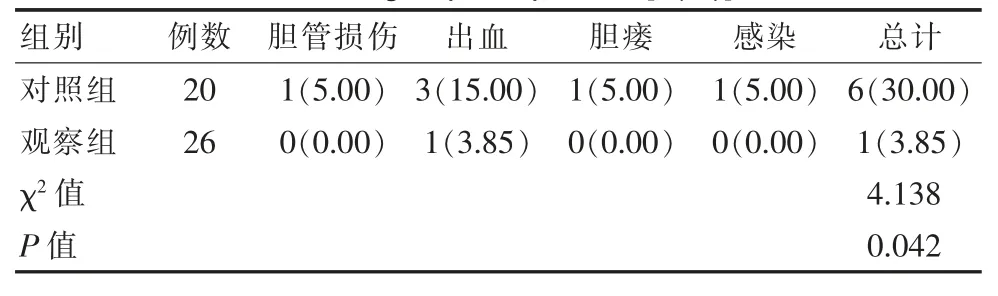
表4 两组患者并发症发生率对比[n(%)]Table 4 Comparison of the incidence of complications between the two groups of patients[n(%)]
3 讨论
临床上胆囊结石与慢性胆囊炎均具有较高的病发率[10]。 而随着近几年人们生活方式及饮食习惯的转变, 长期的不良饮食习惯也导致该类病症发生率逐渐升高,并呈现年轻化发展趋势[11]。 在胆囊结石伴慢性胆囊炎病发后, 患者多会表现为右上腹疼、黄疸、发热、恶心呕吐等症,若未能及时采取有效控制,则会引发胆道出血、肝脓肿及胆管炎等多种并发症,严重者甚至可诱发癌变,危及生命[12-13]。 既往临床多以传统开腹胆囊切除术治疗胆囊结石并慢性胆囊炎,其能够有效切除病灶,促进患者病症改善,但手术创伤过大,不仅术中出血量较大,并发症风险也较高,对患者预后康复不利[14-15]。
随着近几年腹腔镜技术的不断推广, 腹腔镜胆囊切除术在胆囊疾病治疗中得到广泛运用, 通过辅助腹腔镜可有效减少术中创伤,降低出血量[16];但这一术式也存在操作空间小, 针对合并慢性胆囊炎者易出现胆囊三角区解剖结构模糊等问题, 故需采取合理入路方案以提升手术效果及安全性[17]。 该文研究显示,观察组术中出血量及手术、排气、住院时间分别为 (29.19±4.55)mL、(26.20±3.44)min、(17.20±3.60)h、(5.26±1.02)d,均低于对照组的(41.76±5.41)mL、(36.92±3.48)min、(29.70±4.52)h、(7.57±1.21)d(P<0.05)。 在赵良功[18]的研究中也证实,经后三角解剖入路下,治疗组患者手术时间、术中出血量、住院时间分别为(27.81±2.41)min、(28.77±5.56)mL、(4.62±1.21)d 均优于常规组的 (38.62±4.67)min、(41.16±7.43)mL、(7.74±2.46)d(P<0.05),与该次研究结果相一致。 该次研究还显示,观察组患者炎性因子水平、疼痛介质水平均低于对照组, 观察组并发症发生率(3.85%) 低于对照组(30.00%)(P<0.05)。 进一步证实, 经胆囊后三角解剖入路在胆囊结石伴慢性胆囊炎治疗中具有显著优势。
综上所述,在胆囊结石伴慢性胆囊炎治疗中,予以经胆囊后三角解剖入路实施腹腔镜胆囊切除术效果显著,可改善围术期临床指标及炎性因子水平,并发症较少。

