不同剂量阿奇霉素维持治疗稳定期COPD患者的临床疗效
崔涛 马姣 石芳 李建民
(河北中石油中心医院呼吸与危重症科,河北 廊坊 065000)
慢性阻塞性肺疾病(COPD)是可预防和治疗的常见呼吸道疾病〔1〕,COPD急性发作(AECOPD)是指患者的临床症状加重需要予以药物干预〔2〕,AECOPD导致患者肺功能明显下降、死亡率增高,影响患者生活质量,同时加重医疗负担,研究发现用于AECOPD的医疗支出占所有COPD患者总支出的一半以上〔3〕,如何有效减少AECOPD发作次数,对于COPD患者的治疗及预后具有十分重要意义。大部分COPD患者急性加重是由于细菌感染伴有气道内炎症反应升高导致〔4〕,大环内酯类药物〔5〕有抗感染作用可覆盖革兰阳性细菌,部分革兰阴性细菌、厌氧菌及不典型病原体,同时其通过抑制中性粒细胞的趋化、聚集及黏附作用,促进中性粒细胞的凋亡及抑制炎症因子如肿瘤坏死因子-α的释放从而达到强大的抗感染作用。大环内酯药物在支气管黏膜及肺组织的浓度是血浆中的20~30倍〔6〕,大环内酯类药物的抗感染及免疫调节作用可能会减少COPD患者急性发作的频次。研究证实十四环及十五环大环内酯类药物有抗感染及免疫调节作用,广泛用于弥漫性泛细支气管炎、肺囊性纤维化治疗,阿奇霉素和罗红霉素用于稳定期COPD的预防治疗可有效减少患者的急性发作频次〔7~9〕,因此COPD全球倡议(GOLD)指南推荐阿奇霉素(250 mg,每天1次或500 mg,每周3次)用于COPD患者预防治疗。但目前仍然存在很多问题需要进一步解决,如研究结果提示250 mg每天1次或500 mg每周3次口服〔7,8〕均能减少患者的急性加重频次,那么两者孰优孰劣目前无相关研究;250 mg口服每日1次导致大环内酯耐药菌的产生,但500 mg口服每周3次口服是否可导致耐药菌的产生目前同样无相关研究,本研究探讨不同剂量阿奇霉素维持治疗稳定期COPD患者的临床疗效。
1 资料与方法
1.1研究对象 选取2014年6月至2018年6月河北中石油中心医院呼吸科住院或门诊治疗后好转的稳定期COPD患者135例,按随机数字表将患者分为A组(n=39,安慰剂250 mg,每日1次)45例,其中2例死亡,3例失访,1例中途退出,最终入组患者为39例;B组(n=38,阿奇霉素250 mg口服,每日1次)44例,其中1例死亡,2例失访,3例中途退出,最终入组患者为38例;C组(n=40,阿奇霉素500 mg,每周3次,周一、周三、周五)45例,其中2例死亡,1例失访,2例中途退出,最终入组患者为40例。最终入组的总例数为117例。3组性别、年龄、目前吸烟例数、肺功能指标〔第1秒用力呼气容积(FEV1)、FEV1占预计值的百分比(FEV1%)、FEV1/用力肺活量(FVC)〕、红细胞沉降率、C反应蛋白(CRP)、降钙素原(PCT)无统计学差异。见表1。所有患者行常规治疗,包括戒烟、家庭氧疗、吸入型支气管扩张剂和(或)糖皮质激素、祛痰等。

1.2研究设计 本研究为前瞻性、随机、单盲、安慰剂对照、单中心临床试验。患者入组时第1次门诊随访,行肺功能检查获取患者的肺功能资料。抽取静脉血行化验检查包括(红细胞沉降率、CRP、PCT);收集痰标本行痰培养、革兰染色及药敏试验;第3个月、6个月、9个月、12个月行门诊随访,记录患者肺功能、急性加重频次、药物不良反应数据,收集痰标本行痰培养及药敏试验;随访期限为1年,共随访5次。所有受试者需签署书面知情同意,且本试验经过地方伦理委员会审核并批准。
1.3纳入标准 ①符合COPD全球倡议(GOLD)(2020更新版)诊断标准〔10〕;②入组前1年急性发作次数≥2次;③肺功能GOLD分级≥Ⅱ级;④入组前4 w内无COPD急性发作。
1.4排除标准〔11〕①合并其他呼吸系统疾病如肺结核、支气管哮喘、支气管扩张、弥漫性泛细支气管炎、肺间质纤维化等;②对阿奇霉素过敏者;③合并有QT间期延长或试验期间出现QT间期延长,合并急性心肌梗死、心功能不全、肝肾功能异常者;④使用其他可能与阿奇霉素有相互作用的药物;
1.5痰标本的收集与处理〔12,13〕患者晨起后用生理盐水含漱后,用一次性无菌痰杯收集患者痰液,标本行革兰染色,并通过显微镜筛选,每低倍镜视野鳞状上皮细胞小于10个和中性粒细胞大于25个为合格痰液标本。将合格痰标本进行洗痰、溶痰、稀释,并取不同稀释液进行培养,观察细菌生长情况,计菌落数,进行细菌学鉴定,药物敏感试验按照美国临床实验室标准委员会的标准进行〔8〕,按照试剂盒说明书操作。
1.6AECOPD诊断标准〔2〕COPD患者的临床症状〔呼吸困难,咳嗽、痰量增多和(或)痰液呈脓性〕,超出日常的变异,并且需要额外治疗。
1.7统计学分析 采用SPSS21.0软件进行秩和检验、χ2检验、t检验、K-M生存分析。
2 结 果
2.1随访1年后3组间肺功能及抽血化验结果 随访1年后,B组和C组FEV1下降及CRP水平均显著低于A组(P<0.05),B组和C组FEV1下降及CRP水平差异无统计学意义(P>0.05);3组FEV1、FEV1%、红细胞沉降率、PCT水平无统计学差异(P>0.05)。见表2。
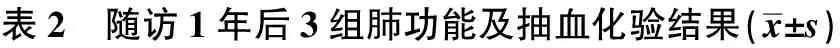
2.23组药物不良反应及大环内酯耐药菌株的比例 1年内,3组均未见严重不良反应,C组腹泻发生率显著高于A组(P<0.05),B组听力损伤发生率显著高于A组(P<0.05),B组大环内酯耐药菌株/总菌株显著高于A组和C组(P<0.05)。见表3。

表3 3组药物不良反应及耐大环内酯类药物菌株〔n(%)〕
2.33组急性加重频次及第1次急性加重时间 A组1年间急性加重频次显著高于B组和C组,而第1次出现急性加重时间显著低于B组和C组(P<0.05)。见表4,图1。

表4 3组急性加重频次及第一次急性加重中位时间〔M(95%CI)〕

图1 3组无急性加重比例K-M曲线
3 讨 论
目前小剂量阿奇霉素维持治疗在大量的RCT研究中均证实可减少COPD患者急性发作频次同时延长第1次急性发作时间,但是目前没有小剂量明确的定义及标准,据相关文献报道所谓的小剂量是指有效抗细菌浓度40%~60%的剂量〔14〕。COPD患者气道内定值最常见的病原菌是流感嗜血杆菌、铜绿假单胞菌、肺炎链球菌,它们可形成导致患者反复感染及急性发作的生物被膜〔15〕,研究提示阿奇霉素最低抑菌浓度(subMIC)为2 μg/ml时可延缓铜绿假单胞菌起始生物被膜的形成,而subMIC为8 μg/ml并不能抑制生物被膜形成〔16,17〕,为小剂量阿奇霉素维持治疗提供了药理学证据,阿奇霉素较其他大环内酯类药物的优势在于其抗菌活力更强,胃肠道反应较小,肝肾毒性较轻,同时不会导致QT间期延长,不会影响细胞色素P450代谢,避免了与糖皮质激素、茶碱类药物的相互作用〔18〕。研究证实阿奇霉素维持治疗对于频繁急性发作的COPD患者更有效,GOLD分级在Ⅱ级以上患者更能从阿奇霉素维持治疗中获益〔19〕。 本研究结果提示阿奇霉素两种用药方式均有助于延缓COPD患者肺功能的下降,均有助于减少COPD患者急性加重频次;延长患者第1次急性加重中位时间。小剂量阿奇霉素维持治疗导致的不良反应目前仍存在较多的争议〔20〕,本研究结果提示阿奇霉素500 mg每周3次可导致腹泻;阿奇霉素250 mg每日1次可导致听力损伤和细菌大环内酯类药物耐药。
综上,阿奇霉素250 mg每日1次及500 mg每周3次两种用药方式均可减少稳定期COPD患者急性加重频次,延长患者第1次急性加重中位时间,延缓肺功能FEV1下降,阿奇霉素250 mg每日1次可导致细菌大环内酯耐药。

