ERCP 联合内镜乳头括约肌切开取石术治疗胆源性胰腺炎患者的临床效果分析
葛大赫,许春进(商丘市第一人民医院消化内科,河南 商丘 476100)
胆源性胰腺炎产生原因是肝脏内的胆汁产生具有细胞毒性的溶血卵磷脂,导致胰腺组织细胞坏死、发炎。 急性胰腺炎通常是由于胆石症或其他胆道疾病引发急性胰腺炎,该病常见于胆道结石,患病后常表现为腹痛、恶心、发热,具有极强的反复性。对于胆道结石引起的慢性胰腺炎,应立即通过手术方式进行治疗[1]。 常规手术主要是采取开腹式方式进行,该方式在实际操作时,会存在创伤面积过大、术后恢复时间更长的问题,容易造成术后感染。内镜逆行性胰胆管造影术(Endoscopic Retrograde Cholangio Pancreatography,ERCP)是一种新型微创手术,该手术方式主要是通过胰胆管造影检查,判断胆道结石状况,同时结合碎石方式处理胆道结石状况,该手术操作方式不用开刀,避免切口暴露,手术操作时间短,在胆源性胰腺炎的治疗上具有探究意义[2]。 因此,本文通过用ERCP 术对胆源性胰腺炎患者进行治疗,观察患者临床效果。 报道如下。
1 资料与方法
1.1 一般资料 回顾性选取我院于2017 年8 月至2020 年5 月收治的胆源性胰腺炎患者150 例,根据其采用的手术方式分为对照组72 例和观察组78 例。观察组中男40 例、女38 例;年龄45~71(52.64±4.57)岁;发病至入院时间2~7(5.12±1.20)h。 对照组中男35 例、女37 例;年龄44~68(51.07±5.18)岁;发病至入院时间3~8(5.27±1.31)h。 两组患者性别、年龄、发病时间等一般资料比较,差异无统计学意义(P>0.05),有可比性。 本研究经我院医学伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:选用《中国急症胰腺炎诊治指南》作为诊断标准[3],同时结合实验室病理确诊为胆源性胰腺炎。 排除标准:(1)沟通障碍;(2)免疫系统或血小板功能异常;(3)碘造影剂过敏。
1.3 方法
1.3.1 对照组 采用传统开腹下胆总管切开取石术。步骤如下:术前医生根据患者影像检测结果确定开腹位置,手术开始,患者完全麻醉后处于平仰姿势,在右肋下端位置做一切口,检查腹腔,切开胆囊壁进行减压,钝性分离胆囊三角区上腹膜,切开胆囊管取出胆囊,放置引流管,将切口缝合,使用抗生素或抗菌药物防止切口感染。
1.3.2 观察组 采用ERCP 术进行治疗。 步骤及操作如下:(1)术前准备:对患者进行血常规检查,收集患者过往病史状况,术前8 h 禁食,先在右侧足背外侧预留静脉通道;(2)术中操作:将电子十二指肠镜从患者口腔处插进食管、胃部,再往十二指肠降段,找到十二指肠乳头后,插管注入造影剂,通过肠镜逆行显示屏得出患者胆管造影结果;(3)借助内镜下,对胆总管结石状况,采用乳头括约肌切开取石处理,排出结石,同时注射抗生素防感染。
1.4 临床观察指标 (1)比较两组术前、术后7 d 炎性因子含量,炎性因子包括白介素-6(interleukin-6,IL-6)、C 反应蛋白(C-reactive protein,CRP)、肿瘤坏死因子-α(tumour necrosis factor-α,TNF-α)。 IL-6正常值范围为108.85±41.48ng/L;CRP 含量的正常值范围7.41±2.14 mg/L;TNF-α 正常值含量范围4.30±2.80 μg/L。患者抽血当天早晨需保持空腹状态,由护士取5 ml 静脉血进行离心处理,取上清液后用酶联合免疫法进行检测[4]。(2)并发症发生率,并发症主要包括出血、穿孔、疼痛等。(3)两组患者术后各项指标恢复情况,包括腹痛缓减时间、胃肠道功能恢复时间、住院时间。
1.5 统计学处理 数据采用SPSS 22.0 统计学软件进行处理。计量资料采用±s 表示,行t 检验;计数资料采用例(百分率)表示,行χ2检验。 P<0.05 示差异有统计学意义。
2 结果
2.1 两组术前、 术后7 d 的炎性因子含量比较 术前,两组IL-6、CRP、TNF-α 水平比较,差异无统计学意义(P>0.05);术后7 d,观察组IL-6、CRP、TNF-α含量均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术前、术后7 d 炎症因子含量比较(±s)
组别 n IL-6(ng/L) CRP(mg/L) TNF-α(μg/L)术前 术后7 d 术前 术后7 d 术前 术后7 d观察组对照组78 72 tP 146.85±11.48 147.24±10.31 0.12>0.05 90.21±13.29 105.47±11.51 4.24<0.05 10.24±1.38 10.05±1.29 0.49>0.05 4.05±1.14 5.64±1.08 4.95<0.05 7.51±1.82 7.29±1.74 0.43>0.05 3.17±1.31 4.59±1.23 3.86<0.05
2.2 两组术后7 d 并发症发生率比较 术后7 d,观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。 见表2。

表2 两组术后7 d 并发症发生率比较[n(%)]
2.3 两组患者术后各项指标恢复情况比较 观察组患者术后的腹痛缓减时间、胃肠道功能恢复时间、住院时间评分均低于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组患者术后各项指标恢复情况比较(±s,天)
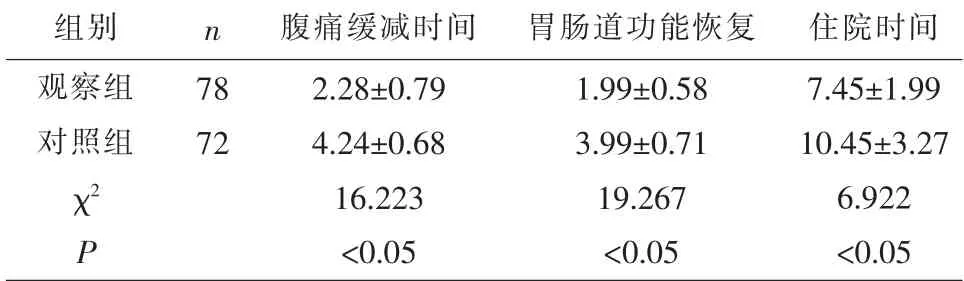
表3 两组患者术后各项指标恢复情况比较(±s,天)
组别 n 腹痛缓减时间 胃肠道功能恢复 住院时间观察组对照组78 72 χ2 P 2.28±0.79 4.24±0.68 16.223<0.05 1.99±0.58 3.99±0.71 19.267<0.05 7.45±1.99 10.45±3.27 6.922<0.05
3 讨论
现阶段,随着人们生活水平的提高,生活质量的改善,医疗水准的不断完善,越来越多的民众开始注重自己的身心健康。 但是随着生活与工作压力的加剧、饮食结构转换等不利因素之下,促使出现各种各样的疾病,其中胆汁型胰腺炎属于全身炎症反应的一种疾病,如果治疗不及时,导致患者全身器官衰竭,影响患者生命安全。胆源性胰腺炎在临床上通常是由胆管结石所引起,当胆总管表现出结石梗阻,将导致患者胆汁逆行进入胰管,胰腺内含有的胰酶被激活,使胰腺出现自身消化病,应对该病需要及时去除胆总管内结石,疏通滞留胆汁及肠液[5]。 临床上常用手术方式进行治疗,但切口方式的差异会影响患者预后效果,传统开腹方式切口较大,术后恢复时间久,不利于患者恢复。ERCP 术是一种借助内镜观察胆总管及胰腺的方式,在胆源性胰腺炎的结石处理上具有创伤小、观察细致、操作简便的优势[6]。
本研究结果显示,术后7 d,观察组IL-6、CRP、TNF-α 含量均低于对照组(P<0.05)。 使用ERCP 术进行治疗,手术只用建立小创口,将内镜插入,借助显像方式观察,有助于迅速发现炎症部位,同时可快速碎石取石,该手术方式更彻底,有效减少复发;使用ERCP 术方式恢复速度快,术后极少会因切口导致感染,降低术后炎症发生的风险[7-8]。 研究结果显示,术后7 d,观察组并发症发生率低于对照组(P<0.05)。 术后并发症大部分来自切口,传统开腹手术方式在切口上更长更深,切口暴露是造成感染的主要原因,采用ERCP 术对胆源性胰腺炎进行治疗,可减轻结石对组织的压迫,并且该手术方式属于一种微创方式,在开展手术时不会留下过大切口,可有效降低切口感染的机率恢复时间短[9-10]。 通过使用ERCP 术进行探查,可有效检查内部状况,清晰观察到患者内部炎症及结石状况,当检查出现结石后,通过碎石方式将胆总管结石排出;若胆总管有炎症,则需要对胆胰管进行观察,一般对于胆胰管出现堵塞时,需要进行开口处理,将堵塞结石清理;使用ERCP 术进行治疗,在进行手术时可及时进行止血处理,并且创口小,手中出血量极小[11-12]。 术后疼痛则主要包括切口疼痛和复发疼痛,传统开腹手术更易在术后出现切口疼痛情况,而ERCP 术创口小,极少出现疼痛状况,并且术后处理彻底,避免病情反复[13]。 研究结果显示,观察组患者治疗后的腹痛缓减时间、胃肠道功能恢复时间、住院时间评分均低于对照组(P<0.05)。由此可知ERCP 术具有创伤小,恢复速度快,价格低廉等优势,且充分利用胆道的一种微创术式,在术中避免将胆总管扩大的情况出现,只需要根据病灶部位大小确定手术切口,利于术后缩短住院时间,加速胃肠道功能恢复,缓解腹部疼痛感[14-15]。 此外,ERCP术对胆总管干扰较小,形成胆管粘连的几率低。
综上所述,使用ERCP 术对胆源性胰腺炎患者进行治疗,可以改善患者炎症状况以及各项指标恢复情况,降低并发症风险。

