早期危险因素和液体给药对脓毒症致急性呼吸窘迫综合征患者的作用
成 洪
襄阳市中医医院急诊部 (湖北 襄阳 441000)
脓毒症是指由感染引起的全身性疾病,且临床上证实具有细菌存在或高度可疑病灶,患者发病后常按自身病程发展[1]。急性呼吸窘迫综合征在脓毒症患者中发生率较高,成为当前研究的热点[2]。国内学者研究表明[3]:急性呼吸窘迫综合征存在多种危险因素,而脓毒症是主要的危险因素,能增加患者死亡率,加强急性呼吸窘迫综合征患者早期危险因素,对改善患者预后具有重要的意义。液体复苏治疗是脓毒症致急性呼吸窘迫综合征患者中常用的治疗方法,能帮助患者纠正低血容量,维持身体内环境稳定[4-5]。本研究以脓毒症患者为对象,探讨早期危险因素和液体给药在脓毒症致急性呼吸窘迫综合征患者中的作用效果,报道如下。
1 资料与方法
1.1 一般资料选择2018年5月至2021年1月脓毒症患者174例作为对象,根据患者是否发生急性呼吸窘迫综合征分为发生组和未发生组。发生组72例,男38例,女34例,年龄45~82岁,平均年龄(61.49±6.81)岁;体质量指数(BMI)(19~28)kg/m2,平均指数(23.51±3.38)kg/m2;感染部位:肺部23例,泌尿系19例,消化道17例,腹腔10例,血液3例;未发生组102例,男61例,女41例,年龄44~83岁,平均年龄(62.11±6.88)岁;BMI(18~29)kg/m2,平均指数(23.75±3.42)kg/m2;感染部位:肺部41例,泌尿系30例,消化道21例,腹腔8例,血液2例。
纳入标准:符合脓毒症诊断标准[6];参考急性呼吸窘迫综合征诊断标准进行判定[7];符合液体复苏治疗适应证,且患者均可耐受;具有完整的临床和随访资料。排除标准:精神异常者;严重动脉狭窄、胸腔及心腔占位性病变者;凝血功能异常、严重肝肾功能异常者。
1.2 方法
1.2.1 早期危险因素分析 (1)呼吸窘迫综合征诊断标准。1.具有危险因素,1周内起病;2.新发或加重的呼吸系统症状;3.氧合指数≤300mmHg,PEEP≥5cmH2O;4.X线或CT影像扫描双肺可见模糊影。(2)危险因素调查。入组的脓毒症患者结合呼吸窘迫综合征诊断标准将患者分为发生组和非发生组。查阅两组病历资料,记录患者性别、年龄、饮酒史、基础疾病、急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)、序贯器官衰竭评分(SOFA)、感染性休克、肺炎、急诊手术、乳酸、血肌酐及血小板水平,对上述可能的影响因素进行单因素及多因素Logistic分析[8]。
1.2.2 治疗方法 (1)分组方法。将发生脓毒症致急性呼吸窘迫综合征的72例随机分为观察组和对照组。(2)治疗方法。对照组:采用常规方法治疗。所有患者入院后均完善有关检查,结合医生经验给予抗生素干预,结合药敏试验调整抗生素,根据患者恢复及耐受调节(俯卧位),必要时给予患者低潮气量机械通气;常规给予血管活性药物,如:多巴酚丁胺等,必要时给予患者肾脏替代治疗、输血治疗等[9]。
观察组:联合液体给药干预。经右侧颈静脉进行穿刺,操作完毕后常规置入中心静脉导管并到达右心房,连接MP40监护仪(购自于荷兰飞利浦公司),液体给药过程中加强患者中心静脉压(CVP)监测,并将CVP为10~12mmHg及尿量≥0.5mL/(kg·h)作为复苏目标。对于CVP<10mmHg或尿量<0.5mL/(kg·h)时,给予复方氯化钠注射液3mL/kg,快速静滴,并将CVP稳定控制在10~12mmHg,5~10min维持后停止输入;当CVP≥12mmHg时,但是患者收缩压<90mmHg时,常规给予患者去甲肾上腺素,保证患者收缩压≥90mmHg、平均动脉压≥70mmHg,4周治疗后对患者效果进行评估。
1.3 观察指标(1)早期危险因素分析。将脓毒症患者根据是否发生急性呼吸窘迫综合征进行分组,通过检索患者病历资料,对早期危险因素进行单因素及多因素Logistic分析;(2)治疗效果。对照组与观察组均连续完成4周治疗,记录两组呼吸频率、氧合指数、乳酸及肌酐水平[10]。
1.4 统计学方法采用SPSS 24.0软件处理,计数资料行χ2检验,采用n(%)表示,计量资料行t检验,采用(±s)表示,P<0.05为差异有统计学意义。
2 结 果
2.1 脓毒症致急性呼吸窘迫综合征发生早期危险单因素174例脓毒症患者72例合并急性呼吸窘迫综合征,发生率为41.38%;单因素结果表明:脓毒症致急性呼吸窘迫综合征发生率与性别、年龄、饮酒史、急诊手术、基础疾病无统计学意义(P>0.05);与APACHE Ⅱ、SOFA、感染性休克、肺炎、乳酸、血肌酐及血小板水平具有统计学意义(P<0.05),见表1。
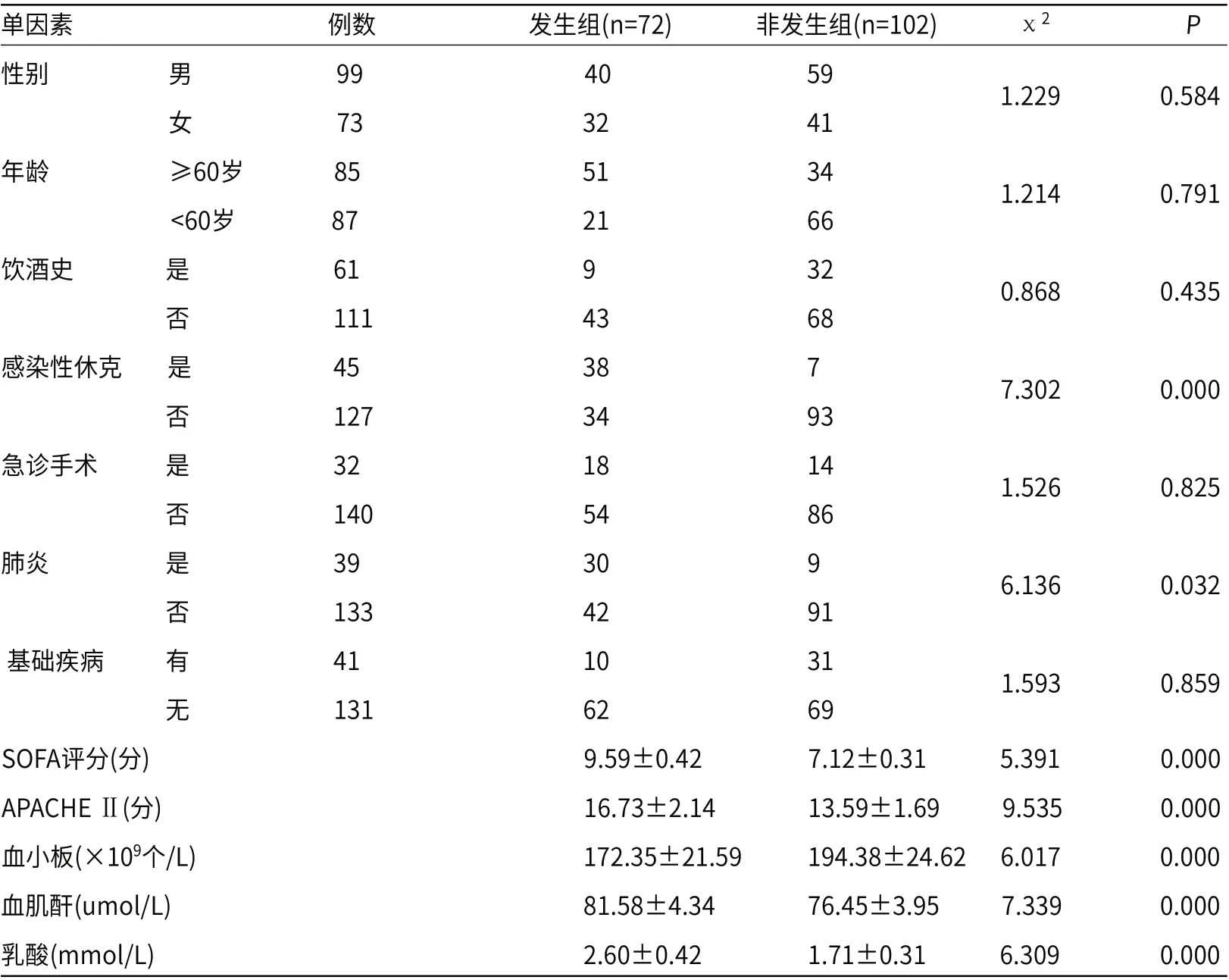
表1 脓毒症致急性呼吸窘迫综合征发生早期危险单因素分析
2.2 脓毒症致急性呼吸窘迫综合征发生早期危险多因素Logistic分析多因素Logistic分析结果表明:脓毒症致急性呼吸窘迫综合征发生率与APACHE Ⅱ、SOFA、感染性休克、肺炎、乳酸、血肌酐及血小板水平具有统计学意义(P<0.05),见表2。
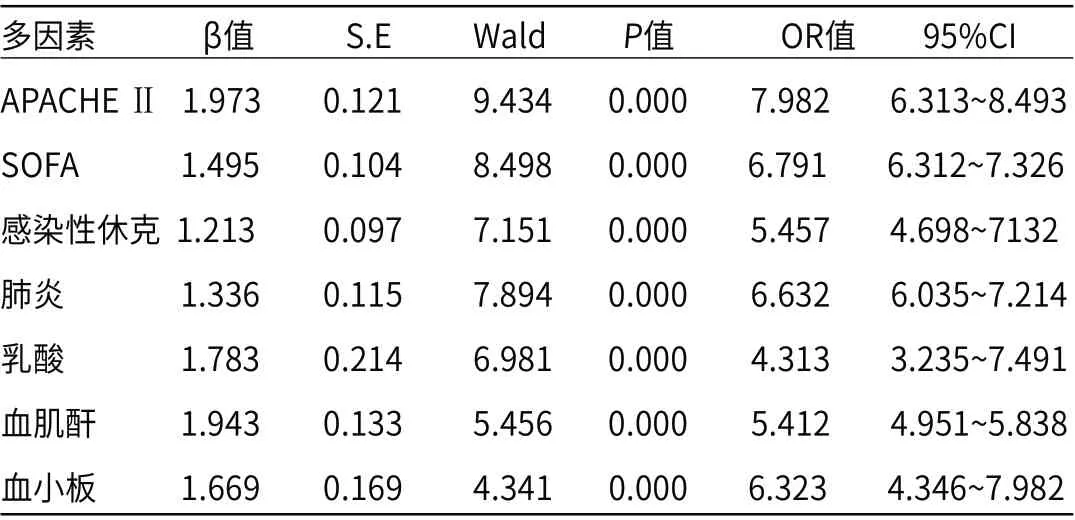
表2 脓毒症致急性呼吸窘迫综合征发生早期危险多因素Logistic分析
2.3 观察组与对照组治疗效果比较两组干预前呼吸频率、氧合指数、乳酸及肌酐水平无统计学意义(P>0.05);两组治疗后4周呼吸频率、乳酸及肌酐均低于治疗前(P<0.05);氧合指数高于治疗前(P<0.05);观察组治疗后4周呼吸频率、乳酸及肌酐均低于对照组(P<0.05);氧合指数高于对照组(P<0.05),见表3。
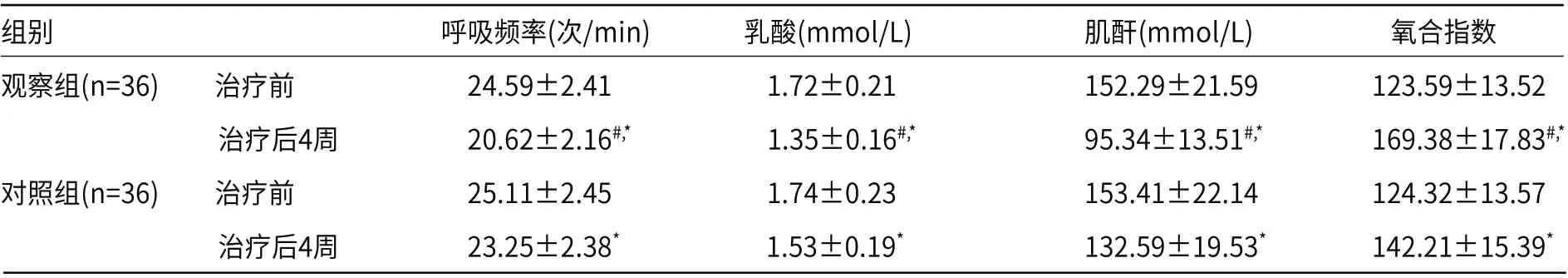
表3 两组治疗效果比较
3 讨 论
急性呼吸窘迫综合征是脓毒症患者中常见的并发症,因具有发病率高及死亡率高等特点而广受关注。既往研究表明:急性呼吸窘迫综合征存在多种危险因素,患者发病能增加其病死率[11]。本研究中,174例脓毒症患者72例合并急性呼吸窘迫综合征,发生率为41.38%;单因素结果表明:脓毒症致急性呼吸窘迫综合征发生率与APACHE Ⅱ、SOFA、感染性休克、肺炎、乳酸、血肌酐及血小板水平具有统计学意义(P<0.05),从本研究结果看出,脓毒症致急性呼吸窘迫综合征患者早期危险因素较多,且不同因素能相互作用及影响,导致患者预后较差。国内学者研究表明:脓毒症感染部位与急性呼吸窘迫综合征的发生有关,尤其是肺部、腹腔感染患者,将会增加急性呼吸窘迫综合征发生率[12]。对于感染性休克患者,常伴有器官功能损伤,积极的抗休克治疗及抗感染治疗则能减轻急性肺损伤。APACHE Ⅱ、SOFA则能准确地评估肺部损伤严重程度,对于脓毒症患者随着SPFA评分的增加,患者急性呼吸窘迫综合征发生率越高,可能与急诊科收治的患者多处于疾病进程早期,尚未涉及诸多器官损伤有关,但是APACHE Ⅱ评分准确性常受到患者的年龄、既往疾病影响。而乳酸、血肌酐及血小板水平则能反映患者的身体状态,乳酸、血肌酐水平越低,血小板水平越高,急性呼吸窘迫综合征发生率越高[13]。
液体给药是脓毒症致急性呼吸窘迫综合征患者中常用的治疗方法,能帮助患者迅速恢复有效的循环血容量,维持血液的携氧能力,最大限度维持正常的止血功能[14]。本研究中,观察组治疗后4周呼吸频率、乳酸及肌酐均低于对照组(P<0.05);氧合指数高于对照组(P<0.05),说明液体给药用于脓毒症致急性呼吸窘迫综合征患者中能获得良好的预后,利于患者恢复。液体给药用于脓毒症致急性呼吸窘迫综合征患者中,通过监测CVP能准确的反映心脏前负荷的重要体循环血流参数,可反映右心容量负荷,监测更加全面,避免影响心率、呼吸。同时,液体给药不仅能减少过度补液造成的容量超负荷,亦可早期发现血容量不足及心源性休克,保证患者顺利完成液体给药治疗。因此,临床上对于确诊的脓毒症致急性呼吸窘迫综合征患者,应根据早期危险因素及时采取相应的措施进行干预,加强患者基础疾病的治疗、干预,并配合液体给药,促进患者恢复[15]。
综上所述,脓毒症致急性呼吸窘迫综合征发生率较高,早期危险因素相对较多,加强患者液体给药能获得良好的效果,可改善患者代谢水平,值得推广应用。

