伴中央颞区棘波的儿童良性癫痫的临床特征及认知损害分析
张田田, 冷雪荣, 戚小红, 郭 敏, 管艳萍, 唐蒙蒙
(首都医科大学宣武医院儿科, 北京 100053)
伴中央颞区棘波的儿童良性癫痫(Benign epilepsy in children with central temporal spikes,BECTS)是儿童常见的特发性癫痫综合征,具有年龄依赖性特点,多发病于3~13岁,高发年龄7~10岁,临床发作及异常放电在青春期前后趋于自然缓解[1]。因其发作不频繁,药物控制效果良好,且具有可预测的自然缓解倾向,通常认为其自然预后良好,认知功能损伤小,智力一般无明显受损。近年来,随着神经心理学及认知行为研究方法的不断发展,更多的研究表明,BECT并非绝对良性,不仅变异型存在明显认知功能减退外,普通典型BECT在发病早期即存在认知损害,包括言语理解、加工记忆、操作执行以及情绪等方面[2]。目前关于BECT认知功能损害及相关机制尚无明确定论,可能与异常放电对脑网络正常功能的干扰与破坏有关[3]。本研究通过总结BECT初治患儿的临床、脑电图特点及认知损害情况,探讨其认知损害的特点及可能的影响因素。
1 资料与方法
1.1一般资料:选取2019年1月至2021年6月首都医科大学宣武医院儿科收治的105例初治BECT患儿作为试验组。入组标准:诊断须符合ILAE的BECT诊断标准;未服用抗癫痫药物治疗;同意配合检查及测试;在正规学校接受教育。排除标准:智商70以下的智力障碍患儿;合并视听障碍或精神心理疾病者。BECT组105例患儿中男54例,女51例,就诊年龄6.2~13.5岁,平均(8.02±1.81)岁,起病年龄3.0~12.0岁,平均(7.25±2.04)岁,病程0.2~3.5年不等。对照组是105例性别、年龄与试验组相匹配的普通学龄儿童,一般情况正常,无精神心理疾病、发育异常或代谢性疾病,其中男/女例数分别为54/51,平均年龄(8.21±1.88)岁。两组性别和年龄比较,差异均无统计学意义(P>0.05)。本研究通过医院医学伦理委员会审核,并均已签署知情同意书。见表1。

表1 105例BECT初治患儿的一般资料
1.2脑电图记录:BECT组患儿均完成24h长程EEG(国产云深,PN-NET)检查,按照国际10~20系统安放头皮电极,连接19导联,过程中行睁闭眼、过度换气及闪光刺激等诱发试验,行单、双极导联记录脑电。分析清醒期及睡眠期的脑电活动,主要内容包括背景活动、异常放电部位、放电频率及波形特点等。
1.3头颅核磁检查:BECT组患儿均完成头颅MRI(西门子,MAGNETOM Avanto3T)矢状位+冠状位+横断面平扫检查,以明确或除外明显结构异常。
1.4认知功能检查:采用《中国韦氏儿童智力量表第4版(Wechsler Intelligence Scale for Children-4th Edition,WISC-IV)》评估患儿认知功能情况,包括言语理解、知觉推理、工作记忆、加工速度等4个部分指数智商及合成总智商,总智商(FIQ)分级标准:正常:>90分;低于正常:80~89分;临界:70~79分;智力损害:<70分。

2 结 果
2.1临床特征:本研究105例BECT患儿均为睡眠中发作,多在入睡后30min内出现发作,少数在苏醒前发作,无清醒时发作。其中45例患儿表现为单纯局灶性发作,包括口咽部起始的感觉运动性发作。60例局灶性发作可继发全面强直阵挛发作。发作频率为1~13次/年,中位发作频率为5次/年,平均发作频率(5.63±3.22)次/年。发作时长从10s至8min不等,多在5min以内,中位发作时长为2.5min,平均发作时长为(2.51±1.99)min。20例患儿存在抽搐相关家族史,其中14例为热性惊厥家族史,6例为癫痫家族史。
2.2脑电图特点:本组BECT患儿有65例发作间期可见清醒及睡眠脑电呈现双侧放电,单侧放电40例,其中21例为左侧放电,19例为右侧放电。发作间期的典型脑电表现为正常背景活动上,反复出现以中央颞区为主的棘慢波或尖慢波,通常为高波幅的棘波或尖波后紧跟慢波,且慢波波幅多低于棘波或尖波,异常放电可向额、顶或枕部扩散,但尖波或棘波的波幅通常在中央区最高。入睡后异常放电显著增多,尤其非快动眼睡眠N1和N2期常可见持续性放电,部分患儿清醒期脑电图可正常。BECT异常放电部位并非固定不变,长程脑电监测中常可见单侧、双侧放电或游走性放电。
2.3头颅核磁结果:本研究105例BECT初治患儿经头颅磁共振检查后,仅7例存在轻度影像学异常,分别为左侧海马体积缩小,左侧颞角扩大,双侧海马体积小及脑室旁异常信号,双侧侧脑室旁异常信号,左侧海马异常信号,左侧顶枕叶皮层稍增厚,右额叶小片髓鞘化不良。这些患儿中,发作间期脑电图4例为双放电,3例为单侧。临床发作来看,4例为继发全面强直阵挛发作,3例为局灶性发作。平均发作时长3.71min、发作频率5.07次/年。见表2。

表2 轻度影像学异常的7例BECT患儿临床特点
2.4WISC-IV智力测试:WISC-IV智测结果显示,BECT组患儿总智商及言语理解、知觉推理、工作记忆及加工速得度指数均低于对照组,差异具有统计学意义(94.10±10.00 vs 98.66±8.92; 92.81±10.63 vs 99.00±10.32; 97.86 ± 12.03 vs 102.14±9.03; 100.07±11.10 vs 102.26±10.49; 90.66±12.10 vs 93.11±12.42;all P<0.001)。BECT患儿按放电侧别分成单侧放电组(n=40例)及双侧放电组(n=65例),双侧放电组在总智商及言语理解、工作记忆及加工速度指数均低于单侧放电组(97.30±10.01 vs 92.12±9.55,P=0.011; 95.78±10.26 vs 90.98±10.52,P=0.024; 105.44±8.55 vs 96.77±11.25,P<0.001; 95.00±11.90 vs 87.98±11.52,P=0.004),在知觉推理指数方面二者无统计学差异(96.45±12.27 vs 98.72±11.89,P=0.354)。随后分别按发作形式、发作频率、发作时长将BECT患儿分组进行比较智商及相应指数,结果表明局灶性发作患儿的言语理解指数明显高于(95.44±11.42 vs 90.83±9.63,P=0.031)继发全面强直阵挛发作者;发作频率低(≤5次/年)的患儿言语理解指数明显高于(97.29±9.13 vs 88.42±10.23,P<0.001)发作频率高者(>5次/年),发作持续时间短的(≤2min)患儿工作记忆指数明显高于(103.29±8.07 vs 97.35±12.55,P=0.006)发作时间长者(>2min),但总智商及其他相应指数著差异(均P>0.05)。见表3~7。
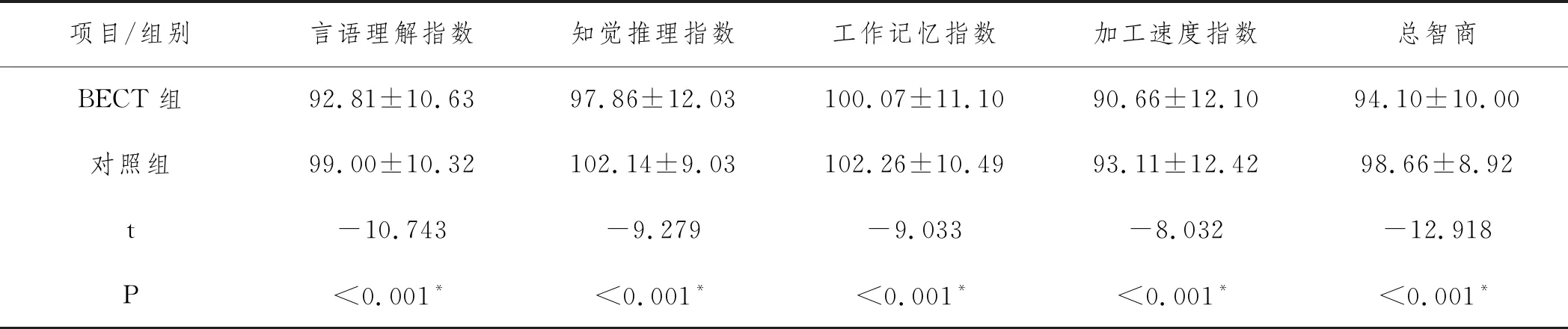
表3 BECT组和对照组WISC-IV智测结果

表4 BECT组放电侧别对应WISC-IV情况

表5 BECT组不同发作形式对应WISC-IV情况

表6 BECT组不同发作频率对应WISC-IV情况
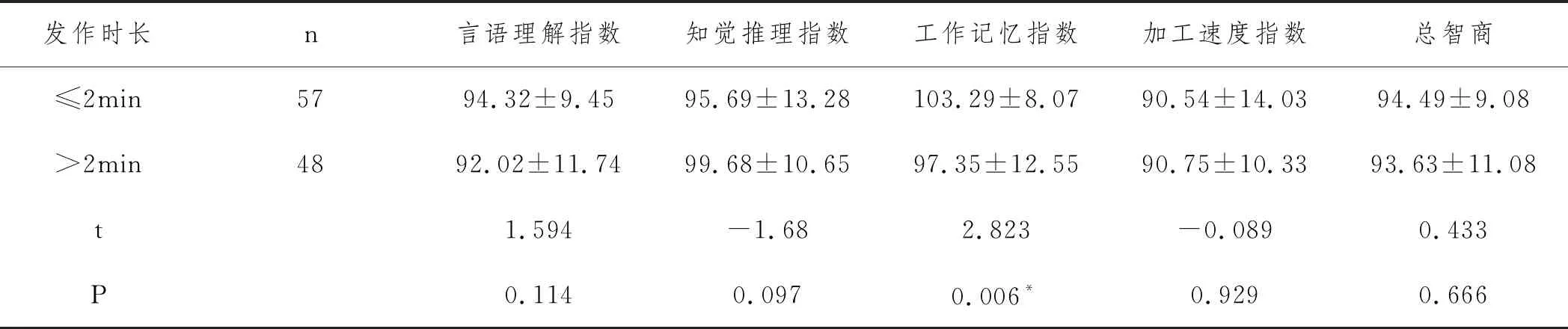
表7 BECT组不同发作时长对应WISC-IV情况
3 讨 论
BECT约占儿童癫痫的15~25%左右,是一种特发性部分性癫痫综合征,多起病于学龄前期或学龄期,通常发作稀少,对药物治疗反应佳。典型发作多见于睡眠中,一般起始于单侧舌或口咽部感觉异常,继之出现口角、舌咽的阵挛样抽搐或发声障碍,部分可扩散至上肢或躯干,少数出现全身强直阵挛发作。本研究中BECT患儿平均起病年龄为7.25岁,男女比例为1.06:1,平均发作频率5.63次/年,105例患儿发作均见于睡眠中,约42.9%为局灶性发作,另外57.1%除局灶性发作外,有时可继发性全身强直阵挛发作,符合该病一般特征。此外,患儿典型脑电图与既往研究[4]一致,表现为中央颞区起源的高幅棘慢波,通常该区波幅最高,可扩散至同侧额、顶导联或对侧,放电具有多样性,单侧放电、游走性放电或双侧放电可见于同一患儿的同次或多次脑电图监测,清醒期脑电图可正常或异常,但睡眠中几乎均有异常放电,且在非快动眼睡眠期显著增加,呈长程持续或间断发放的高幅尖波、棘波、尖慢/棘慢复合波。
BECT病因目前尚不明确,一般认为该病具有一定遗传异质性,约5~50%BECT患者具有阳性家族史,本研究中家族阳性率约为19%,一般认为该病由多基因遗传与外界环境共同作用导致发病。BECT患者多无明显结构性异常,大样本研究[5]发现约3.4%BECT患儿存在轻度神经影像学异常,包括囊肿、脑室异常、白质异常。本研究中7例(6.7%)患儿存在神经影像学异常,该比例偏高,可能与样本量小有关,这些异常包括单侧或双侧海马体积缩小、脑室旁异常信号、皮层的微小增厚或髓鞘化不良等。理论上认为这类轻度异常与癫痫无直接关系,但是否会对BECT临床发作及放电产生间接作用仍无定论。我们初步分析发现影像学异常侧别或部位与症状学起源及放电部位呈现部分一致性,有5例(71.4%)患儿影像学异常侧别与放电侧别一致。Choi HS等研究[6]认为BECT虽无明显神经传导结构异常,但可能存在脑网络的微观连接异常。因此,我们认为轻度影像学异常有可能间接参与影响BECT患儿的异常放电,作为其病因学或症状性的组成部分,该猜想仍需更进一步的临床研究来证实。
BECT呈年龄依赖性自愈倾向,约99.8%患者在18岁前达到临床发作及脑电图的缓解,通常智力正常或略低,偶有认知缺陷,单药控制多可满意控制发作。随着近年来其研究的深入,其“良性”属性受到挑战。越来越多的神经心理学研究[7,8]发现BECT患儿存在认知损害、情绪障碍,可出现记忆力减退、理解能力下降、加工整合能力损伤及注意力破坏等认知损害,其阅读、计算、拼写、视空间记忆、操作及成绩均较正常同龄儿成绩差,常导致学业延迟,此外还存在较高的焦虑、抑郁风险或共患病(如多动症),明显损害其社会功能。
通过与正常同龄儿童比较,我们发现BECT患儿在发病早期确已存在认知损害,尽管其总智商仍在正常范围,但其言语理解及总智商得分均明显低于健康儿童,具有统计学差异。目前研究[9]认为感觉性语言中枢(Wernicke区)涵盖与言语理解相关的广泛语言功能区,如语音感知、口语理解、视觉语言、语义分配、词语检索、言语陈述与复述等,解剖上包括颞上回后部、颞中回、缘上回、角回以及部分前额叶和顶叶皮质。事实上,Rolandic区与Wernicke区之间存在解剖上的重叠。我们认为BECT组言语理解及总智商减低可能与Rolandic区异常放电对感觉性语言功能区的直接或间接破坏有关。影像学研究[10]发现BECT患儿前额叶灰质体积的增长率高于正常健康儿童,额叶、岛叶可能存在解剖发育异常及功能的增强或减弱。BECT患儿较正常儿童语言理解得分低,可能与其癫痫放电对双侧听觉皮层、颞区及下额叶皮质的激活抑制有关。BECT患者治疗后的额颞区及海马旁回δ频带背景电活动较治疗前显著降低。上述研究提示额颞岛叶的脑微观结构可能存在发育异常,作为BECT认知行为损伤的解剖学基础。本研究还发现,脑电图双侧放电的BECT患儿较单侧者总智商及言语理解、工作记忆、加工速度指数均较低,提示认知损害较单侧组严重,可能为脑功能损伤严重的危险因素。近年通过功能核磁发现,BECT患者Rolandic网络、背侧额叶网络、突显网络与中央执行网络等存在特定频率的功能连接的异常,包括功能连接数量的增加或减少、整合性及效率的异常,进而从脑白质功能网络角度提供BECT认知损伤的可能机制[11]。上述研究提示BECT可能存在广泛脑网络的功能异常。双侧放电者认知损害更严重可能与放电部位广泛,脑网络功能受损范围广、程度重有关,提示双侧放电可能是远期认知潜在更的一个危险因素,因此需要引起足够重视,临床上对于放电广泛者需要更积极的干预治疗以及更密切的随访。
部分学者认为[12]起病年龄、发作频繁、持续时间长及持续放电等因素可能是病情严重、认知损伤的不良因素,频繁发作及睡眠中持续异常放电可引起认知相关脑网络异常,从而导致脑功能紊乱,并且在发作及放电改善后,仍可遗留长期的认知缺陷。但也有研究[5]发现放电指数≥30%与30%以下患儿的智测及多动行为无统计学差异。本研究中,我们分别将发作形式、发作频率、发作时长作为单独因素对BECT患儿进行智商测评分析,结果表明不同发作形式(局灶性或继发GTCS)、发作频率或发作时长的患儿在部分智商指数上存在统计学差异,虽然总智商及其他几项指数并不具备一致性的统计学差异,但也提示这些因素可能对认知有不同程度的潜在影响,需要更大样本量的研究来进一步验证。

