肥胖对老年ACS患者经皮冠状动脉介入治疗后的影响
刘艳宾 杨树涵 陈红伟 邢永生 (新乡市中心医院心血管内科,河南 新乡 453000)
肥胖患者高血压发病风险显著升高,而高血压是导致心脏结构及功能紊乱的重要因素〔1〕。在肥胖伴有冠心病的患者中,冠状动脉斑块堵塞更为严重,经皮冠状动脉介入(PCI)治疗后灌流及预后均较差〔2,3〕。国内流行病学研究结果显示,与非肥胖患者比较,肥胖患者发生缺血性心脏病、急性冠心病事件风险均显著升高〔4~7〕。肥胖被认为属于一种慢性炎症性疾病,炎性因子如超敏C反应蛋白(hs-CRP)、纤维蛋白原、肿瘤坏死因子(TNF)-α在肥胖患者血清中的表达均显著上调,刘清霞等〔8〕证实冠状动脉斑块中TNF-α表达显著升高,且与斑块的稳定性相关;CRP、纤维蛋白原等炎症标志物的升高均是动脉粥样硬化和冠心病的重要危险因素〔9〕;其他炎性因子如C1q/TNF相关蛋白(CTRP) 家族成员也参与了肥胖及冠心病的共同发病机制〔10〕。目前,冠心病患者中,尤其是关于急性冠脉综合征(ACS)肥胖患者的临床研究报道仍较少,且肥胖对ACS患者远期预后的影响尚无定论;此外,随着我国人口的老龄化和ACS发病率的升高,接受PCI治疗的老年ACS患者逐年增加,本研究旨在探讨肥胖对老年ACS患者冠状动脉造影、PCI治疗后发生心脏不良事件的影响。
1 资料与方法
1.1一般资料 回顾性收集185例2017年1月至2018年6月于新乡市中心医院心血管内科住院且诊断明确老年ACS患者作为研究对象。纳入标准:①ACS诊断符合“ 急性冠脉综合征急诊快速诊疗指南(2016年版本)〔11〕”,通过冠状动脉造影结果明确,所有患者成功进行PCI治疗;②术后随访期间血糖、血脂及血压等基本正常,复查频率为1次/月;③临床资料完整且能完成门诊或电话随访;④体重指数(BMI)>25.0 kg/m2。肥胖诊断标准采用2000版本亚太地区指南〔12〕,其中Ⅰ、Ⅱ、Ⅲ度肥胖患者BMI分别为25.0~29.9 kg/m2、30.0~34.9 kg/m2和35.0~40.0 kg/m2,Ⅰ度为轻度肥胖,Ⅱ和Ⅲ度为中-重度肥胖。排除标准:①有先天性心肌疾病、心脏瓣膜病史、先天性心脏病史者;②严重肝肾功能不全及恶性肿瘤史者;③入院前因肥胖接受药物或手术治疗者。所有患者入组前知情同意且签署知情同意书。
1.2数据收集和实验室检查 入院后由同一工作人员收集老年患者的年龄、性别、BMI、吸烟饮酒史、既往患病及治疗史等临床资料,其中吸烟史定义为吸烟指数>100,饮酒史定义为饮用白酒50 g/d,5年以上。入院次日清晨空腹抽取外周静脉血,血常规、肝肾功能、血糖、血脂等数据由检验科提供,随访期间生化指标检测均由检验科完成,血压监测由门诊医生测量。
1.3冠状动脉造影 冠状动脉按Judkins法行冠状动脉造影检查,由两位或以上经验丰富的医师对结果进行判定,采用Gensini积分系统对患者冠状动脉病变严重程度进行评估〔13〕。冠状动脉轻度、中度和重度病变分别定义为冠状动脉直径狭窄<50%、50%~74%和75%~99%;狭窄病变分为A型、B型和C型;按照累及部位分为单支、双支和多支病变。
1.4结局终点 出院后采取门诊复诊及电话回访等联系方式对老年患者进行调查随访,包括服药史和不良事件,其中服药史主要为抗凝剂、β2受体阻滞剂、血管紧张素转换酶抑制剂(ACEI)、血管紧张素Ⅱ受体拮抗剂(ARB)及调脂药物等;PCI治疗后发生主要不良事件包括心因性死亡、心力衰竭入院、再发心绞痛、脑卒中、心肌梗死血运重建等。所有患者出院后出现或18个月内未出现上述任何心脏不良事件,则出现的时间点和18个月则为该患者的观察截点。所有患者PCI后戒烟戒酒、规律服药和定期随访。
1.5统计学方法 采用SPSS17.0软件进行t检验、Mann-Whitney检验、χ2检验、Spearman相关分析、Logistic回归分析和Kaplan-Meier检验。
2 结 果
2.1两组一般资料比较 中-重度肥胖组高血压史、糖尿病史、血脂异常史、入院收缩压及舒张压、LDL-C、尿酸、空腹血糖、糖化血红蛋白、纤维蛋白原、中性粒细胞计数、hs-CRP水平均显著高于轻度肥胖组(均P<0.05),其余指标水平差异均无统计学意义(均P>0.05),见表1。

表1 两组一般资料比较
2.2两组冠状动脉造影结果比较 与轻度肥胖组相比,中-重度肥胖组病变血管分级以重度(P=0.000)为主,而两组病变血管数目、分布部位和狭窄类型差异均无统计学意义(均P>0.05),中-重度肥胖组Gensini积分明显高于轻度肥胖组(P<0.05)。见表2。

表2 两组冠状动脉造影结果比较〔n(%)〕
2.3相关性分析 Spearman相关性分析结果显示,Gensini积分、hs-CRP、中性粒细胞计数和纤维蛋白原与BMI均呈显著正相关(r=0.761、0.527、0.354、0.348,均P=0.000)。
2.4两组PCI治疗后相关指标比较 本研究共随访患者185例,随访完成率为100%,平均随访时间(16.26±1.13)个月,中-重度肥胖组发生心脏不良事件率明显高于轻度肥胖组(P<0.01)。但两组服药史、支架植入数目、各种心脏不良事件发生风险差异均无统计学意义(均P>0.05)。见表3。
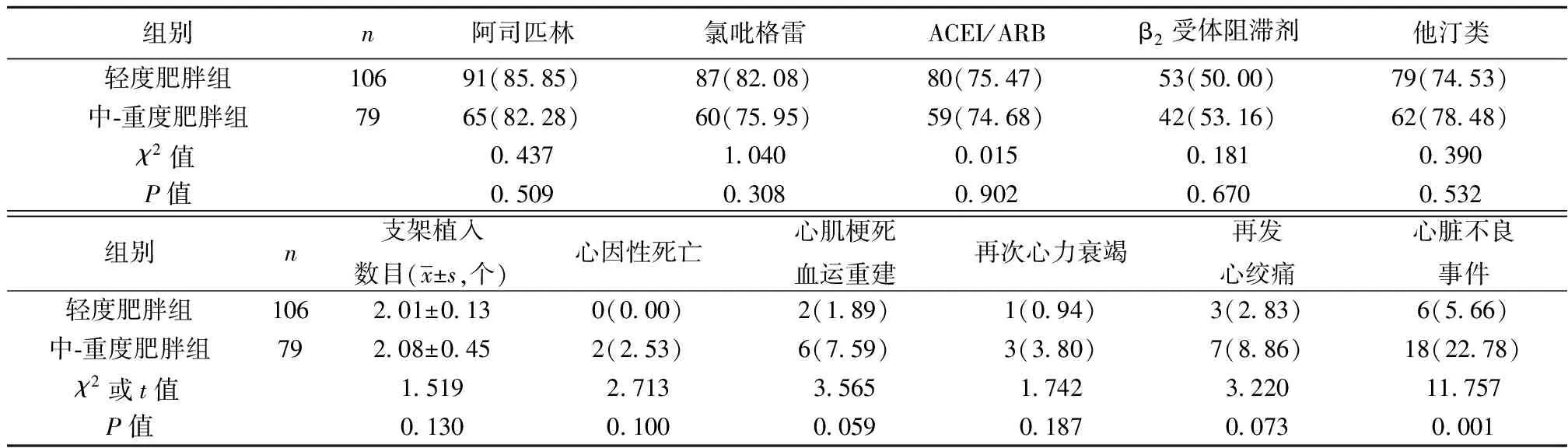
表3 两组PCI治疗后一般指标水平及发生心脏不良事件比较〔n(%)〕
2.5心脏不良事件危险因素分析 以发生心脏不良事件(是=1,否=0)为因变量,以表1中的指标和BMI作为自变量进行Logistic回归分析,结果显示Gensini积分、BMI和hs-CRP是发生心脏不良事件的危险因素(均P<0.05)。见表4。

表4 预测心脏不良事件发生的多因素Logistic回归分析
2.6BMI对PCI治疗后发生心脏不良事件的影响 Kaplan-Meier生存曲线分析结果显示,中-重度肥胖组发生心脏不良事件明显高于轻度肥胖组(OR=3.287,95%CI=1.119~9.547,P=0.001),见图1。

图1 两组PCI后发生心脏不良事件的比较
3 讨 论
本研究结果说明肥胖促进了老年ACS患者PCI治疗后发生心脏不良事件的风险。肥胖被认为是机体的一种系统性慢性炎症性疾病,心肌坏死引起的炎症反应是ACS最为关键的发病机制之一,故而炎症因子可能在肥胖和ACS两者中扮演了重要作用。纤维蛋白原、中性粒细胞计数、hs-CRP等炎症因子均是ACS患者预后的评估指标〔9,14〕,纤维蛋白原是机体在遭遇感染和炎症后产生的一种凝血蛋白,其主要在肝脏进行合成,受炎症因子等调节〔15〕;而中性粒细胞计数和hs-CRP是直接反映机体炎症状态的客观血清学指标,具有反应迅速等优势。研究发现,肥胖ACS患者机体炎症因子水平可能更高,且冠状动脉损伤可能更为严重〔16~18〕。说明中-重度肥胖组老年ACS患者机体炎症反应更明显,高水平的纤维蛋白原、中性粒细胞计数、hs-CRP等炎症因子均是ACS患者发生心脏不良事件的危险因素。BMI作为衡量肥胖的一项指标,相关性分析结果表明,老年ACS患者BMI与上述炎症因子均呈显著正相关,提示老年ACS患者发生心脏不良事件可能与肥胖有关。国内外研究结果也证实,肥胖使ACS患者发生心脏不良事件的风险升高1~10倍〔4,19〕。Gensini积分作为反映冠心病患者冠状动脉损伤严重程度的一项指标,本研究结果提示肥胖可作为反映老年ACS患者冠状动脉损伤严重程度的指标之一。因此对于老年ACS患者更加应该关注肥胖对其临床预后的影响。
中-重度肥胖组老年ACS患者代谢性指标如血脂、血糖和血压等水平均较高,而高脂血症及高血糖与凝血/纤溶异常、血栓的形成有密切关联〔20〕,高血糖和高血压能引起血管内皮细胞的增殖,被认为是PCI治疗后发生再狭窄的重要危险因素〔21,22〕;LDL-C水平升高是导致动脉粥样硬化的危险因素之一〔23〕,不同冠状动脉分支形成的动脉粥样硬化斑块则是发生心肌再梗死的直接原因。因此,肥胖老年ACS患者发生心脏不良事件不仅与升高的炎症因子水平有关,血脂、血糖及血压可能也参与发病机制。提示临床医生对于老年ACS患者行PCI治疗前应该适当控制血脂、血糖和血压水平。
本研究证实肥胖会加重老年ACS患者的炎症反应及代谢紊乱水平,肥胖是老年ACS患者发生心脏不良事件的一个重要危险因素,生存分析证实中-重度肥胖老年ACS患者发生心脏不良事件的风险显著升高。尽管PCI治疗植入支架数目、术后口服降脂、抗凝药物可能在一定程度上对本研究中肥胖老年ACS患者发生心脏不良事件这一结果造成一定影响,因此本研究详细记录所有患者术中和术后口服药物情况,发现两者造成的偏倚较小。但本研究仅仅为队列研究而非干预性研究,不能说明肥胖ACS患者PCI治疗后是否给予控制危险因素对预后的影响。此外,本研究的局限性在于样本量较小,仍需要大样本量的研究来证实结果,同时也未记录患者复查冠状动脉造影情况及支架发生再狭窄的情况。

