贝利尤单抗联合标准方案治疗2例重型活动性狼疮肾炎的疗效观察
闵 敏 胡伟新 章海涛 刘正钊 程震 王金泉 张 炯
系统性红斑狼疮(SLE)是一种累及多脏器的自身免疫性疾病,至今致病机制尚未完全明了,通常认为发病与B细胞过度增殖、活跃从而产生大量自身抗体有关。狼疮性肾炎(LN)是SLE常见的严重临床表现之一,是导致终末期肾病(ESRD)的常见病因,也是SLE患者主要的死亡原因。基于SLE的发病机制,B细胞为重要治疗靶点。过去十年中,应用利妥昔单抗进行B细胞耗竭的治疗,给SLE的治疗展现了新的前景,但利妥昔单抗的两个大型Ⅲ期随机对照(RCT)研究EXPLORER[1]和LUNAR[2]均未达到主要终点。贝利尤单抗为人源性B细胞刺激因子抑制剂,其Ⅲ期临床试验(BLISS-52、BLISS-72)显示贝利尤单抗治疗SLE具有良好疗效,但该试验的纳入标准排除了重型活动性LN患者[3-4]。此后贝利尤单抗治疗LN的报道主要见于个案、零星的小样本研究及系统回顾。2020年一项多中心、大样本的RCT研究(BLISS-LN)显示贝利尤单抗可有效改善成人活动性LN患者的肾脏结局[5]。此后美国食品药品监督管理局(FDA)批准贝利尤单抗用于正在接受标准免疫抑制剂治疗的成人活动性LN。自2019年贝利尤单抗在中国上市以来,国内应用贝利尤单抗治疗LN的个案报道逐渐增加[6-7],鉴于既往的研究数据及经验主要来自治疗SLE(包括较为轻型的LN),因此有必要观察贝利尤单抗在重型活动性LN患者中的有效性和安全性。本文前瞻性观察应用贝利尤单抗联合标准方案治疗的重型活动性LN患者,分析其疾病发展及转归,并结合文献报道,探讨贝利尤单抗在重型活动性LN中的应用前景。
对象和方法
观察对象2例重型活动性狼疮肾炎患者均满足以下条件:(1)年龄18~65周岁;(2)肾活检证实为Ⅲ、Ⅳ、Ⅲ+Ⅴ或Ⅳ+Ⅴ型LN;(3)肾活检病理示有活动性病变且慢性化指数(CI)≤3;(4)系统性红斑狼疮疾病活动度评分(SLE-DAI)≥10分;(5)满足以下任意一条:蛋白尿>6 g/24h、SCr>221 μmol/L、90 d内需要血液透析或大剂量泼尼松治疗;(6)应用贝利尤单抗联合标准治疗方案;(7)未行其他B细胞靶向治疗,未行肾脏替代治疗、血浆置换及输注免疫球蛋白等补救性治疗。
相关定义参考2003年国际肾脏病学会/肾脏病理学会(ISN/RPS)标准及BLISS Ⅲ期临床试验[4],本文将重型活动性LN定义为肾脏病理表现为Ⅲ型、Ⅳ型LN或两型合并Ⅴ型,病理示肾脏有活动性病变者,同时符合以下任意一条临床表现:蛋白尿>6 g/24h、SCr>221 μmol/L、90 d内需要血液透析或大剂量泼尼松治疗。
肾脏完全缓解定义:尿蛋白<0.5 g/24h,无活动性尿沉渣(尿白细胞<5个/HPF,尿红细胞<5个/HPF),SCr正常。肾脏部分缓解定义:尿蛋白较基线下降至少50%,且<3.5 g/24h,SCr稳定或改善。无效:未达完全缓解或部分缓解。
治疗方案患者均接受标准治疗联合贝利尤单抗治疗。标准治疗方案为甲泼尼龙冲击治疗后予口服泼尼松,并接受多靶点疗法(MT)或吗替麦考酚酯(MMF)诱导治疗。贝利尤单抗用药方案为10 mg/kg静脉输注,1次/2周×3次,1次/4周×5次,共计24周。给药前静脉注射地塞米松和抗组胺类药物,预防过敏反应。
研究方案通过东部战区总医院医学伦理委员会审查(审批文号:2020NZKY-017-01),患者在接受肾活检、甲泼尼龙冲击、贝利尤治疗和口服免疫制剂治疗前均签署知情同意书。
结 果
一般情况
病例1 女,22岁,因“间断发热、乏力2周,SCr升高8 d”于2020-09-22入院。临床表现为反复发热(最高37.5℃)、大量蛋白尿、大量血尿(肉眼血尿),低蛋白血症,SCr升高,白细胞、血红蛋白低,多种自身抗体阳性,补体C3 、C4降低,抗人球蛋白试验阳性(表1)。入院后予MP 500 mg×3 d后尿色转清,复查SCr降至正常,随后予甲泼尼龙40~80 mg/d免疫抑制,治疗中患者再次肉眼血尿、SCr上升、贫血加重、持续低补体血症,排除感染于再次给予甲泼尼龙冲击250 mg×4 d(累计2.5 g),肉眼血尿转清。2020-10-09肾活检病理诊断:LN-Ⅳ-G(A),活动指数(AI) 13,CI 0(表2)。
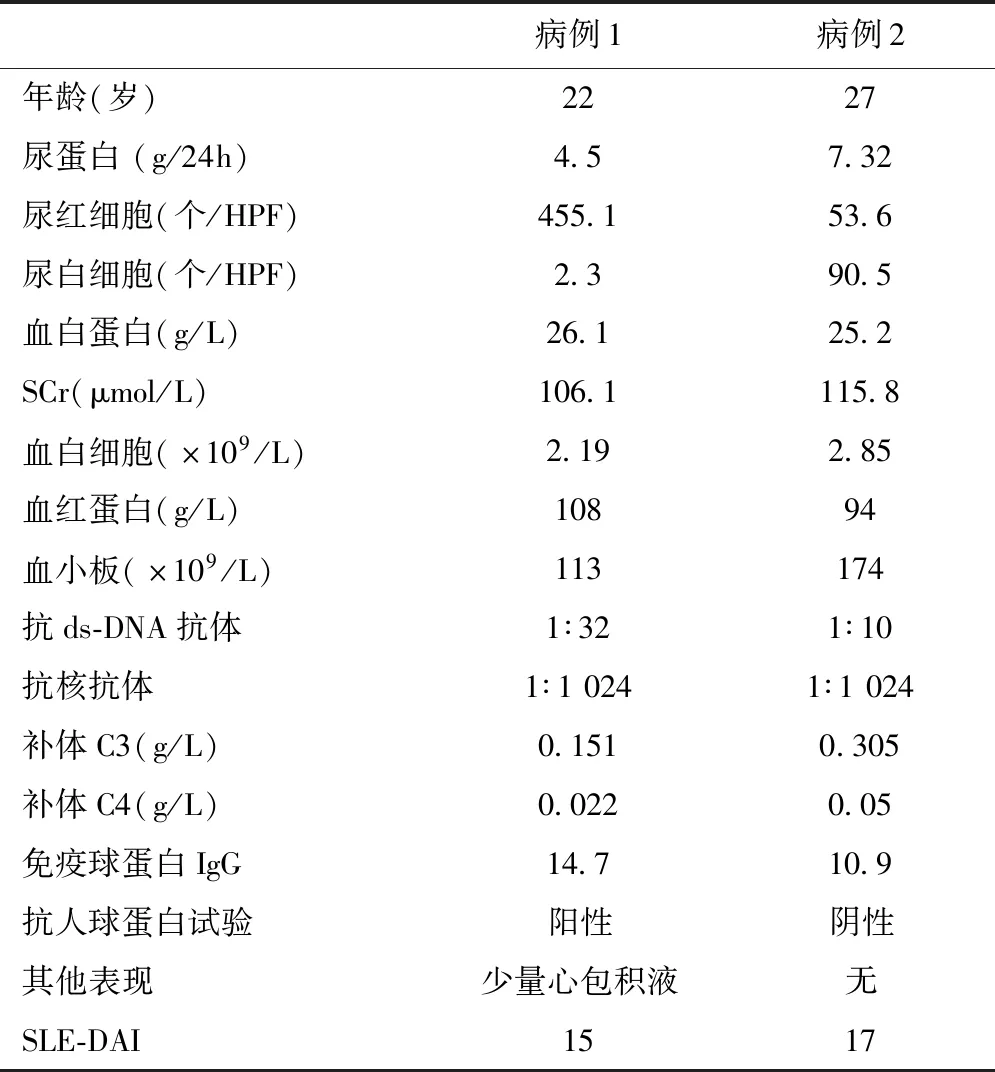
表1 两例患者的临床资料
患者于2020-10-13(0周)启动贝利尤单抗方案,同时予泼尼松、MMF、他克莫司诱导治疗(图1)。2周后患者SCr降至正常,4周抗ds-DNA转阴, 16周蛋白尿转阴。至24周,患者激素剂量由45 mg/d减至15 mg/d,肾脏获完全缓解,白细胞、血红蛋白基本恢复正常,免疫学指稳定(图1),心包积液消失,SLE-DAI由15分降为2分(图2)。
病例2 女,27岁,因“尿检异常伴SCr升高2周余“于2021-03-01入院。临床表现为大量蛋白尿、血尿、白细胞尿,低蛋白血症,SCr升高,白细胞、血红蛋白降低,多种自身抗体阳性,补体C3、C4降低,抗人球蛋白试验阴性,中段尿细菌培养阴性(表1)。入院后于2021-03-03~2021-03-05给予甲泼尼龙冲击治疗(500 mg×3 d)。2021-03-08行肾活检术,术后病理诊断:LN-IV-G,AI 12,CI 0(表2)。

表2 两例患者的主要肾活检病理指标
患者于2021-03-11(0周)启动贝利尤方案,同时予泼尼松、MMF、羟氯喹诱导治疗(图1)。治疗4周后抗ds-DNA转阴,但第8周抗ds-DNA复阳,至24周再次转阴。治疗8周患者SCr恢复正常并维持稳定,补体C4恢复正常,16周白细胞尿转阴。至24周,患者口服激素剂量由30 mg/d减量至10 mg/d,肾脏获部分缓解,血液学指标得到明显改善,但仍有贫血,抗ds-DNA转阴,补体C3、C4恢复正常(图1),SLE-DAI评分由17分降至8分(图2)。
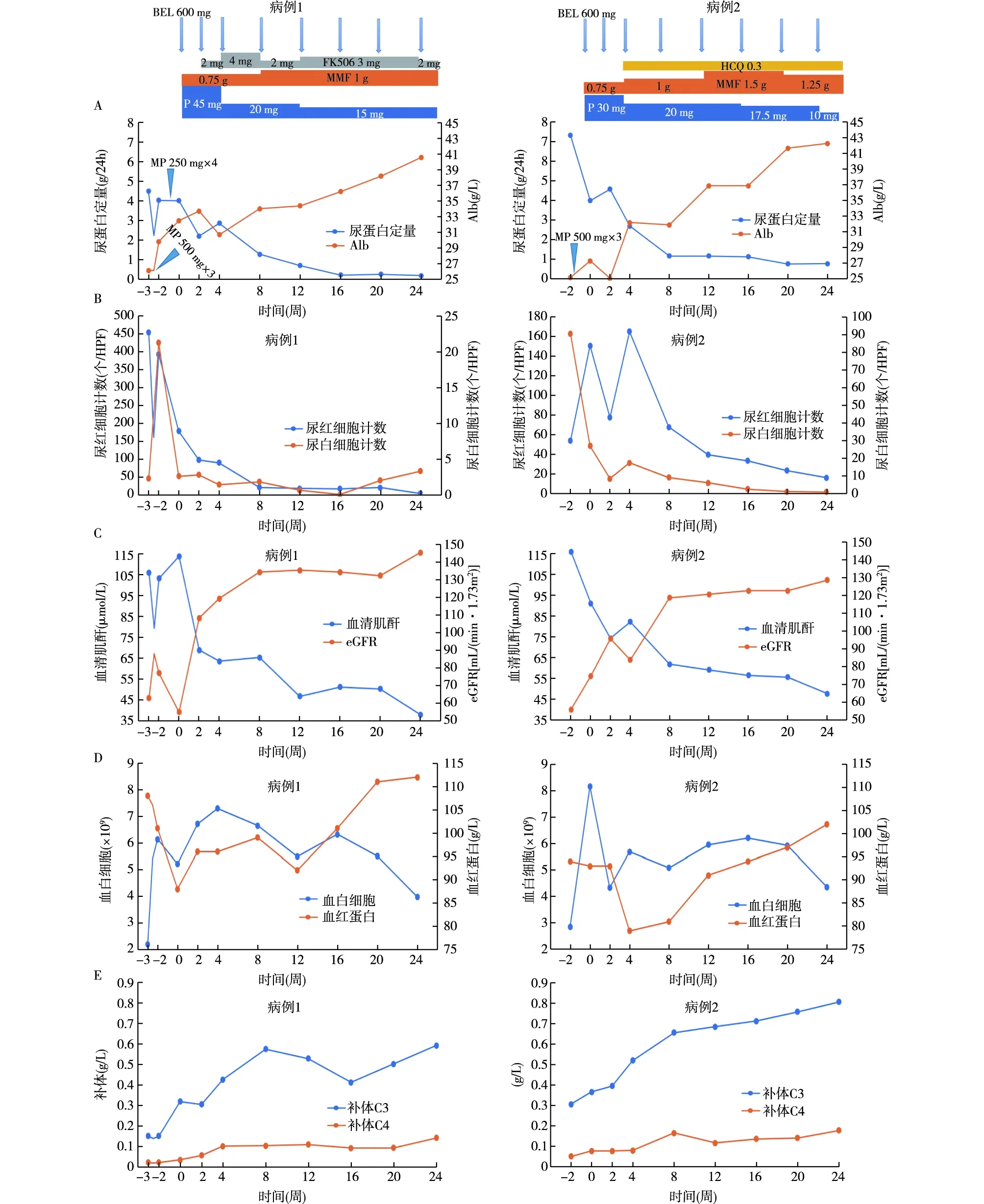
图1 两例患者用药情况及治疗随访期间相关指标变化情况BEL:贝利尤单抗;MP:甲泼尼龙;P:泼尼松;MMF:吗替麦考酚酯;FK506:他克莫司;eGFR:估算的肾小球滤过率;Alb:血清白蛋白;A:24 h尿蛋白定量和Alb变化及药物使用情况;B:尿沉渣红细胞计数和白细胞计数;C:血清肌酐和估算的肾小球滤过率数值;D:血白细胞和血红蛋白计数;E:补体C3、C4数值
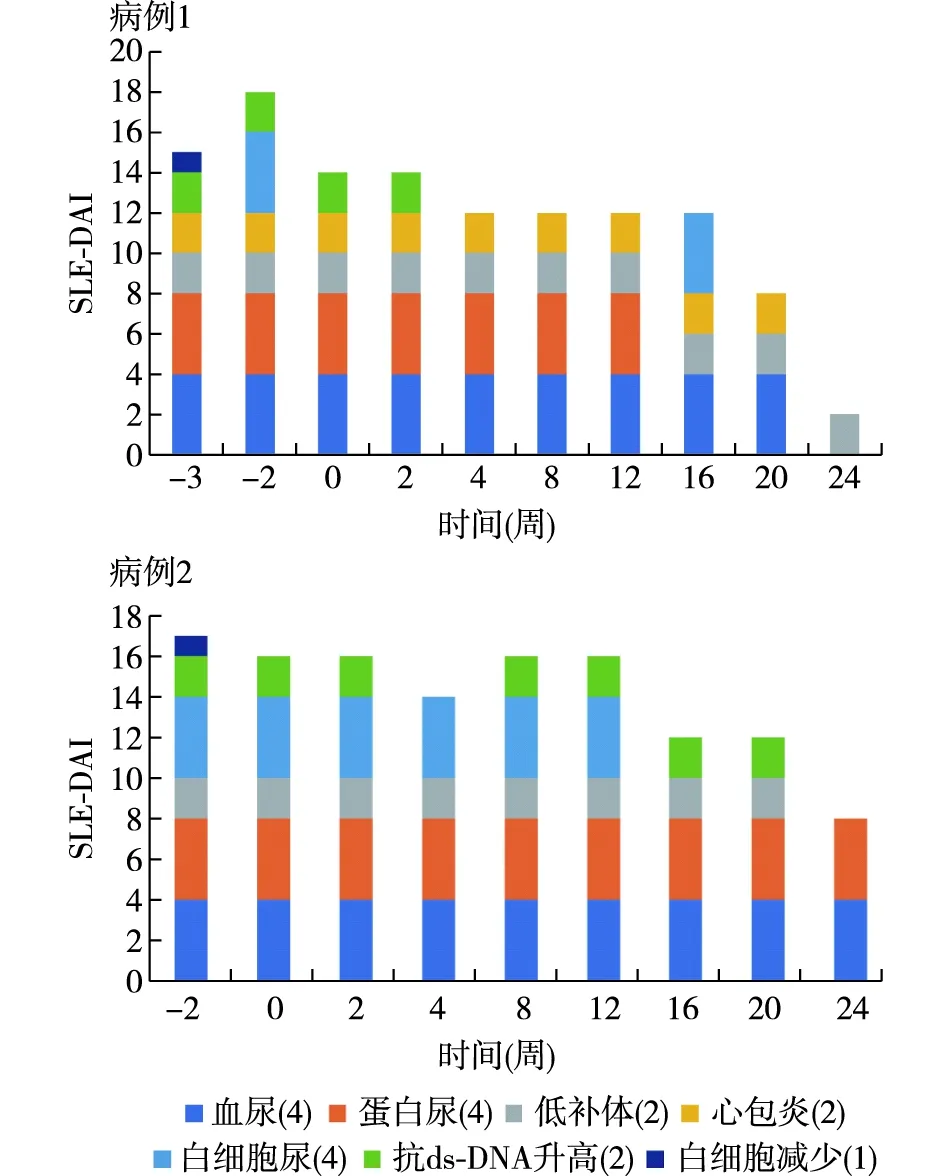
图2 两例患者系统性红斑狼疮疾病活动度评分(SLE-DAI)构成及演变
讨 论
SLE是自身免疫介导的,以免疫性炎症为突出表现的弥漫性结缔组织病,可累及多器官系统。LN是SLE最严重的并发症,发病率25%~60%。临床上通常使用糖皮质激素联合环磷酰胺或钙调神经蛋白抑制剂、MMF等抑制狼疮活动,但即使采用积极治疗,仍有60%LN患者不能获得肾脏完全缓解,从而导致不良预后,约20%的患者在5年内进展至ESRD[8]。新药物及新疗法的开发对于提高LN缓解率,降低因糖皮质激素等药物所致的毒副反应具有重要意义。
体液免疫在SLE发病中发挥重要作用,血清中出现以抗核抗体为代表的多种自身抗体是SLE重要的临床特征。基于此理论基础,多项针对B细胞的靶向药物被尝试用于SLE的治疗,如利妥昔单抗、奥法木单抗、贝利尤单抗等[1]。目前临床试验证据表明,只有贝利尤单抗达到了主要研究终点,在Ⅲ期临床试验中显示出有益疗效,被FDA批准了SLE及活动性LN的应用适应证[9]。
贝利尤单抗是一种人免疫球蛋G1λ单克隆抗体,可抑制可溶性 B 淋巴细胞刺激物(BLyS)与 B 细胞结合。BLyS 在SLE患者中过度表达,其水平与SLE疾病活动密切相关,是SLE 中潜在的重要治疗靶点[10]。由于贝利尤单抗国内上市时间不长,且针对SLE合并肾脏损伤的重型患者应用数据来源不多,本研究旨在观察该药物在重型活动性LN诱导治疗中的疗效和安全性。本文报道的2例患者均为初发初治的活动性弥漫球性增生性LN,临床表现为大量蛋白尿、需大剂量激素冲击治疗。2例患者在初始激素冲击治疗后无法完全控制狼疮活动,应用贝利尤单抗联合标准方案治疗后,在半年诱导期内均获明显缓解:总体疾病活动度显著下降(病例1 SLE-DAI减少13分,病例2减少9分),肾脏、血液系统均获缓解(病例1获完全缓解,病例2获部分缓解),免疫学指标逐步改善并维持稳定,激素剂量降低到10~15 mg/d维持,诱导期内无疾病进展、复发情况,无感染并发症。
贝利尤上市后针对LN的大型临床试验研究较少,近年来,陆续有贝利尤单抗治疗LN的研究报道(表3),为贝利尤单抗在LN中的应用提供了一定的借鉴意义。2017年,一项Meta分析[11]纳入11项应用贝利尤单抗治疗SLE临床研究的2 004例患者,其中7例肾活检证实的活动性LN (Ⅲ型或Ⅳ型),在随访期间(12~36月)均达肾脏完全缓解。2020年,Furie等[5]的一项为期104周的多中心、随机、双盲、对照研究(BLISS-LN)纳入448例活动性LN患者,按1∶1随机分为实验组和对照组,结果显示贝利尤单抗联合标准治疗的肾脏反应(PERR)明显高于标准治疗组(43%vs32%,OR=1.6,95% CI1.0~2.3,P=0.03),而发生肾脏相关事件或死亡的风险低于对照组。但该研究纳入患者并非均为重型活动性LN,含初治及复发患者,应用贝利尤单抗前60 d使用环磷酰胺或MMF(允许激素冲击)诱导,且主要关注贝利尤单抗的长期获益。本文2例显示贝利尤单抗联合标准治疗可成功诱导初发初治的重型活动性LN获得缓解。研究表明,LN早期诱导缓解与良好预后相关。意大利的一项多中心回顾性研究(BeRLiSS-LN)纳入91例应用贝利尤单抗联合标准治疗的LN患者,平均随访时间22月(12~36月),结果显示70.3%的患者达PERR[12]。但该实验纳入的患者也并非均是重型活动性LN(含Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ型),临床表现中蛋白尿为少至中等量(0.5~1.6 g/24h),且研究对象均为高加索人种。近来,BLISS-LN的事后分析显示[13-14],相较于单用标准治疗而言,贝利尤单抗联合标准治疗可有效降低LN患者复发及估算的肾小球滤过率(eGFR)下降风险,减少激素用量,可显著提高初治LN、复发LN患者的肾脏缓解率而不增加不良反应。与初治LN相比,复发LN患者或可从贝利尤治疗中获益更大。
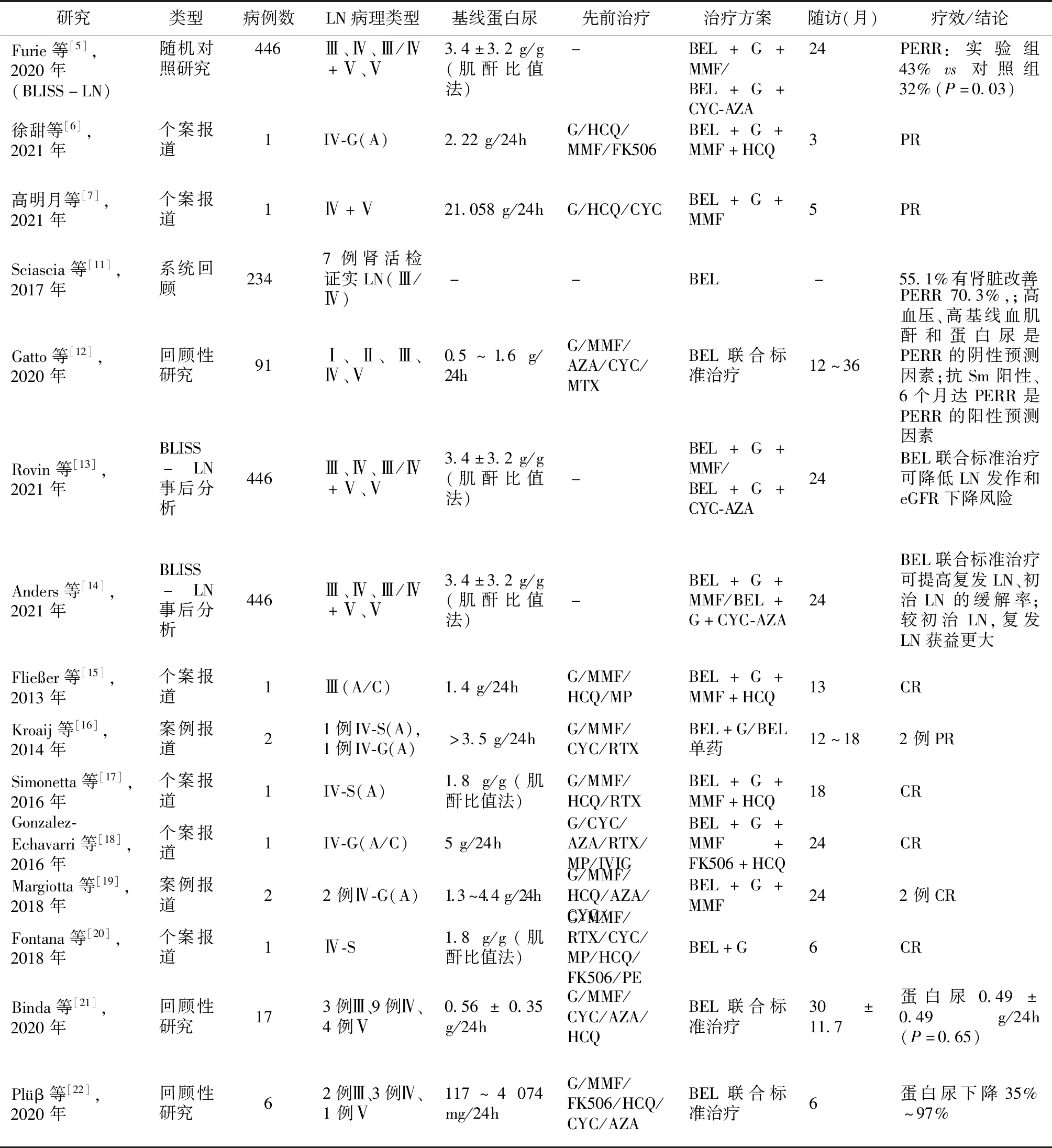
表3 贝利尤单抗治疗LN的相关研究报道
在标准治疗基础上联合贝利尤单抗治疗的耐受性好。最常见不良反应为病毒性上呼吸道感染、支气管炎和腹泻。少见的严重不良事件包括严重感染、进行性多灶性白质脑病、急性或迟发性过敏反应、增加肿瘤发生风险等[4]。本文观察病例研究时间短,尚未发现上述不良事件,有待后续进一步延长疗程进行分析。
综上所述,本研究通过临床试验,前瞻性观察并分析了2例重型活动性LN患者接受贝利尤联合标准化治疗的经验,结合文献进行了多项临床研究的数据分析,进一步明确贝利尤单抗作为一种新型的生物制剂,可有效控制LN,促进诱导期缓解。未来需要更多的临床研究对贝利尤单抗在重型活动性LN肾炎中的疗效进行探索。

