钠-葡萄糖协同转运蛋白抑制剂在肾移植受者中的运用
伍倩倩 综述 陈劲松 审校
糖尿病是肾脏损伤的独立危险因素,随着病情进展,患者最终可发展至慢性肾脏疾病(CKD)及终末期肾病(ESRD)[1]。合并糖尿病的肾移植受者发生移植物失功、心血管疾病及中风的风险增加[2-3]。因此,加强血糖管理是改善受者及移植肾存活率的关键。钠-葡萄糖协同转运蛋白2抑制剂(SGLT2i)通过抑制肾脏近曲小管S1段SGLT2,减少葡萄糖和钠的重吸收发挥降糖作用[4]。在CKD患者中,DAPA-CKD研究显示SGLT2i可延缓肾功能进展,降低心血管事件住院率和死亡率[5]。值得注意的是,《改善全球肾脏病预后组织(KDIGO)2020实践指南》提出,CKD的糖尿病管理中推荐二甲双胍合并SGLT2i作为CKD合并糖尿病患者的一线用药[6]。然而,目前在肾移植受者中尚无统一的降糖策略,一些临床研究评估了SGLT2i在合并糖尿病的肾移植受者中的疗效及安全性,本文将对相关结果进行综述。
肾移植后糖尿病
器官移植受者符合三条中任意一条,即可定义为移植后糖尿病(PTDM)[7]:(1)空腹血糖≥7 mmol/L,次数≥2次;(2)随机血糖≥11.1 mmol/L,并同时合并症状;(3)口服糖耐量试验(OGTT)后2小时血糖≥11.1 mmol/L,或糖化血红蛋白(Hb1Ac)≥6.5%。PTDM通常发生在移植后3月内,发生率为4%~46%[7-8],其危险因素包括老龄、原发病为多囊肾、糖尿病家族史、体质指数、急性排斥反应、他克莫司、乙型肝炎病毒感染、丙型肝炎病毒感染、高血压、缺乏维生素D、低镁血症等[7,9](图1)。
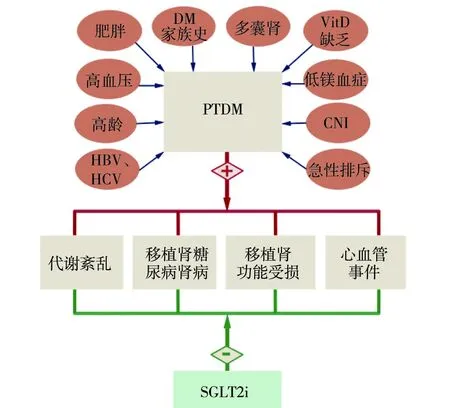
图1 PTDM及SGLT2i在PTDM患者中的运用PTDM:移植后糖尿病;DM:糖尿病;VitD:维生素D;CNI:钙调神经蛋白抑制剂;HBV:乙型肝炎病毒;HCV:丙型肝炎病毒;SGLT2i:钠-葡萄糖协同转运蛋白2抑制剂
肾移植受者较CKD患者更易出现血糖紊乱,免疫抑制剂及病毒感染可引起肾移植受者胰岛β细胞功能障碍及胰岛素抵抗[10]。糖皮质激素是肾移植受者诱导治疗及免疫维持治疗的常用药物,可通过增加胰岛素抵抗、减少胰岛素分泌、诱导细胞凋亡及降低葡萄糖转运蛋白的表达使血糖水平增高[11]。钙调神经蛋白抑制剂(CNI)可降低胰岛素分泌,并对胰岛细胞产生直接毒性作用,从而增加PTDM的风险。除此之外,研究发现实体器官移植相关的慢性炎症也可促进PTDM的发展,其中尸体供肾炎症反应更严重,接受尸体供肾的受者发生PTDM的概率是接受活体移植物受者的3倍[12],术后血糖的管理更加复杂。
PTDM可导致糖尿病肾病、肾功能受损,甚至移植物失功[7],同时,高血糖引起的代谢紊乱、感染、微血管并发症及心血管事件严重影响肾移植受者的预后。因此,肾移植术前进行全面评估、积极预防,术后进行密切监测、及时治疗是预防和治疗PTDM的关键。肾移植术前纠正患者低镁血症及低维生素D水平,控制血压、血糖及血脂水平,改善生活方式,加强体育锻炼;术后对于高危人群(如多囊肾、乙型肝炎或丙型肝炎患者)选择合理的免疫抑制方案。在进行甲强龙冲击治疗时,合用胰岛素可减小对血糖的影响[7]。
SGLT2i及其肾脏保护机制
SGLT2是一种高效的葡萄糖转运载体,利用钠离子跨膜浓度将钠离子及葡萄糖转运至细胞中,90%以上的葡萄糖经此途径进行重吸收。SGLT2i作用于SGLT2阻断近曲小管葡萄糖的重吸收,促进尿葡萄糖排泄[4],使Hb1Ac降低0.5%~0.7%[3]。除此之外,SGLT2i可增加周围组织对胰岛素的敏感性,改善胰岛素抵抗[4]。
SGLT2i有多种肾脏保护机制,其中部分机制也可能让肾移植受者获益。Heerspink等[13]提出SGLT2i的肾保护作用可能与其调节肾脏血流动力学、管球反馈引起肾小球内灌注压力减小有关。SGLT2i还可能通过降低尿蛋白水平、减小对肾小管直接毒性作用、改善肾脏缺氧状态、抑制促炎/促纤维化途径发挥肾脏保护作用[14-15]。研究显示,在糖尿病肾病患者中,肾组织SGLT2 mRNA及蛋白表达上调,近端小管钠及葡萄糖重吸收增加[16],从而向致密斑输送的钠减少而抑制管球反馈,导致传入小动脉血管扩张,引起肾小球高灌注及高滤过[15]。由此,SGLT2i在一定程度上减轻了肾小球的高灌注。随后研究提出SGLT2i主要通过利钠和渗透性利尿作用使肾小球内压降低而发挥肾脏保护作用,这种血流动力学改变同样对非糖尿病的肾病患者有利[17]。糖尿病状态下更多的能量被用于转运葡萄糖导致肾脏缺氧,SGLT2i通过抑制肾小管葡萄糖重吸收而改善肾脏缺氧状态。肾皮质缺氧状况得到改善,促红细胞生成素产生细胞功能得以恢复,使红细胞压积水平增加[15]。
SGLT2i对移植肾功能的影响
目前已有多项研究证实SGLT2i具有降低尿蛋白,延缓肾衰竭等肾脏保护作用[18],但SGLT2i的移植肾保护作用还需进一步探讨。多项研究发现SGLT2i治疗后移植肾估算的肾小球滤过率(eGFR)无显著变化[19-23]。来自Cochrane的荟萃分析显示,在肾移植受者中SGLT2i治疗组与对照组蛋白尿水平无显著差异[24];一项包含9例PTDM患者的研究发现接受SGLT2i治疗后尿蛋白降低0.6 g/d,但由于该研究样本量较小,SGLT2i减少尿蛋白的作用还需进一步研究[19]。
在移植肾功能较好的患者中[eGFR 64.5 ± 19.9 ml/(min·1.73m2)],SGLT2i可有效降低HbA1C同时保持移植肾功能稳定[25]。Schwaiger等[21]发现SGLT2i治疗初期可使eGFR下降,治疗12个月后eGFR回升至用药前水平,这可能与SGLT2i短期降低肾小球高滤过有关。目前正在进行的一项随机对照实验(NCT04743453)通过1年的随访探讨达格列净对移植肾糖尿病肾病患者肾功能的影响,从而进一步明确SGLT2i的移植肾保护作用。在小鼠模型中发现SGLT2i可通过提高肾组织中低氧诱导因子(HIF1)表达减轻肾小管细胞缺血再灌注损伤[14]。肾缺血再灌注损伤是肾移植受者发生急性肾损伤的主要原因,因此该作用可能在移植肾中更有前途,期待未来临床试验去证实。在环孢素A相关非糖尿病肾病患者中,恩格列净可减少由环孢素A诱导的肾小球和小管间质纤维化及肾脏炎症[26]。结合CNIs类药物的广泛运用及其对移植肾的毒性作用,SGLT2i可能由此发挥移植肾保护作用。
SGLT2i在肾移植受者的有效性
多项研究显示肾移植受者单独使用SGLT2i或在其他降糖药基础上联合使用SGLT2i均可改善血糖水平[27](表1),降低HbA1c水平约0.2%~0.8%[10,29-30],且HbA1c水平在治疗12个月时下降幅度最大[27]。然而,恩格列净并不能完全代替胰岛素,将胰岛素切换为恩格列净替代治疗后可见HbA1c升高[21]。SGLT2i的降糖作用随肾功能降低而降低[29]。一项随机对照试验显示SGLT2i降低HbA1c的程度取决于肾移植受者eGFR及基线HbA1c水平[10]。
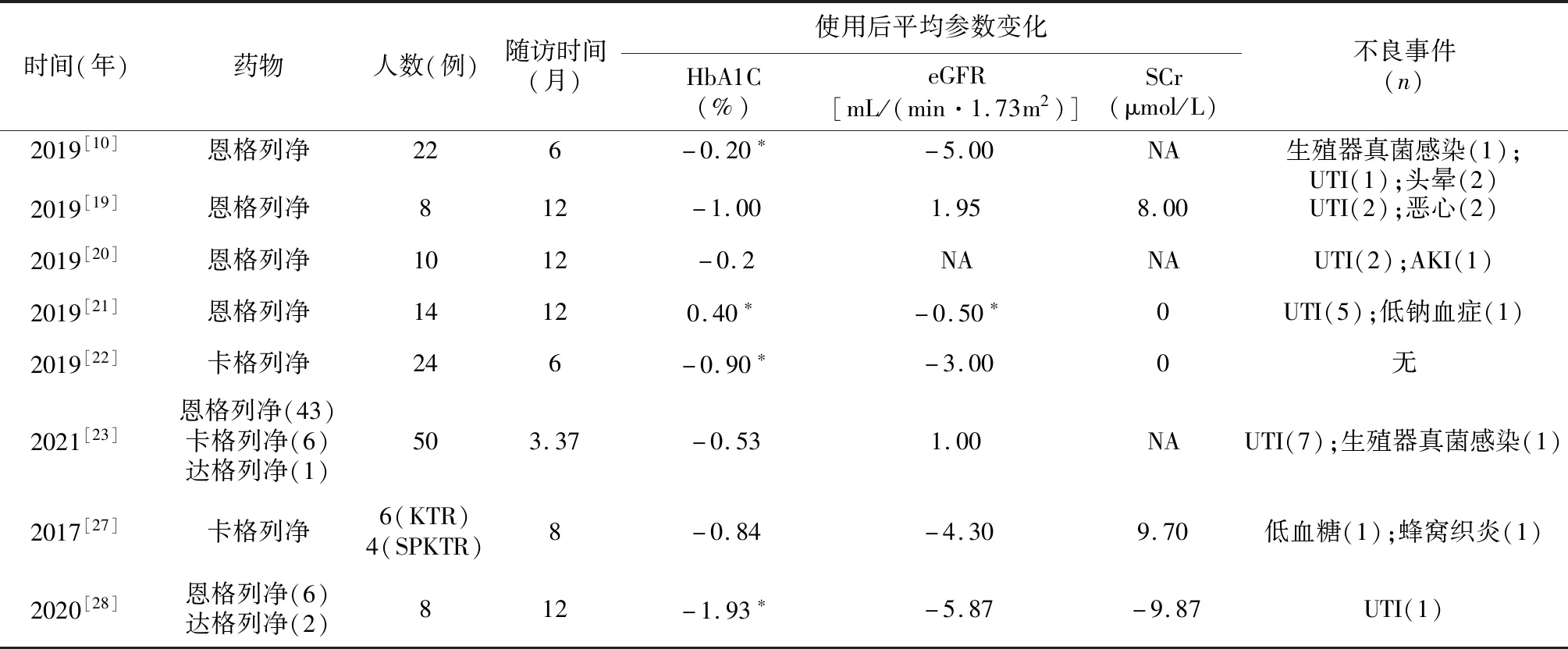
表1 SGLT2i在肾移植受者中运用的疗效及不良事件总结
除降糖作用外,对于移植受者SGLT2i还具有其他作用。SGLT2i具有利钠及利尿作用,用药后体重减轻约2.0~5.0 kg[21,30],且减轻程度取决于基线体重、eGFR及受试者的服用药物[27]。多项研究已证实SGLT2i的心血管保护作用[1,27],其可降低住院期间心力衰竭的发生率及心血管死亡率[25],心血管疾病是肾移植术后死亡的重要原因之一[31],因此SGLT2i可能利于肾移植受者的长期生存。研究显示积极的控制血压可延长同种异体移植物的存活率[32]。SGLT2i也具有降血压的效应[10,27]。SGLT2i减低血压的机制可能与利钠、渗透性利尿、血清尿酸减少、内皮功能障碍改善及交感神经系统抑制有关[33]。Schwaiger等[21]发现在移植受者使用SGLT2i 12月后舒张压平均值由86 mmHg降至76 mmHg,但也有部分研究未见血压下降[25]。据报道,SGLT2i可能增加血浆低密度脂蛋白胆固醇及高密度脂蛋白胆固醇水平,同时降低三酰甘油水平[27]。然而,一项小样本研究发现SGLT2i治疗后低密度脂蛋白胆固醇平均增加5.3 mg/dL,总胆固醇平均增加4.8 mg/dL[19]。另一项研究发现治疗6月后SGLT2i 组总胆固醇中位值由4.7 mg/dL升至4.8 mg/dL,低密度脂蛋白中位值由2.75 mg/dL升至2.80 mg/dL,高密度脂蛋白中位值由1.15 mg/dL升至1.20 mg/dL[10]。由于>50%的肾移植受者存在血脂异常[31],因此该现象需充分评估。值得注意的是,多项研究表明SGLT2i可使血清尿酸水平不同程度的降低[10,20-21]。高尿酸水平可促进高血压、心血管疾病、CKD的发生,且与移植肾长期预后有潜在的关系[31],因此降低尿酸一定程度上对移植肾有利。除此之外,SGLT2i 可增加CNIs相关的慢性低镁血症肾移植受者的血镁水平,从而减少心血管相关事件的发生并延长CNIs的使用时间[23]。
SGLT2i在肾移植受者的安全性
近年来,不断有研究证实了SGLT2i在肾移植受者的安全性。研究显示SGLT2i降低HbA1c水平的同时eGFR、血清肌酐(SCr)水平及尿蛋白-肌酐比值始终保持稳定,未报道糖尿病酮症酸中毒及急性排斥反应等严重不良事件[25](表1)。Shah等[22]提出卡格列净可降低对其他降糖药的需求,且未发生任何低血糖或严重不良事件。一项包含10例肾移植受者的前瞻性研究报道了1例急性肾损伤(Ⅰ期),SCr升高0.3 mg/dL[20],但由于其仅限于个案,该现象需要进一步评估。在免疫抑制剂方面,目前研究显示SGLT2i并不影响免疫抑制剂血药浓度水平[10,22]。
由于移植肾特殊的解剖位置以及免疫抑制剂的使用,肾移植受者更容易发生严重或复发性尿路感染[27]。研究认为移植早期使用SGLT2i可能会增加发生尿路感染、糖尿病酮症酸中毒以及急性肾损伤的风险[3],尿路感染发生率12.5%~21%[20,25,28]。恩格列净的一项前瞻性研究显示随访12个月内有6例(43%)停药,其中2例因复发性尿路感染停药[21]。因此,对于有复发性的尿路感染的肾移植受者应谨慎使用SGLT2i。SGLT2i可引起促红细胞生成素增加及红细胞增多症[34]。8%~15%移植肾功能良好的患者于术后8~24月发生移植后红细胞增多症,引起头痛、嗜睡、头晕及血栓栓塞等不良事件[35],因此在肾移植受者中,SGLT2i引起的红细胞增多需进行个体化评估。值得注意的是,考虑到SGLT2i对循环血量的影响,在发生呕吐、腹泻、脱水或其他导致有效循环血量下降的事件时,应暂停使用SGLT2i[3]。当CKD患者eGFR<30 mL/(min·1.73m2)时,SGLT2i的有效性及安全性下降,此时需要重新评估SGLT2i的安全性[6]。
总之,由于肾移植受者在术后早期血流动力学不稳定,eGFR相对低,尿路感染发生风险高,此时运用SGLT2i似乎不是合适的时机。在使用过程中需密切监测不良事件情况,如有严重复发性尿路感染、严重红细胞增多症、严重腹泻呕吐等致血容量不稳定等事件发生时,应注意SGLT2i在其中的影响。
小结:在肾移植受者中SGLT2i在降血糖的同时具有多种肾脏及肾外保护作用,过程中移植肾功能保持稳定,未见严重不良事件报道,术后早期应用时需关注其对尿路感染及血容量的影响。目前SGLT2i在肾移植受者的运用并不广泛,现有研究有限、随访时间短,仍需进一步研究评估其有效性及安全性。

