沙库巴曲缬沙坦在N末端脑钠肽前体重度升高腹膜透析患者中的应用
徐 天 章倩莹 张春燕 黄晓敏 杨 俪 李 晓 陈 楠 任 红
慢性肾脏病(CKD)人群心力衰竭的患病率为26.5%[1],终末期肾病(ESRD)患者心力衰竭发病率是普通人群的12~36倍[2]。心力衰竭已经成为我国透析患者第二常见的心血管疾病(CVD)占10.2%[3]。相比血液透析(HD),腹膜透析(PD)患者心力衰竭患病率更高(47.3%vs42.9%)[4]。
沙库巴曲缬沙坦不仅抑制脑啡肽酶,抑制利钠肽降解,升高内源性利钠肽水平;而且可阻断AT1受体与血管紧张素Ⅱ结合,抑制肾素-血管紧张素-醛固酮系统(RAAS)的不利作用[5]。PARADIGM[6]、PARAGON[7]研究证实,沙库巴曲缬沙坦可显著降低心力衰竭患者心血管死亡和心力衰竭住院风险。但是,上述两项研究均未入选ESRD患者。CKD 4~5期射血分数下降型心力衰竭(HFrEF)亚组患者[8]和HFrEF透析患者的真实世界研究[9]显示,沙库巴曲缬沙坦可以降低主要心血管事件风险、改善左室射血分数和心肌标志物水平。本文观察了沙库巴曲缬沙坦治疗N末端脑钠肽前体(NT-proBNP)重度升高的PD患者的安全性和有效性。
对象和方法
研究对象2020-06-01开始前瞻性入选上海交通大学医学院附属瑞金医院的PD患者,目标入选40例。入选标准:(1)维持PD>3月;(2)NT-proBNP>10 000 pg/mL。排除标准:(1)沙库巴曲缬沙坦每日总剂量<50 mg超过1周;(2)临时或永久转入HD治疗。本研究获上海交通大学医学院附属瑞金医院伦理委员会审核并批准(审批文号:2020临伦审第137号),所有患者均签署知情同意书。
治疗方案如患者未服用血管紧张素转换酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARB),直接用沙库巴曲缬沙坦治疗;否则需停用ACEI/ARB药至少36 h,再开始沙库巴曲缬沙坦治疗。起始剂量为50 mg(2次/d),2~4周内逐渐滴定至100 mg(2次/d)。随访期间,研究者可根据患者情况酌情增减研究药物剂量、不限制合并用药及透析处方调整。
观察及随访指标收集患者基线、3月、6月:血压、降压药、透析剂量、尿量、超滤量、体重、纽约心脏病学会(NYHA)心功能分级、透析充分性、残余肾功能、电解质、NT-proBNP、超声心动图等临床资料。根据患者基线尿量,分为无尿组(尿量≤100 mL/d和残余尿组(尿量>100 mL/d)。
统计学方法采用《SPSS 23.0》统计软件进行数据的统计处理。计量资料采用Kolmogorov-Smirnov方法进行正态性检验,符合正态分布以均数±标准差表示,偏态分布以中位数(四分位间距)表示。两组比较:符合正态分布采用配对t检验;偏态分布采用Wilcoxon秩和检验。三组比较:符合正态分布采用单因素方差分析(One-way ANOVA)法,LSD法进行两两比较;偏态分布采用Kruskal-Wallis秩和检验。计数资料以例数和百分比表示,组间比较采用卡方检验。P<0.05为差异有统计学意义。
结 果
一般资料截止2021-10-31,完成全部40例患者随访,男性24例、女性16例,平均年龄51.0±14.2岁,中位透龄45.5(11,67.7)月。36例(90%)患者能够安全耐受每日200 mg目标剂量;3例患者因血压偏低,每日总剂量100~150 mg;仅1例患者用药期间出现明显心悸、症状性低血压,血压最低时95/65 mmHg,每日总剂量50 mg。除1例患者因透析不充分,随访至4月转入HD;其余39例患者均完成6月随访。随访期间,未发生肝功能损害、意识障碍、血清肌酶(SCr)升高、胃肠道反应等不良事件。
临床指标变化(1)残余肾功能、血钾:尿素氮、SCr基本保持稳定,残余肾功能和尿量无明显减少;血钾维持在正常范围。治疗3月时,尿酸较基线明显下降(P=0.005)(表1);(2)透析充分性、透析剂量、超滤量、体重:未额外增加透析剂量,超滤量、体重无明显变化,透析充分性[尿素清除指数(Kt/V)、肌酐清除率(Ccr)]保持稳定,始终维持在靶目标范围(表1);(3)降压药、血压:未额外增加降压药种类,3月、6月后,收缩压较基线时显著下降(P=0.013);舒张压呈逐步下降趋势,但差异无统计学意义(表1、图1);(4)3月后,NT-proBNP(P=0.002)和心功能分级(P=0.000)已显著改善;继续治疗3月,NT-proBNP、心功能分级虽略有轻度反弹,但仍明显优于基线状态(表1)。
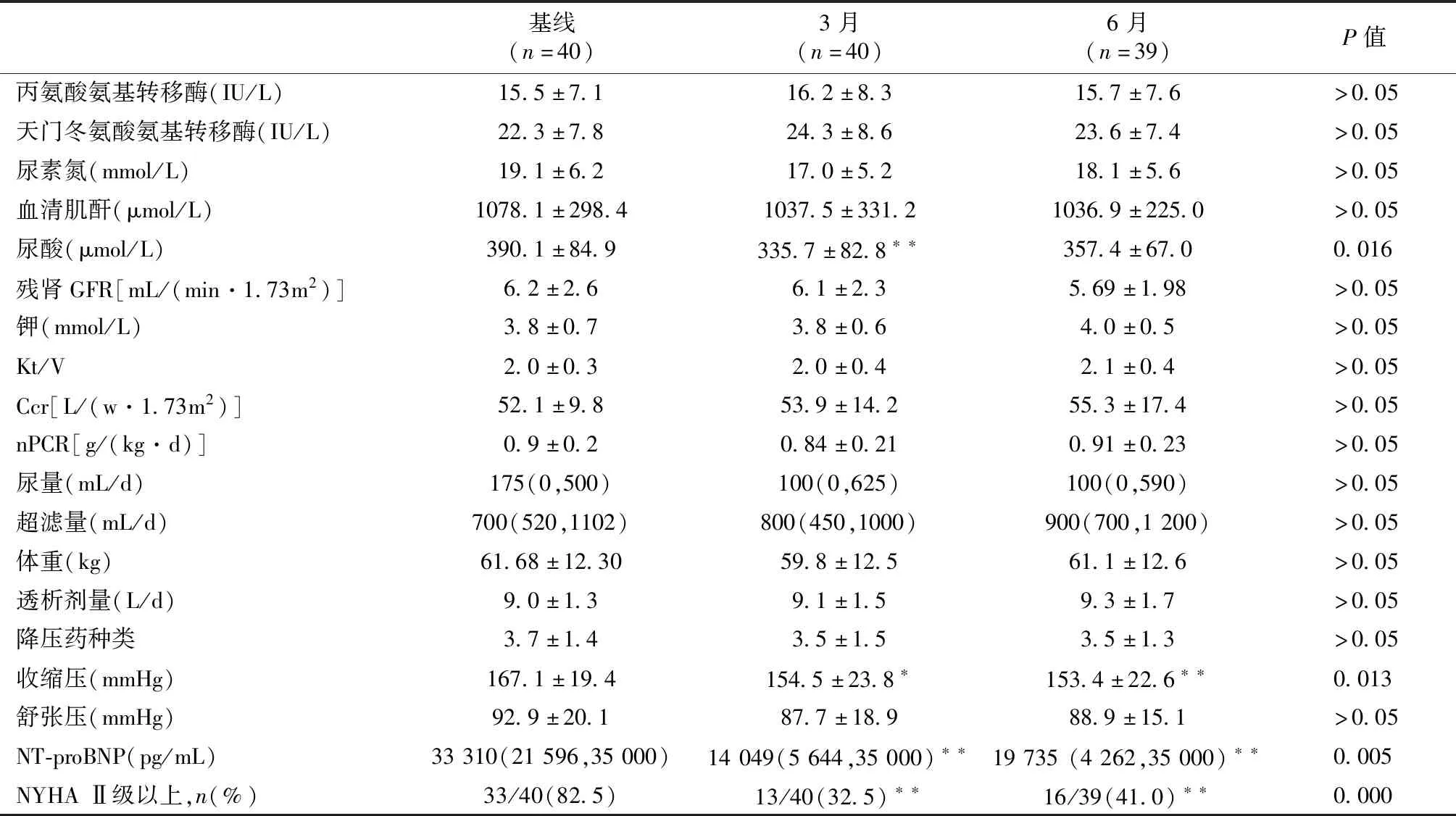
表1 本组患者临床指标变化
亚组患者临床指标变化(1)无尿组19例中位透龄56(45,82)月。治疗期间,患者血钾略有上升,但差异无统计学意义。收缩压、舒张压、尿酸、NT-proBNP水平较基线略有下降,但差异均无统计学意义。治疗3月,心功能Ⅱ以上人数略有减少,但总体效果不明显。(2)残余尿组21例,中位尿量480(200,600)mL/d,中位透龄11(3,50.5)月。随访期间,尿量略有减少(P>0.05);血钾维持稳定(P>0.05);3月、6月后收缩压(170.5±18.1 mmHgvs155.9±22.1 mmHgvs153.1±23.4 mmHg,P=0.017)、NT-proBNP[26 141(17 196,35 000) pg/mLvs9 111(2 586,23 187) pg/mLvs5 972(1 486,33 430) pg/mL,P=0.002]、心功能Ⅱ级以上(17/21vs2/21vs4/20,P=0.000)较基线均明显改善;3月时尿酸较基线也明显好转(402.3±98.5 μmol/Lvs332.3±79.9 μmol/L,P=0.006)(图1)。

图1 21例残余尿患者N末端脑钠肽前体(NT-proBNP)、收缩压变化
超声心动图变化40例患者,基线时仅4例左室射血分数(LVEF)≤45%(1例HFrEF),其余患者LVEF正常,心房、心室均有不同程度肥大。治疗6月后,心室重构(左房内径、室间隔厚度、左室后壁厚度等)、左心收缩(射血分数、左室舒张末容积、左室收缩末容积等)/舒张功能(三尖瓣返流速度、E/e’等)改变并不明显。仅左室收缩末容积较基线时略有下降,但差异无统计学意义, 左室收缩末容积指数>37 mL/m2的人数由8例下降为2例(P=0.06)(表2)。

表2 本组患者超声心动图变化
基线时,无尿患者左心肥大较残余尿患者更显著(左房内径:45.11±5.40vs41.95±4.60,P=0.059;左心质量指数:145.27±45.33vs129.37±34.82,P=0.23),左心收缩/舒张功能无明显差异。6月后,残余尿患者射血分数、左室舒张末/收缩末容积指数、左心质量指数、E/e’等较前略有改善(P均>0.05)。相反,无尿患者左心质量指数较基线时进一步升高(145.27±45.33vs149.04±45.41,P>0.05);左室舒张功能(室间隔侧e’:8.03±3.95vs5.58±1.56,P=0.046;左室侧壁e’:10.24±4.19vs7.06±2.70,P=0.028)较基线更差。
讨 论
2010年急性透析质量倡议组织(ADQI)专家共识定义心肾综合征(CRS):心脏和肾脏其中一个器官的急/慢性病变,导致另一个器官的急/慢性损害的临床综合征[10]。PD人群合并急性心力衰竭、Ⅱ型CRS、Ⅳ型CRS分别为28.6%、3.6%、5.5%[11]。首先,RAAS激活是导致CKD患者心肾功能受损的共同机制,抑制RAAS激活,可通过降低血压、氧化应激等多方面干预,保护心肾。其次,利钠肽系统活化通过利钠利尿、舒张血管、抗增殖肥大、降低交感神经活性、抗肾素/醛固酮等[12]生物学活性,对心肾同样有益。沙库巴曲缬沙坦作为首个血管紧张素受体-脑啡肽酶抑制剂(ARNI)同时抑制RAAS、活化利钠肽系统,通过双重机制使心肾获益。2019年改善全球肾脏病预后组织(KDIGO)会议共识中,沙库巴曲缬沙坦已被列为HFrEF合并CKD新的基石药物,并被认为可用于透析人群[13]。
但是,无论HFrEF人群的Ⅲ期PARADIGM研究[6],抑或HFpEF人群的Ⅱ期PARAMOUNT研究[14]、Ⅲ期PARAGON研究[7]都未入选CKD 4~5期患者。而且,目前的适应证仅限于HFrEF人群,回顾本中心PD人群HFrEF的发生率仅<2%。参考Jafri等[15]的横断面研究,ESRD患者NT-proBNP诊断心力衰竭的最佳临界点为11 215.2 ng/L,我们设定入选标准为NT-proBNP>10 000 pg/mL。
治疗3月时,患者血尿酸显著下降(P=0.005),收缩压、心功能亦有显著改善。心力衰竭患者经常合并糖、脂质、尿酸代谢紊乱[16],50%~55%的收缩性心力衰竭患者合并高尿酸血症[17]。研究显示血尿酸与NT-proBNP呈正相关[18],心力衰竭患者普遍存在交感神经系统的异常激活,引起体内儿茶酚胺的大量分泌,促使入球小动脉收缩,最终导致体内尿酸排泄减少。平均收缩压由167 mmHg降至154 mmHg(P<0.05)。利钠肽系统通过肾性、神经内分泌、血管机制,发挥排钠排尿、抑制RAAS、抑制交感神经活性、促进血管扩张,进而起到多重降压的效果[19]。沙库巴曲缬沙坦抑制RAAS的同时调节利钠肽系统,从而增强血管舒张,降低血压。日本多中心、开放Ⅲ期研究[20], CKD 3~4期患者接受沙库巴曲缬沙坦治疗8周后,收缩压、舒张压分别下降20.5 mmHg和8.3 mmHg。UK HARP-Ⅲ研究[21]纳入414例CKD 3~4期患者,相比厄贝沙坦,沙库巴曲缬沙坦治疗1年收缩压、舒张压进一步下降5.4 mmHg和2.1 mmHg。3月时,中位NT-proBNP已由33 110 pg/mL显著下降至14 049 pg/mL(P<0.01)、心功能NYHA Ⅱ级以上人数由33例(82.5%)显著下降为13例(32.5%)(P<0.01)。一项纳入23例HFrEF透析患者的回顾性研究证实,沙库巴曲缬沙坦可显著提高LVEF(29.7%vs40.8%)和降低高敏肌钙蛋白T(hsTnT)、可溶性生长刺激表达基因2蛋白(sST2)水平[9]。目前,仅有1项研究针对HFpEF透析人群[22]: 21例NYHA Ⅱ-Ⅳ级、LVEF≥50%、NT-proBNP升高的PD患者,经沙库巴曲缬沙坦治疗后,NT-proBNP水平(9 769 pg/mLvs3 034 pg/mL,P=0.002)显著下降,心力衰竭症状体征(21/21vs5/21,P=0.021)明显改善。虽然,随访至6月NT-proBNP、心功能分级虽略有轻度反弹,但仍明显优于基线状态,这可能是由于本研究并非前瞻性随机对照设计,未严格规定患者用药,随观察时间延长,患者依从性略有下降,存在自行减量或偶尔停药可能。
亚组分析结果显示,无尿组血压、尿酸、NT-proBNP、心功能分级较基线时均略有改善,但差异无统计学意义。而残余尿组收缩压(P=0.017)、尿酸(P=0.021)、NT-proBNP(P=0.002)、心功能分级(P=0.000)较基线时显著改善。这可能是由于无尿组患者中位透析龄显著长于残余尿组(56月vs11月,P=0.000),靶器官受损、血管钙化可能更为严重,导致控制血压和心功能更加困难。随观察时间延长,残余尿组患者尿量较基线时略有减少,但无显著性差异,残余尿量略有减少可能与随透析龄延长、ESRD病程进展相关,与沙库巴曲缬沙坦并无直接关系。
参照2014年ADQI XI工作组[23]对透析人群心力衰竭和2016年美国超声心动图学会和欧洲心血管影像学会[24]对左室舒张功能异常的诊断标准,我们对各项心超参数进行评估。结果显示基线时透析患者存在不同程度的心脏肥大、重构,治疗后左室收缩末容积指数>37 mL/m2的人数由8例下降为2例,但心室重构、左心收缩/舒张功能改善并不明显。首先,可能是基线仅4例LVEF≤45%,多数患者LVEF正常;其次,此研究入选患者偏少、随访时间较短不足以发现心室重构逆转和收缩/舒张功能的变化。亚组分析,6月后无尿患者室间隔和左室侧壁e’分别下降为:5.58 cm/s、7.06 cm/s,较基线更差(P=0.046、P=0.028)。E为经二尖瓣左室舒张早期血流速度,e’为舒张早期二尖瓣环的运动速度,平均E/e’>14、间隔e’<7 cm/s或侧壁e’<10 cm/s是左室舒张功能障碍的诊断标准之一[24]。文献报道E/e’与肌钙蛋白I、NT-proBNP、高敏C反应蛋白显著相关,是心力衰竭再入院或猝死的独立预测因子[25]。长透龄无尿患者虽经积极药物治疗,左心舒张功能仍然持续变差。
综上所述,沙库巴曲缬沙坦不影响血钾和残余肾功能,可以显著降低PD患者血压、改善心功能,尤其在残余尿患者治疗效果更好。但是,此观察仅为单中心、病例自身前后对照、样本量较少、随访时间较短,结果可能存在一定偏倚。本中心正在同时开展以透析患者为研究对象,多中心、随机、ARB对照、长随访的前瞻性研究,更高质量的循证学证据有待进一步发现。

