特发性黄斑裂孔合并白内障患者联合手术后近视漂移情况观察
林小莉, 颜少彪, 刘伟仙
(1. 海南省三亚市人民医院 眼科, 海南 三亚, 572000;2. 海南医学院第一附属医院 眼科, 海南 海口, 570100)
特发性黄斑裂孔(IMH)多发于老年女性,且常同时合并白内障(CAT),加重了对患者视功能的损害[1]。IMH合并CAT具有较强的隐匿性,因此多数患者就诊时已存在一定程度的视力损伤。IMH外科手术治疗采用的玻璃体剥离技术可能导致晶状体混浊加重,从而促进CAT发展,因此IMH术后CAT发生率较高[2]。二次手术时,因为缺失玻璃体的支撑,前房和后囊膜的稳定性大幅下降,手术失败概率较高,所以目前临床多采用联合手术(玻璃体切割手术联合CAT超声乳化、人工晶状体植入手术)方法对IMH联合CAT患者进行治疗,近期效果理想[3]。但IMH合并CAT患者接受联合手术后常发生近视漂移情况,且术中人工晶体位置的选择依赖于术前的前房深度(ACD)测量结果,而ACD的测量准确性因IMH的发生往往较差,故对患者术后近视漂移情况及屈光状态进行检测,有助于改善患者术后视功能,为术前人工晶状体的度数预测提供理想的预留数据,并减少术后屈光误差[4]。本研究回顾性分析IMH合并CAT患者联合手术后的近视漂移情况及其相关因素,现报告如下。
1 资料与方法
1.1 一般资料
回顾性选取海南医学院第一附属医院2019年7月—2020年10月收治的75例IMH合并CAT患者纳入观察组,患者均符合IMH和CAT的诊断标准, CAT核分级为Ⅱ~Ⅲ级,且排除成熟或过熟期CAT、明显屈光不正(近视>6.0 D或散光>2.0 D)、眼轴异常(眼轴长度≤20 mm或≥25 mm)及合并其他眼底病变(视网膜血管瘤、玻璃体积血、糖尿病性视网膜病变等)者。观察组患者均接受联合手术治疗,手术成功,且术后裂孔闭合。另选取同期性别、年龄相近的单纯CAT患者75例纳入对照组, CAT核分级为Ⅱ~Ⅲ级,排除标准同观察组。2组患者围术期临床资料完整,且均有术后6个月的眼科检查结果。2组患者基线资料(年龄、性别、发病部位和CAT核分级)比较,差异均无统计学意义(P>0.05), 见表1。

表1 2组患者基线资料比较
1.2 术前检查及手术方法
2组患者均接受术前常规全身检查及眼部检查。观察组采用玻璃体切割手术联合CAT超声乳化、人工晶状体植入的联合手术方法治疗,采用开睑器开睑,显微镜下于11点位置的透明角膜做一3 mm切口,以开睑器开睑后于2点位置做一侧切口行辅助。前房注入黏弹剂进行维持, 5.5 mm直径环形撕囊,水分离后超声乳化碎核,将皮质注吸后,再次注入黏弹剂。标准三通道25 G巩膜切口后,全视网膜镜下行玻璃体切割,剥除内界膜,其中裂孔最小直径<600 μm者予以单纯撕除,裂孔最小直径≥600 μm者予以环形撕除且保持内界膜瓣与孔缘相连,向上反折覆盖裂孔。在囊袋内植入后房型折叠人工晶状体,气液交换后采用消毒空气填充玻璃体腔。术中维持眼压20~25 mmHg。对照组仅给予超声乳化联合人工晶状体植入手术治疗,具体方法与观察组该项手术方法相同。
1.3 观察指标
2组患者分别于术前、术后6个月进行视力检测、光学相干断层扫描(OCT)检查和IOLMaster检测。视力检测中,采用国际标准视力表测定患者最佳矫正视力(BCVA), 并换算为BCVA的最小分辨角对数值(LogMAR BCVA)进行统计。屈光指标包括ACD、眼轴(AL)、角膜轴向散光与水平散光的均值(SE)和差值(ΔK), 手术前后差异值取平均值±标准差(SD), 其中术后平均屈光预测误差(ME)为实际等效球镜度数与人工晶状体预测等效球镜度数的差值。
1.4 统计学分析
2 结 果
2.1 手术前后视力和屈光指标变化
术后, 2组LogMAR BCVA、ACD均高于术前,差异有统计学意义(P<0.05), 但2组ΔK、AL和屈光度与术前比较,差异无统计学意义(P>0.05), 见表2。

表2 2组患者手术前后视力和屈光指标比较
2.2 屈光指标改善值比较
手术后,观察组ME存在(-0.28±0.16) D漂移,对照组则存在(0.08±0.65) D漂移,差异有统计学意义(P<0.05), 2组其他屈光指标改善值比较,差异无统计学意义(P>0.05), 见表3。

表3 2组患者手术后屈光指标改善值比较
2.3 观察组术后近视漂移的相关因素分析
术后,观察组近视漂移发生率为66.7%(50/75), 高于对照组的28.0%(21/75), 差异有统计学意义(χ2=22.491,P<0.05)。对近视漂移发生的已知影响因素进行二元Logistics回归分析,结果显示,观察组IMH合并CAT患者联合手术后发生近视漂移并无相关因素,见表4。
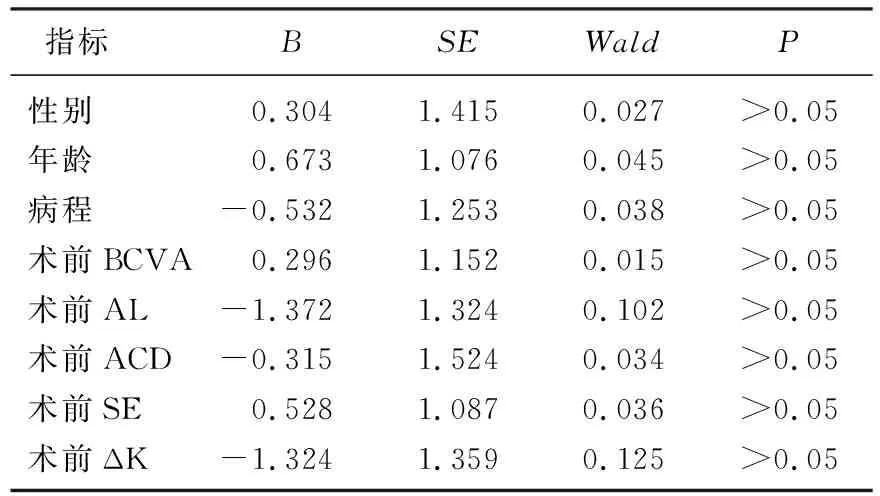
表4 观察组联合手术后近视漂移发生的相关因素分析
3 讨 论
IMH、CAT均为老年人常见眼科病症,二者均具有病程较长、发病隐匿、进展缓慢的特点,且视功能损伤症状相似,因此临床中合并发作患者较多[5]。IMH、CAT的单一外科手术治疗方案已较为成熟,其中IMH多采用玻璃体切割微创手术治疗,该术式具有安全性高、创伤小、手术时间短、术后恢复快和裂孔闭合率高的优点,目前已成为IMH的常规治疗手段[6]。但相关报道[7]称80%的IMH玻璃体切割手术患者在术后2年内会发生CAT, 这可能与术中气体填充等措施加快CAT发展有关。同时,玻璃体切割手术后,晶状体的后囊膜出现不稳定现象,若进行二期CAT手术,不仅会对患者心理和生理造成更大的影响,而且可能导致术后囊膜破裂等并发症的发生,因此对于IMH合并轻度CAT患者,目前临床倾向于同期行CAT手术[8]。随着超声乳化技术的成熟,临床可通过IMH手术切割玻璃体先行晶状体的超声乳化,并利用玻璃体凝胶的高黏弹性减少手术冲击,同时植入人工晶体,该一次性手术方法不仅可减轻患者痛苦,而且对患者视功能恢复有较好的促进效果[9]。
目前关于IMH合并CAT患者手术治疗方案和效果的报道较少,其观察结果多偏向于术后发生近视漂移,且建议术前进行人工晶状体屈光度预估时应将术后漂移范围考虑其中[10]。本研究结果显示,采用联合手术治疗的IMH合并CAT患者术后6个月内出现近视漂移的比率为66.7%, 分析原因,可能与测量方式、术后ACD改变、玻璃体清除后屈光指数改变及填充物等因素有关[11-13]。相关参数的测量方法会对参数测量准确性及人工晶状体屈光度计算结果造成巨大影响,进而影响近视晶状体的临床选择和眼轴确定的精确度。相较于接触式测量方法A超,光学非接触式测量方法IOLMaster操作快速简单,且可排除操作者的主观影响。同时, IMH患者相较于单纯CAT患者存在中心视力差、中心结构缺损情况,因此光学测量方法在固视良好的情况下,对 AL、ACD的测量准确性较高[14-16]。为排除该因素的影响,本研究中2组患者均采用同样的IOLMaster方法进行测量,结果显示, 2组间手术前后AL、ACD差值无显著差异,且术前AL、ACD指标与观察组患者术后近视漂移无显著相关性,提示近视漂移的发生与其他因素有关。
目前,关于填充物是否影响ACD从而导致屈光状态改变尚说法不一。相关研究[17-18]认为,术中惰性气体填充可能导致眼内气体推动植入的晶状体发生前移(惰性气体较高的浮力和表面张力所致),使ACD下降,从而出现近视漂移情况。但也有研究[19]发现,填充惰性气体后, ACD增大的同时会出现近视漂移情况,这可能与较长时间的气体填充持续牵拉晶状体的悬韧带,导致其弹性下降有关。本研究采用的气体为消毒空气,眼内停留时间较短,对ACD及晶状体的位置影响较小,故术前、术后ACD及其差值无显著差异,相关性也不明显。经Logistics回归分析排除其他因素,本研究认为IMH合并CAT患者联合手术后发生近视漂移情况可能与术中玻璃体屈光指数发生改变有关。由于玻璃体和房水的折射率不同,在联合手术中,玻璃体切割后被水所替代,术后屈光指数可发生微小变化,从而导致近视漂移发生。相关研究[20]通过折射率差异法计算近视漂移数值为0.13~0.50 D, 本研究中,观察组术后ME为(-0.28±0.16) D, 与此数值区间相符,故考虑其可能为近视漂移发生的主要相关因素。由于近视漂移的范围相对固定,且与年龄、性别、病程、AL、ACD等因素的相关性不强,本研究建议术前计算人工晶状体屈光度时应将0.3~0.5 D的矫正值考虑在内,以减少术后近视漂移的发生。
综上所述, IMH合并CAT患者联合手术后发生近视漂移的概率较高,但其发生并无显著相关因素,推测可能与术中玻璃体屈光指数发生改变有关。鉴于该现象具有普遍性,本研究建议术前进行晶状体度数预估时应预留0.3~0.5 D远视度数,以减少术后近视漂移情况的发生。

