坦索罗辛改善经尿道前列腺1470 nm激光汽化切除术后LUTS的临床研究
赵豫波,刘萃龙,关维民,王 毅,谢常亮,王希友,贾卓敏
良性前列腺增生(benign prostatic hyperplasia,BPH)是引起中老年男性排尿障碍的常见疾病,其发病率随年龄增长而增加,老年男性发病率可达83%[1]。BPH是一种临床进展性疾病,部分患者最终需要手术或微创治疗来解除下尿路症状(lower urinary tract symptoms,LUTS),LUTS包括储尿期症状(尿频、尿急、尿失禁、夜尿增多)、排尿期症状(排尿困难、尿等待、间断排尿)、排尿后症状(尿不尽、尿滴沥)。解放军总医院第六医学中心于2011年开展了1470 nm激光治疗BPH,临床实践中发现接受手术的患者在术后短期内仍要忍受一定程度的LUTS。坦索罗辛作为一种α1受体阻滞剂可以显著改善未手术BPH患者LUTS[2],使国际前列腺症状评分(international prostate symtom score,IPSS)平均改善30%~40%,那么它是否可以用来改善经尿道前列腺1470 nm激光汽化切除术后LUTS?鉴于以上原因,本研究组自2016年开始将坦索罗辛应用于接受经尿道前列腺1470 nm激光汽化切除术的患者,观察其是否可以改善患者术后LUTS,现报道如下:
1 临床资料
1.1 一般资料
1.1.1 研究对象 选取自2016年10月至2019年12月在解放军总医院第六医学中心接受经尿道前列腺1470 nm激光汽化切除术的患者共342例,按照术后是否应用坦索罗辛分两组,服用坦索罗辛为治疗组(n=178),未服用坦索罗辛为对照组(n=164)。
1.1.2 纳排标准 纳入标准:①均明确诊断为BPH,并符合《中国泌尿外科疾病诊断治疗指南》良性前列腺增生章节中的手术指征[3];②接受经尿道前列腺1470 nm激光汽化切除术;③研究期内患者未服用其他对LUTS产生影响的药物治疗。排除标准:①无法排除前列腺癌;②术后发生泌尿系感染;③合并其他恶性肿瘤;④临床资料不完整;⑤拔管后发生尿潴留需要再次留置尿管的患者;⑥4周内失访。
1.2 治疗方法 经尿道前列腺1470 nm激光气化切除术,使用武汉奇致激光有限公司的1470 nm激光系统,功率可调,指示光为波长635 nm的红色光,指示光可调。膀胱镜为美国ACMI激光专用镜,侧输光纤。手术操作在电视监视下进行,置入光纤,选择150 W功率。手术结束时要求前列腺部尿道与膀胱三角区平齐,膀胱镜物镜端置于精阜部位时可见宽敞的后尿道。术后常规留置尿管3 d,尿管气囊自术后第一天早晨开始保持在15 mL。治疗组从术前一晚开始规律服用盐酸坦索罗辛缓释胶囊(哈乐®,0.2mg/晚);对照组不服用。
1.3 观察指标 观察患者拔管后4 h、24 h、1周、2周、4周的IPSS评分。对术后1周、2周、4周的IPSS评分进一步按照症状分为排尿期症状IPSS(包括国际前列腺症状评分表IPSS中的“尿不尽感”、“尿线变细”、“间断性排尿”、“尿等待”四项评分,满分20分)和储尿期症状IPSS(包括国际前列腺症状评分表IPSS中的“尿频”、“尿急”、“夜尿”三项评分,满分15分)进行亚层比较。
1.4 统计学处理 采用SPSS22.0统计软件进行统计学处理,计量资料以均数±标准差()表示,方差齐且两样本服从正态分布的两组间比较采用两独立样本t检验;方差不齐但服从正态分布的采用t’检验或秩和检验;方差不齐且不服从正态分布的采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术前基线资料
本研究共342例,术后服用坦索罗辛为治疗组(n=178),未服用坦索罗辛为对照组(n=164)。两组患者年龄、基线前列腺体积、术前最大尿流率、术前膀胱残余尿量、术前IPSS评分等各项指标均无统计学差异(P>0.05),具有可比性。
2.2 两组拔管后不同时间点IPSS比较 拔管后各时间点IPSS在两组间均存在统计学差异(P<0.05),治疗组低于对照组。两组拔管后4 h的IPSS相比术前均有升高(P<0.001),但对照组明显高于治疗组。拔管24 h治疗组IPSS已经明显低于术前(P<0.001),而对照组才降低至术前水平(P>0.05)。见表2。
表1 两组患者一般资料(±s)
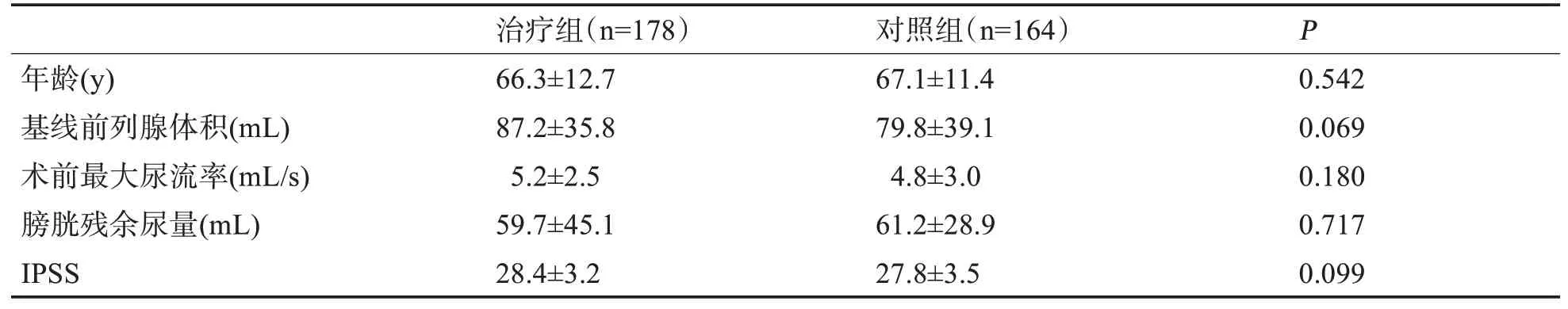
表1 两组患者一般资料(±s)
?
表2 两组不同时间点IPSS比较(±s)
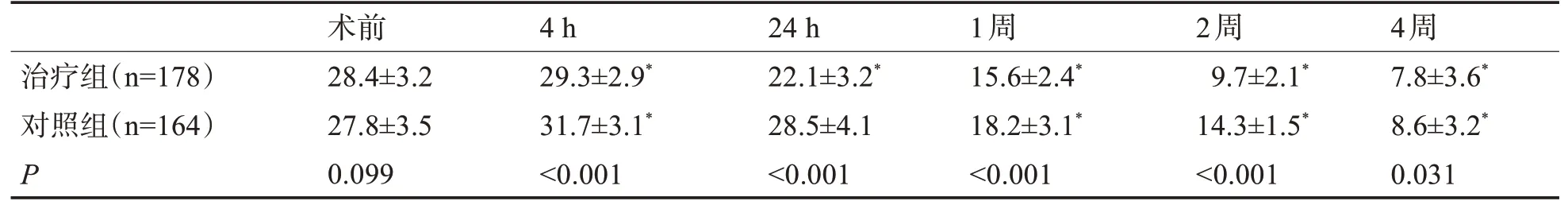
表2 两组不同时间点IPSS比较(±s)
与术前IPSS比较,*P<0.001
?
2.3 排尿期症状与储尿期症状IPSS比较 储尿期症状IPSS在拔管后1周、2周、4周时两组间均有统计学差异(P<0.05),治疗组低于对照组;排尿期症状IPSS在拔管后1周、2周时有统计学差异(P<0.05),治疗组IPSS均明显低于对照组,在拔管4周时差异消失(P>0.05)。同组内储尿期症状IPSS在各时间点均有显著统计学差异(P<0.001),排尿期症状IPSS却无此差异。
表3 组间不同时间点的储尿期症状与排尿期症状IPSS评分比较(±s)

表3 组间不同时间点的储尿期症状与排尿期症状IPSS评分比较(±s)
与同组1周比较,*P<0.001;与同组2周比较,#P<0.001
?
3 讨论
前列腺增生的症状称为LUTS,IPSS评分是目前国际公认的LUTS患者症状严重程度的最佳症状评估问卷。前列腺基质平滑肌和尿道平滑肌紧张性增高以及前列腺增生导致机械性梗阻是男性LUTS发生的两大重要因素,而交感肾上腺素神经被认为是决定尿路平滑肌紧张性的主要因素[4]。选择性α1-受体阻滞剂已被公认为治疗BPH下尿路症状的一线药物[5-6],坦索罗辛是一种高选择性α1-受体阻滞剂,主要作用于前列腺、后尿道及膀胱三角区平滑肌中α1A受体,松弛膀胱颈及前列腺部平滑肌,降低尿道压及排尿阻力,进而改善LUTS[7-8]。
经尿道前列腺电切术(transurethral resection of the prostate,TURP)是目前BPH治疗的金标准[9-10],一般认为TURP手术形成的创面通常要在2~3周后才能被新生黏膜覆盖,创面完全上皮化约需3个月时间,在这一时期内,创伤区域水肿、炎症、留置尿管刺激致使LUTS成为常见表现[11]。另一方面,BPH引发膀胱肌层增厚、逼尿肌不稳定、术后留置尿管刺激,都会加重术后LUTS。盐酸坦索罗辛可显著增加膀胱血流,有助于改善BPH相关症状,可促进TURP术后创面愈合,降低术后IPSS评分,减轻术后LUTS[12-13]。
近年来激光治疗前列腺增生发展非常迅速[14-16],虽然对于激光治疗BPH的研究不如TURP深入,但二者具有许多相似之处,如同为经尿道手术、术后需要留置尿管、术后会出现程度不一的LUTS,因此为了使LUTS在术后尽快改善,迅速提升患者生活质量,我们将坦索罗辛应用于经尿道前列腺1470 nm激光气化切除术后的患者。
有研究表明TURP患者术后出现膀胱痉挛的高峰期在术后第2~3天,第4~5天发作次数明显减少[17],同时也为了保证术后各次IPSS评分的时间与手术时间的间隔一致,故本研究所有患者术后留置尿管3 d才予以拔除。本研究结果显示:所有患者拔管后早期(4 h)的IPSS都会出现一过性升高,对照组升高更为明显,但是两组IPSS升高后的变化情况却有区别,治疗组在拔管后24 h IPSS就已经低于术前,而对照组此时才仅仅与术前持平。认为拔管后4 h IPSS的升高与手术导致局部的创伤性炎症反应、炎症细胞聚集和炎性介质的释放以及拔除尿管对尿道的刺激有关[18-19],服用坦索罗辛可以通过增加膀胱血流、改善储尿期症状、促进创面愈合等途径明显改善患者接受经尿道前列腺1470 nm激光汽化切除术后的LUTS。两组患者拔管后24 h IPSS评分较拔管后4 h都有了明显的改善,并随术后时间的延长保持持续降低的趋势,与既有的TURP术后IPSS评分的变化研究基本一致[20]。
本研究还发现治疗组在拔管后各时间点的IPSS评分均明显低于对照组,说明坦索罗辛不仅可以改善经尿道前列腺1470 nm激光汽化切除术后患者拔管早期的LUTS和主观感受,而且可以持续发挥作用,保证LUTS得到稳定、持续改善。两组患者IPSS评分随术后时间延长而持续降低,且治疗组各时间点IPSS均低于对照组,除了与手术创面的逐步愈合、局部创伤性炎症反应的逐渐消退有关之外,还说明坦索罗辛作为高选择性α1-受体阻滞剂,确实有促进创面愈合、加速改善LUTS的作用。
进一步将尿频、尿急、夜尿3个症状归为储尿期症状,将尿不尽、间断性排尿、尿线变细、尿不尽感归为排尿期症状,前者满分为15分,后者满分为20分,对两组患者拔管后1周、2周、4周的IPSS进行亚层分析。我们发现两组组内拔管后3个时间点的排尿期症状IPSS评分均无差异,说明经尿道前列腺1470 nm激光汽化切除术确实解决了患者膀胱出口梗阻的问题,解除了增生的前列腺组织对后尿道的压迫,改善了患者排尿的“畅快感”。储尿期症状IPSS评分表现相对复杂:①同组内储尿期症状IPSS总体呈现出随术后时间延长而逐渐降低的趋势,结合前述对于两组总体IPSS的变化来看,我们发现导致总IPSS评分持续性减低的主要原因应该是储尿期症状IPSS评分的持续性减低,因此我们认为术后患者的主要苦恼应该是储尿期LUTS。②组间的储尿期症状IPSS一直存在差异并持续到拔管后4周,说明术后应用坦索罗辛至少在4周之内都可显著改善LUTS给患者带来的不适。
综上所述,坦索罗辛对于经尿道前列腺1470 nm激光气化切除术后的LUTS有显著疗效,可以明显改善尿频、尿急、夜尿等,利于术后迅速提升患者生活质量。

