乳腺癌术后护理干预对患肢功能锻炼康复的影响
周颖
【摘 要】目的:探讨乳腺癌术后护理干预对患肢功能锻炼康复的影响。方法:选取我院2020年2月至2021年2月收治的168例乳腺癌患者进行对比分析。结果:经过护理后发现,观察组患肢功能锻炼效果优于对照组,并且护理满意度高于对照组(P<0.05),差异具有统计学意义。结论:对乳腺癌术后患者实施护理干预措施能够有效促进患者患肢的功能锻炼,帮助患者及早恢复患肢的功能。
【关键词】乳腺癌术后;患肢功能;康复锻炼;护理干预
Effect of nursing intervention after breast cancer operation on the rehabilitation of affected limbs’ functional exercises
ZHOU Ying Department of breast surgery, Affiliated Hospital of Chengdu University of traditional Chinese medicine, Chengdu, Sichuan 610072, China
【Abstract】Objective: To explore the effect of nursing intervention after breast cancer surgery on the rehabilitation of the affected limbs’ functional exercises. Methods: 168 breast cancer patients admitted to our hospital from February 2020 to February 2021 were selected for comparative analysis.Results: After nursing, it was found that the functional exercise effect of the affected limb of the observation group was better than that of the control group,and the nursing satisfaction of the observation group was higher than that of the control group(P<0.05), the difference was statistically significant. Conclusion: The implementation of nursing interventions for breast cancer patients can effectively promote the functional exercise of the patient’s affected limb and help the patients to recover the functional exercise of the affected limb as soon as possible.
【Key?Words】Breast cancer surgery; Affected limb function; Rehabilitation exercise; Nursing intervention
根據世界卫生组织国际癌症研究机构(IARC)发布的2020年全球最新癌症数据,乳腺癌成为全球第一大癌症,占所有新增癌症患者的11.7%。乳腺癌对于女性的影响不容小觑,在乳腺癌术后的康复锻炼中,患肢的功能锻炼康复是重中之重,相关研究表明,乳腺癌术后进行正确、有效的患肢功能锻炼康复对于患者的恢复具有促进作用[1]。本文主要研究乳腺癌术后护理干预对患肢功能锻炼康复的影响,以下是本次研究结果。
1.1 临床资料
研究纳入我院2020年2月至2021年2月收治的168例乳腺癌患者,随机均分为观察组与对照组。本次研究经医院伦理委员会批准。纳入标准:(1)经过病理检查确诊符合乳腺癌的诊断标准。(2)患者精神正常,能正常配合治疗。(3)患者法定监护人至少一人具有正常以上的认知与读写能力,自愿签署知情同意书[2]。排除标准:(1)患有胃肠道疾病以及肝脏疾病者。(2)沟通障碍者。(3)患有其他恶性肿瘤的患者。两组患者均为女性,两组患者的基线资料无显著差异(P>0.05),见表1。
1.2 方法
1.2.1 对照组 实施乳腺癌术后常规护理措施:乳腺癌术后做好患者的健康指导工作,嘱咐患者尽早开始功能锻炼;嘱咐患者听从医师指导,配合完成所有检查;嘱咐患者及家属清淡饮食,多食水果、蔬菜等;出院后按医嘱服用药物。

1.2.2 观察组 实施乳腺癌术后护理干预措施:(1)患者康复功能锻炼措施:乳腺癌手术的切除范围相对较广,术后尽早进行术后患者功能的康复锻炼是对患侧肢体的有效恢复措施。乳腺癌术后锻炼恢复期分为卧床期、下床活动期以及出院后期三期。卧床期一般是在术后1天~3天时间内,主要对患者手、腕部以及肘部的关节功能进行锻炼,可进行伸指、握拳、屈腕的相关运动;下床活动期是在术后3天~4天,主要对患者进行坐位屈肘运动,锻炼患者肘部运动;术后5天,患者可以做手掌扪对侧肩部及同侧耳部运动,进一步加深患者的屈肘运动;术后9天~10天,患者可以进行抬高患侧上肢运动,可尝试将患肢的肩关节抬至90°,逐渐可以达到平肩水平;术后14天,练习肩关节,将双手置于颈后,由低头位逐渐练习至抬头挺胸位,同时扩大肩关节的活动范围,进行患肢侧手扶墙锻炼,每次锻炼时记录扶墙高度,逐步上升高度。运动期间各组动作每天2次~3次,每次10min~15 min即可。出院后期:指导患者出院后继续坚持患肢的功能锻炼,每日可逐渐增加运动量,在恢复过程中每日逐渐增加适当的后伸和患肢的负重功能锻炼。可以列出每日计划,进行每日锻炼情况反馈,逐步增加锻炼运动以及活动量。但值得注意的是,患者在术后进行患肢功能锻炼期间,要遵循医嘱,锻炼循序渐进,切勿操之过急,避免过度功能锻炼对患者患肢造成的二次伤害。在患肢进行功能锻炼期间指导患者及患者家属,在饮食上辅之以优质、清淡、有营养的食物补充患者在疾病期间所流失的营养物质,能够增强患者的自身抵抗力,进一步地促进患者患肢功能的康复。(2)心理康复指导:患者在乳腺癌治疗期间以及术后很容易产生消极、自暴自弃、恐惧的心理,医护人员需要及时关注到患者的情绪变化,做好患者的情绪疏导工作。乳腺癌对于女性来说,切除一侧乳房是难以承受的事情,尤其是未育的年轻女性,医护人员要将以往乳腺癌康复患者的积极康复经验讲述给患者,鼓励患者积极参与治疗,缓解心理压力,保证治疗的有效性。
1.3 观察指标[3]
比较两组患者实施护理干预措施后的患肢功能锻炼效果以及护理满意度。
1.4 统计学方法
采用SPSS 21.0统计学软件进行数据分析。计数资料采用(%)表示,进行χ2检验,计量资料采用(χ±s)表示,进行t检验,P<0.05为差异具有统计学意义。
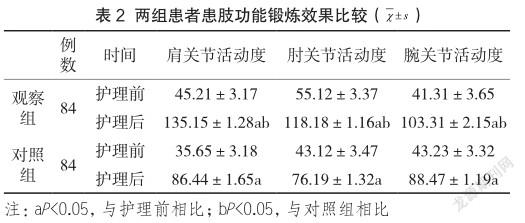
2.1 两组患者的患肢功能锻炼效果的比较
护理后,观察组的患肢功能锻炼效果(肩关节、肘关节、腕关节活动度)明显优于对照组(P<0.05),见表2。
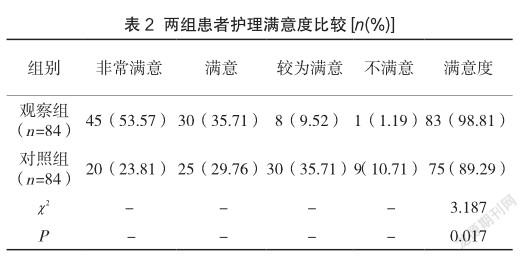
2.2 两组护理满意度比较
观察组满意度明显高于对照组,差异显著(P<0.05),见表2。
护理干预措施是常规护理措施在发展过程中形成的,发展起来的高一层次的護理措施。将护理措施实施到患者治疗前后的各个方面,尊重患者的心理需求,及时解决患者的生理需求,满足患者各方面的精神慰藉,以便做到在患者治疗疾病的过程中能以科学、有效的护理措施作为行动基础,大幅度地提升治疗效果,进一步促进疾病的治愈。本次研究中,将护理干预措施贯穿于乳腺癌患者术后患肢功能锻炼的全方面,从患肢功能锻炼、心理护理指导方面为患者做好全方位的指导工作。在患肢功能锻炼方面,秉承者“循序渐进”的护理理念,指导患者在乳腺癌手术的术后具体日期中进行合适的功能锻炼,从简单的腕关节到肘关节再到肩关节的阶梯式锻炼方式,逐步促进患者的功能恢复,尽最大努力避免患者患肢的二次伤害,促进患者患肢的早日康复;在心理护理指导方面,充分理解患者一侧乳房切除所带来的生理和心理上的双重打击,利用以往的乳腺癌康复经验现身说法,增强患者治疗疾病的信心,确保患者不会因为消极心理导致更加严重的身体伤害行为。对于乳腺癌患者来说,最重要的就是术后及早进行功能锻炼,合理有效的功能锻炼会促使患者患肢的手术后上肢静脉血液的回流,进一步促进伤口愈合,同时减少疤痕挛缩的发生,患侧伤口的愈合更能增强患者对生活的原本的信心,从而提高患者的生活质量。
本次研究数据也表明护理后观察组的患肢功能锻炼效果明显优于对照组,而且观察组的护理满意度高于对照组,且本文研究的相关论断与潘伟琴等人的研究阐述论断一致,表明可以此作为临床应用参考标准。
综上所述,将护理干预措施应用于乳腺癌患者术后患肢的康复功能锻炼中,能对乳腺癌手术后患者有正面促进作用,帮助患者更好地战胜疾病的病魔纠缠的痛苦,改善可能存在的心理落差。护理干预措施同时也拉近了护患、患者与家属、护理人员与家属的关系,一定程度上改善了在护理过程中由于知识分享不准确而可能出现的矛盾,充分表明其值得护理人员应用于临床护理工作中,更好地完善临床护理工作,更有效地治愈患者,使患者早日回归社会生活。
参考文献
[1] 齐小梅,杨英,苏小君,等.综合护理干预对乳腺癌患者术后患肢功能锻炼效果的影响[J].中华乳腺病杂志(电子版),2021,15(1):39-42.
[2] 郭杰.乳腺癌术后护理干预对患肢功能锻炼康复的影响[J].中国医药指南,2020,18(6):349-350.
[3] 邹霞,罗惠琴,徐寅慧,等.乳腺癌术后患者人文关怀和心理护理的临床研究[J].航空航天医学杂志,2018,29(11):1415-1417.

