CT影像学评估对慢阻肺急性加重频繁住院的预测能力探讨
胡瑞雪 戴钢 梅晓冬
慢性阻塞性肺疾病急性加重期(AECOPD)是慢性阻塞性肺疾病(简称慢阻肺)病程发展中的一个重要事件。频繁急性加重的发生使患者生活质量更差,肺功能下降的速度更快,在未来伴有急性加重、心肌梗死、脑血管事件和死亡的风险也会相应增加[1-2]。而频繁住院会给患者带来极大的疾病负担,因此,预测并降低急性加重住院的频率和严重程度是COPD管理的一项重要目标。多层螺旋CT容积扫描和薄层重建技术,获得的肺和气道成像接近其解剖形态,能够反映肺部病理形态变化[3-4]。在本研究中,评估多层螺旋CT定量指标预测AECOPD患者住院的风险,并探讨导致频繁住院的影响因素。
资料与方法
一、一般资料
本研究经中国科学技术大学附属第一医院(安徽省立医院)伦理委员会批准(编号:2021-RE-108),回顾性分析2019年6月至2021年3月在中国科学技术大学附属第一医院(安徽省立医院)就诊的AECOPD患者的临床资料。共纳入140例患者,纳入标准为临床诊断明确的慢性阻塞性肺疾病并伴有急性加重。慢阻肺的诊断是由呼吸科医师根据临床表现(包括慢性和进行性呼吸困难、咳嗽、咳痰)和既往吸入支气管扩张剂后FEV1/FVC<0.70的肺活量测定异常病史确定的。病人因咳嗽、咳痰或呼吸困难等加重而接受门诊或者住院治疗。排除标准:1)多层螺旋CT图像质量差;2)肺癌病史;3)有肺部切除等肺部外科手术史;4)胸畸形、肺不张、大量胸腔积液、肺间质纤维化、支气管哮喘、肺结核等影响肺功能的肺部疾病;5)肺部重度感染及肺实变;6)急性肺栓塞或肺梗死;7)具有职业性粉尘接触史。
二、方法
1 临床资料及分组 收集年龄、性别、吸烟史、体重指数(BMI)和过去一年急性加重住院次数等资料。这些数据是当患者在门诊或住院时获得的。将140例患者根据就诊前一年内因慢性阻塞性肺疾病急性加重而住院的次数分为两组:门诊组(前一年没有因为急性加重而住院史)及住院组(前一年有急性加重住院史)。
2 CT扫描定量数据的采集与处理 患者在门诊或入院时接受了多层螺旋CT扫描。医院采用64排容积CT扫描(美国GE多层螺旋探测器扫描仪),由专业的肺部影像科技术人员对患者的肺部进行扫描。受试者取仰卧位,双臂抬起,头部向前。在其吸气结束时行肺尖至肺底的全肺扫描。采用标准内核算法连续重建图像,层厚为1 mm(重叠0.625 mm)。本研究调出每位患者的肺部CT图像数据。将图像在GE工作站(AW4.6)上传输到GE Thoracic VCAR自动分析软件中。在这项研究中,根据以往的研究方法[5-6],选取了具有代表性的4支支气管作为靶支气管,分别是右肺上叶尖段(RB1),右肺下叶后基底段(RB10),左肺上叶尖段(LB1)和左肺下叶后基底段(LB10)。根据软件提供成像技术对图像进行后处理。软件将根据选择的段支气管自动生成靶支气管的曲面重建图像(图1A)。将软件提供的测量尺移动到需要测量的位置,软件会自动分析计算靶支气管短轴图像的WA%和WT/D。这些分析是自动生成的,并且可以垂直于此位置的气道长轴位(图1B)。通过自动分割和阈值成像(上限-300HU,下限-1024HU)技术确定扫描得到的图像数据,确定CT衰减值在-950 HU以下的肺容积百分比(图1C)为%LAA,表示为肺气肿的程度。分别记录左右肺和全肺%LAA。以%LAA≥10%为COPD肺气肿的阈值。资料的获取是在1名放射科主任医师的指导下,由1名呼吸内科医生和1名放射科医生在双盲情况下独立完成测量的,并取平均值作为最终结果。
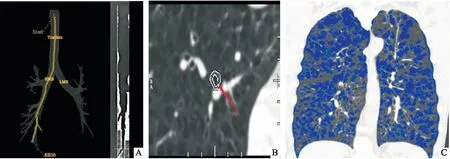
图1 COPD患者GE Thoracic VCAR软件支气管以及肺气肿图像及参数测量。A:右肺下叶后基底段支气管的支气管树曲面重建图像;B:右肺下叶后基底段支气管局部图;C:吸气图像上CT衰减值低于-950 HU(%LAA-950)的肺体积的百分比,蓝色表示不同肺叶肺气肿分布情况。
三、数据分析
结 果
一、人口基线资料
140名受试者中有52人为门诊患者,88人为前一年有过一次或多次住院的住院患者。在住院患者中,2次及以上的频繁住院人数为56人。上一年因急性加重而住院的平均次数为1.38次。门诊患者与住院患者在性别(男:94.2%vs84.1%,P>0.05)、吸烟指数(36.90±29.03vs32.86±27.29,P>0.05)、体重指数(BMI)(22.12±2.93vs21.35±3.95,P>0.05)方面差异没有统计学意义,两组患者之间年龄的差异有统计学意义(68.21±9.01vs74.98±8.64,P<0.001),住院患者的年龄较大。
二、WA%、WT/D和%LAA的比较
如图2所示,与门诊患者相比,住院患者的WA%、WT/D在右肺上叶、右肺下叶、左肺上叶、左肺下叶支气管的值均高于门诊组(P<0.001)。在两组CT扫描的吸气量之间差异无统计学意义情况下,住院患者%LAA高于门诊组(P<0.001)(表1)。%LAA≥10%作为变量是因为其是轻度或以上肺气肿的诊断标准[7]。在所有受试者中,%LAA≥10%的肺气肿患者在住院1次及以上住院组中为57人(64.8%),在门诊组中为22人(42.3%),两组间差异存在统计学意义(P<0.05)(见图2)。

图2 门诊和住院患者的WA%、WT/D和%LAA的差异。两组间的WA%、WT/D和%LAA的差异有显著统计学意义(P<0.001)。门诊患者和住院患者的吸气量差异不显著。***P<0.001;ns: P>0.05
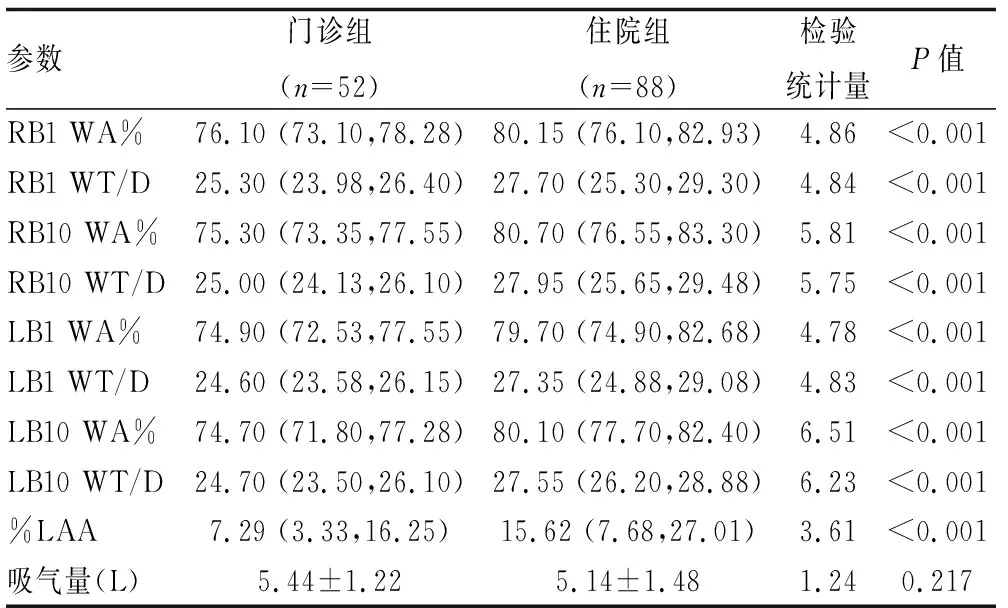
表1 两组患者CT定量指标的比较
三、频繁住院相关的风险因素
进一步选择AECOPD患者之间具有统计学意义的数据,3个变量被纳入到Logistic回归分析模型中,即%LAA(≥10%)、RB1WA%和RB1 WT/D,将是否频繁住院(住院次数≥2次)设置为因变量。参考既往研究,选择右上叶支气管作为小气道的代表测量部位[8]。使用逐步分析发现,变量%LAA≥10%与频繁住院有独立相关性,其他变量均无统计学意义(表2)。

表2 与频繁住院相关的逻辑回归分析
讨 论
通过CT检查评估肺气肿是否可以作为频繁住院的预测因素尚没有研究结论。在这项回顾性研究中,通过多层螺旋CT定量指标证实肺气肿和小气道病变的严重程度与AECOPD患者住院有关。与住院次数为0次的门诊患者相比,因急性加重而住院1次及以上的患者肺气肿、气道壁厚度的CT测量值变化更加明显。这项结果表明肺气肿和小气道病变与AECOPD患者住院方面具有相关性。说明因AECOPD而住院的患者表现有更加明显的肺气肿以及小气道管壁增厚。进一步分析显示预测频繁住院的风险因素中,%LAA≥10%患者更容易频繁住院,这也证明了在COPD患者疾病进展更重时,肺气肿相对于小气道的病变而言,更能够描述疾病的严重程度。
慢阻肺与支气管炎及肺气肿之间密切相关,其中肺气肿是肺终末细支气管远端出现的异常持久的扩张[9]。而CT定量分析技术可以直观的表现出支气管及肺气肿的形态变化[10]。为探讨影响住院的因素,本研究比较了门诊组和住院组。根据分析显示,两组间WA%、WT/D、%LAA差异有统计学意义,这些结果表明了WA%、WT/D和%LAA与AECOPD的住院有关。WA%和WT/D是评估COPD气道病理改变严重程度的有效变量,COPD患者其疾病的进展与气道壁管壁增厚或者重塑过程密切相关。WA%和WT/D的值越大,气道狭窄和气道重塑的情况更严重,气道病理变化也更严重[11-12]。而%LAA的值越高,肺气肿严重程度更高,肺实质破坏越重[13]。因此,本研究的结果证明气道重塑以及肺实质病变与引起AECOPD患者住院相关。进一步分析显示更频繁住院因素中,%LAA≥10%有统计学意义。这表明导致急性加重的因素中,气道重塑不如肺气肿病变重要。既往的分析模型计算出支气管壁厚度每增加1mm,COPD患者每年的急性加重率增加1.84倍,但该研究也指出仅在较低水平的肺气肿时,支气管壁厚度的影响才会体现出来[5]。在该研究中通过对肺气肿使用了适度的阈值(低于-950 HU的肺衰减面积≥10%)。当肺气肿占主导地位时,气道的改变不如肺气肿改变重要。这项结果也证明了肺气肿严重程度对于AECOPD患者频繁住院的预测能力,其不仅可以影响慢阻肺急性加重的次数[14],也可以作为慢阻肺急性加重住院和频繁住院的预测因子。
慢阻肺的严重程度是根据FEV1占预计值百分比(FEV1%pred)评估的[15]。然而,不同体型,不同年龄的人其FEV1值之间可能存在着明显的差异[16]。GOLD 3级或4级(气流受限重度或极重度)是一种高危状态,但国外有研究[17]认为气流受限与急性加重频率并无明显的线性关系,处于GOLD 3级或以上的患者中有近40%不出现急性加重,而GOLD 2级患者中却有20%出现频繁的急性加重,这些研究结果表明仅依靠肺功能本身尚难以充分描述疾病的复杂性。在该研究中发现肺气肿对于住院和频繁住院都有一定的预测价值,且定量CT扫描时能够清晰的反应患者肺气肿的严重程度,不受患者体型、年龄等因素的影响,那么对于评估患者疾病严重程度以及预测急性加重的风险因素都具有一定的意义。
本研究存在一定的局限性。首先,本调查为回顾性研究,过去一年住院次数的收集可能存在回忆偏倚。然而,正如先前的研究表明的那样,这种误差在统计分析中并不显著[5]。其次,为保证数据的完整性,最终选择的数据样本量相对较小,在对患者的随访方面,本研究缺乏对患者未来5年的跟踪随访。第三,多层螺旋CT定量肺气肿指标通常包括平均肺密度、肺气肿指数、低端百分位数等指标。在本研究中,只选择了%LAA作为代表。此外,CT检查多为患者急性加重就诊时获得,可能某种程度上因为气道急性炎症,患者的气道壁厚度有变化而影响气管壁测量数据的变化,这些可能的影响因素提示需要进一步的前瞻性研究。

