CleanerTM旋转式血栓清除系统、AngioJet血栓清除系统及Straub血栓清除系统在下肢深静脉血栓形成中的应用效果及安全性
赵洁,陈江浩
本研究创新点:
下肢深静脉血栓形成(LEDVT)是困扰患者健康的常见疾病,目前仍缺乏十分满意的治疗手段。腔内血栓清除术作为LEDVT的主要治疗方法,目前国内可用的血栓清除器有AngioJet血栓清除系统和Straub血栓清除系统。近年来,CleanerTM旋转式血栓清除系统在国外报道应用效果较好。笔者所在中心为国内少有的使用CleanerTM旋转式血栓清除系统的中心,并率先进行对比研究发现,CleanerTM旋转式血栓清除系统在LEDVT中的应用效果不劣于AngioJet血栓清除系统和Straub血栓清除系统,且并发症相对较少,值得推广应用。
下肢深静脉血栓形成(lower extremity deep-venous thrombosis,LEDVT)是临床常见的血管疾病,其发病仅次于心脑血管疾病,是血液在深静脉内不正常凝结引起的静脉回流障碍性疾病[1]。目前,腔内血栓清除术已成为治疗LEDVT的主要方法,包括导管接触性溶栓(catheter-directed thrombolysis,CDT)、超声加速溶栓(ultrasound accelerated thrombolysis,UAT)、药物联合机械清除血栓(percutaneous mechanical thrombectomy,PMT)和机械清除血栓(mechanical thrombolysis,MT),其中PMT是基于旋转涡轮或流体动力的原理打碎血栓并经大腔导管抽吸血栓或采用血栓清除器消除血栓。目前国内常用的血栓清除器为AngioJet血栓清除系统[2]和Straub血栓清除系统[3]。近年来,CleanerTM旋转式血栓清除系统逐渐进入临床,且国外研究结果表明其应用效果较好[4-7],但目前国内尚未有相关报道。本研究旨在比较CleanerTM旋转式血栓清除系统、AngioJet血栓清除系统及Straub血栓清除系统在LEDVT中的应用效果及安全性,旨在为LEDVT的治疗提供参考依据。
1 对象与方法
1.1 研究对象 在医院病例管理系统中选取2019年6月至2021年11月中国人民解放军空军军医大学西京医院甲乳血管外科收治的LEDVT患者64例,其中经CleanerTM旋转式血栓清除系统治疗者14例(A组)、经AngioJet血栓清除系统治疗者30例(B组)、经Straub血栓清除系统治疗者20例(C组)。纳入标准:(1)经下肢静脉彩色多普勒超声检查或血管造影检查确诊为LEDVT;(2)年龄≤85岁,发病至入院时间≤14 d;(3)混合型或中央型血栓且合并髂静脉病变。排除标准:(1)合并心、脑、肝、肾等重要器官疾病或恶性肿瘤者;(2)伴有明确的抗凝、溶栓禁忌证或严重出血倾向者;(3)预期生存时间<1年者。本研究获得中国人民解放军空军军医大学西京医院伦理委员会审核批准(KY20202123-F-1)。
1.2 腔内血栓清除术
1.2.1 CleanerTM旋转式血栓清除系统治疗方法 (1)下腔静脉滤器植入:患者取仰卧位,充分暴露手术视野,常规消毒双侧腹股沟穿刺区,采用2%利多卡因浸润麻醉局部穿刺点。右股静脉顺行穿刺成功后置入超声导丝,超声引导超滑导丝顺利进入下腔静脉管腔内,随后跟进鞘管和引导管,回撤引导管,准确定位鞘管于肾静脉平面以下、髂总分叉处以上。抽出超滑导丝,采用推进杆沿鞘管送入滤器。到位后固定推送杆,慢慢回抽引导管,完全释放滤器,B超下可见滤器撑开,位于下腔静脉内,位置良好。完全抽出引导管,穿刺点局部按压15 min,无菌敷料加压包扎。(2)患侧腘静脉逆行穿刺并置入鞘管,随后顺鞘管置入Cleaner导管(见图1),超声引导Cleaner导管顶端经髂总静脉,启动Cleaner导管,超声引导Cleaner导管反复清除局部血栓。清除完毕后,回退Cleaner导管,超声可见静脉血流较前明显改善,遂连同导丝一同拔出局部鞘管,穿刺点常规消毒,按压后加压包扎。
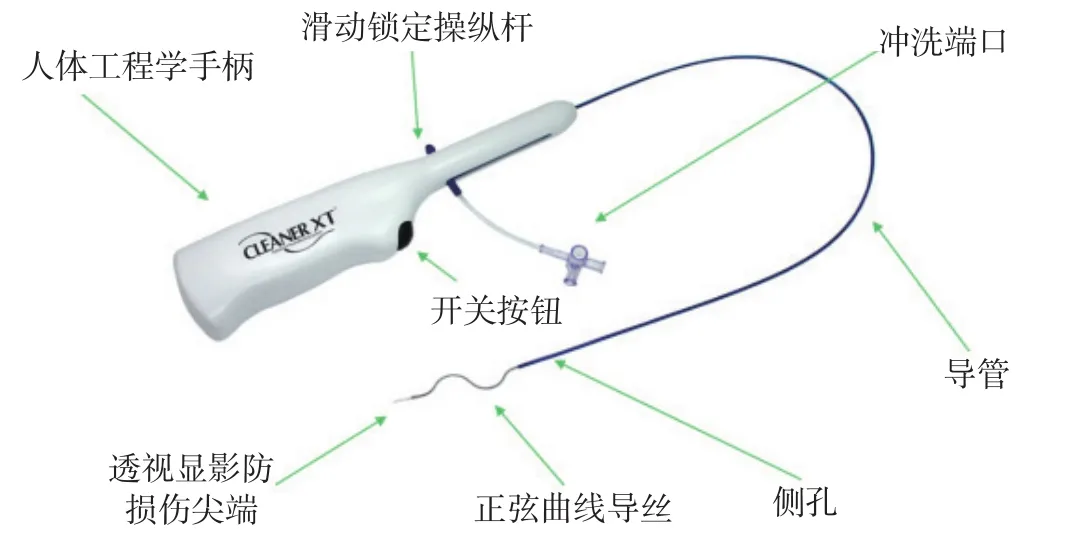
图1 CleanerTM旋转式血栓清除系统示意图Figure 1 Schematic diagram of CleanerTM rotary thrombus removal system
1.2.2 AngioJet血栓清除系统治疗方法 患者仰卧于DSA导管床上,常规消毒手术部位,于健侧股静脉穿刺置入6 F导管鞘,到达下腔静脉血栓位置,使用AngioJet血栓清除装置的喷射模式团注溶于250 ml 0.9%氯化钠溶液的尿激酶25万U,等待15 min,将喷射模式改为血栓抽吸模式,将血栓抽吸导管沿交换导丝以1 mm/s的速度向上抽吸血栓。如造影提示仍有残留血栓,则重复抽吸2~3次。抽吸完毕后退出血栓抽吸导管,置换为5 F猪尾导管复查下腔静脉造影,评估下腔静脉-髂静脉通畅情况[8]。
1.2.3 Straub血栓清除系统治疗方法 患者取仰卧位,局部麻醉后采用Seldinger法穿刺健侧股静脉或患侧股静脉,置入4 F血管鞘,插入猪尾导管,行下腔静脉造影后于双侧肾静脉水平以下置入下腔静脉滤器;之后根据Aspirex导管型号选择9~11 F长鞘。术中全身肝素化,经专用0.018英寸导丝引入一次性Aspirex导管至血栓段,固定导丝,操控Aspirex导管以1 mm/s左右的速度缓慢通过血栓段1~2次以达到清除血栓的目的,术中转动Aspirex导管以达到充分清除血栓的效果。
1.3 术后治疗 三组患者术后经导管给予阿替普酶溶栓治疗,术后3 d复查静脉造影,观察血栓清除情况,如血栓较前改善则拔除溶栓导管,继续规范抗凝治疗2~3 d后出院。出院后继续抗凝治疗,患者穿戴弹力袜,国际标准化比值(international normalized ratio,INR)控制在2.0~3.0。
1.4 观察指标 记录所有患者临床资料,包括一般资料、术前凝血功能指标、手术时间、术后用药情况、溶栓时间及出院时间。一般资料包括性别、年龄、血栓形成至治疗时间、吸烟情况(包括吸烟史及吸烟指数)、既往史(包括高血压、糖尿病、冠心病、肿瘤、肺栓塞及外科手术)、血栓形成部位、血栓形成原因。术前凝血功能指标包括血浆D-二聚体、纤维蛋白降解产物及纤维蛋白原。根据血栓清除率评估患者术后即刻血栓清除效果,其中血栓清除率>90%为Ⅲ级、50%~90%为Ⅱ级、<50%为Ⅰ级。术后1、3、6、12个月进行门诊随访,之后每年门诊随访1次。记录患者术后并发症及血栓复发情况,并发症主要包括出血、血红蛋白尿、肾功能异常及肺栓塞等。
1.5 统计学方法 采用SPSS 22.0统计学软件进行数据处理。符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以相对数表示,组间比较采用χ2检验;LEDVT患者即刻血栓清除效果的影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料 三组患者性别、年龄、血栓形成至治疗时间、吸烟史、吸烟指数≥400年支者占比、有高血压史者占比、有糖尿病史者占比、有冠心病史者占比、有肺栓塞史者占比、血栓形成部位、血栓形成原因、术前血浆D-二聚体、术前血浆纤维蛋白原降解产物、手术时间、术后用药情况、溶栓时间及住院时间比较,差异无统计学意义(P>0.05);三组患者有肿瘤史者占比、有外科手术史者占比及术前血浆纤维蛋白原比较,差异有统计学意义(P<0.05),见表1。
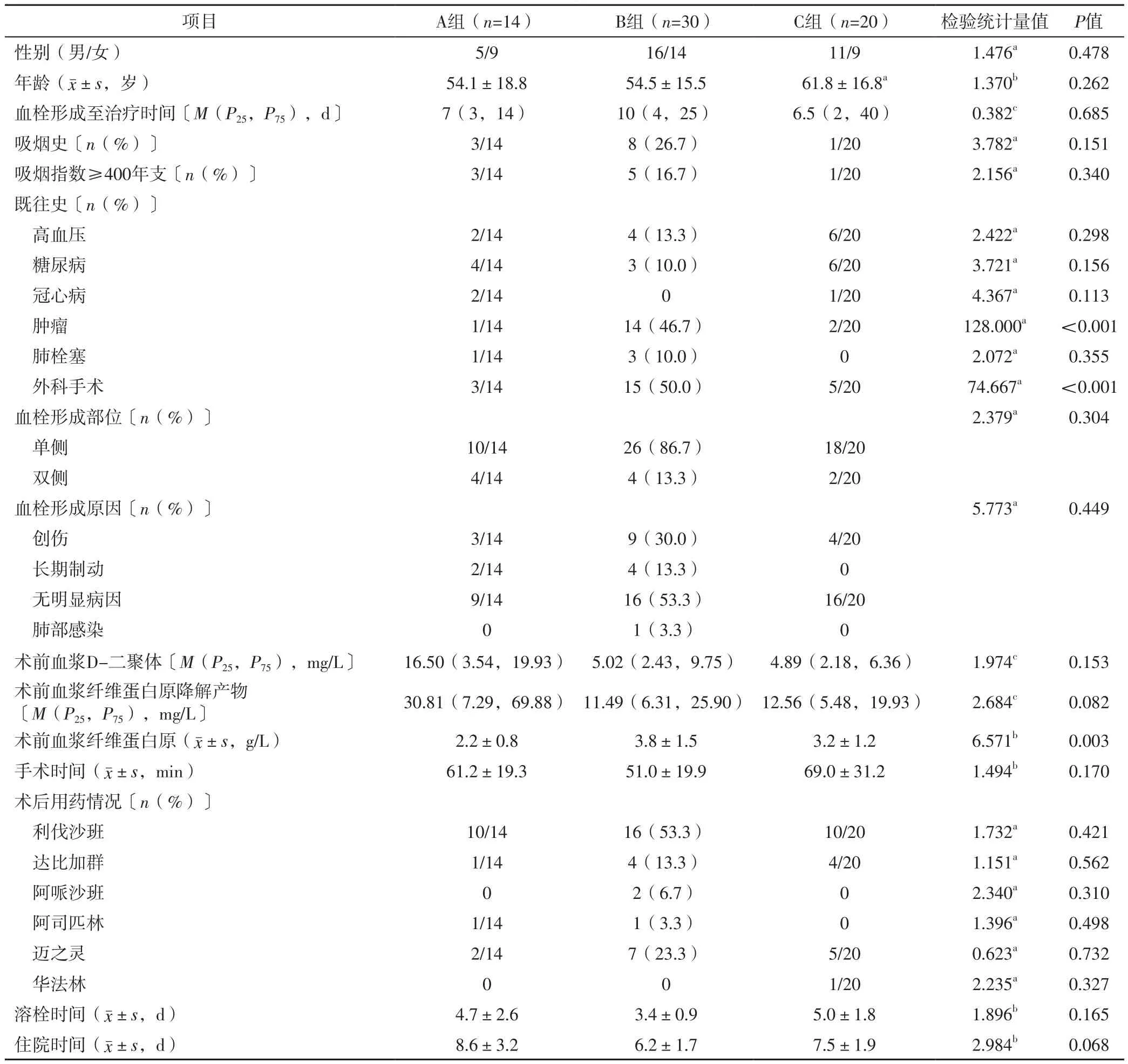
表1 三组患者临床资料比较Table 1 Comparison of clinical data among the three groups
2.2 术后即刻血栓清除效果、并发症发生率及血栓复发率 三组患者术后即刻血栓清除效果、并发症发生率及血栓复发率比较,差异无统计学意义(P>0.05),见表2。三组患者均未出现肺栓塞、肾衰竭、严重出血等并发症。B组30例患者均出现血红蛋白尿,为AngioJet血栓清除系统术后常见现象,经水化和碱化尿液后恢复正常。B组1例患者术后7 d出现腹股沟臀部疼痛,为腰椎间盘突出及右肾囊肿;3例患者出现穿刺部位渗血,处理后恢复。C组2例患者穿刺部位渗血,处理后均好转。
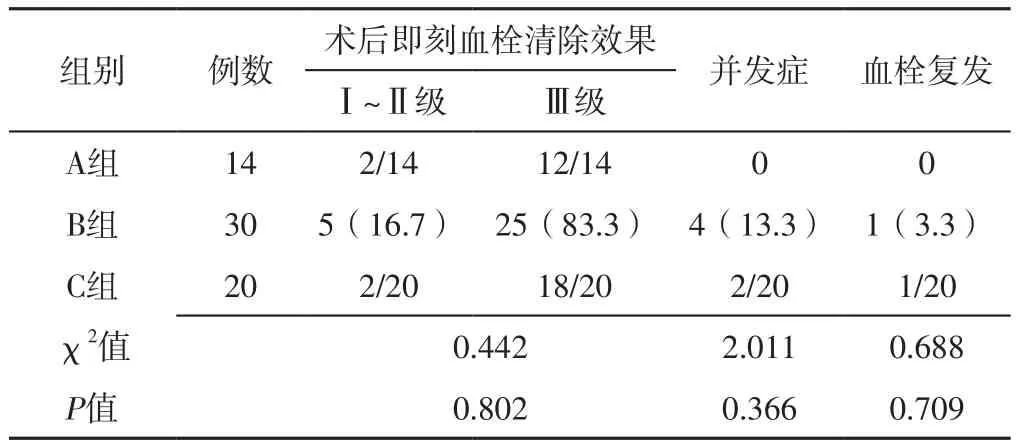
表2 三组患者术后即刻血栓清除效果、并发症发生率及血栓复发率比较〔n(%)〕Table 2 Comparison of effect of immediate thrombectomy after operation,incidence of complications and recurrence rate of thrombus among the three groups
2.3 LEDVT患者术后即刻血栓清除效果影响因素的多因素Logistic回归分析 以术后即刻血栓清除效果为因变量(Ⅰ~Ⅱ级=0,Ⅲ级=1),以腔内血栓清除术类型(赋值:CleanerTM旋转式血栓清除系统=0,AngioJet血栓清除系统=1,Straub血栓清除系统=2)、肿瘤史(赋值:无=0,有=1)、外科手术史(赋值:无=0,有=1)及术前血浆纤维蛋白原(赋值:实测值)为自变量,进行多因素Logistic回归分析,结果显示,腔内血栓清除术类型并不是LEDVT患者术后即刻血栓清除效果的独立影响因素(P>0.05),见表3。
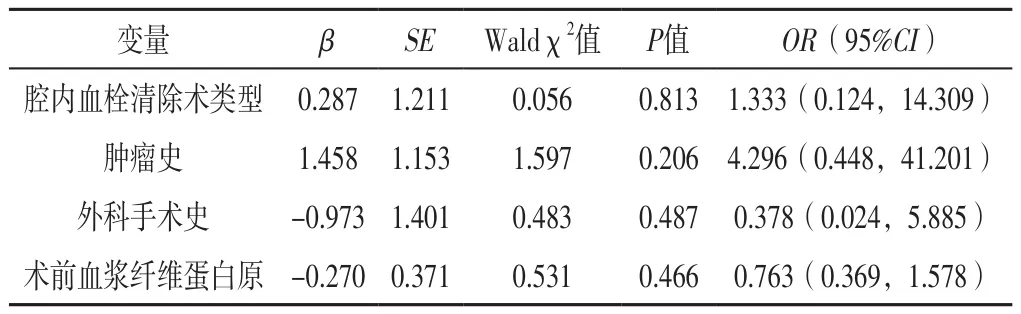
表3 LEDVT患者术后即刻血栓清除效果影响因素的多因素Logistic回归分析Table 3 Multivariate Logistic regression on influencing factors of effect of immediate thrombectomy after operation in LEDVT patients
3 讨论
近年来,我国LEDVT发病率和确诊率呈逐年递增趋势[9]。传统口服抗凝剂已无法满足患者的治疗需求,故血管内介入技术越来越多地用于临床,且机械血栓清除装置不断更新。在国内,本研究率先报道了CleanerTM旋转式血栓清除系统在LEDVT中的应用效果。
AngioJet血栓清除系统是目前应用较多的腔内血栓清除装置,能快速、有效清除血栓,恢复血流通畅,保护静脉瓣功能。AngioJet血栓清除系统是基于伯努利流体力学原理,通过高速喷射无菌盐水在导管尖端产生局部真空效应,血栓会被导管对应位置上的流入孔吸入,随后在导管内部被高压击碎,并随水流排至废液袋内[10]。目前多项研究表明,使用AngioJet血栓清除系统治疗LEDVT安全、可行[11-12]。但血红蛋白尿作为AngioJet血栓清除系统吸栓过程中的常见并发症不容忽视,血红蛋白尿产生的原因是抽吸过程中对血红细胞造成机械性损伤,产生血管内溶血,进而出现血红蛋白尿甚至急性肾损伤[13-14]。
Straub血栓清除系统是在DSA下高效地将血栓裂解成碎片状并进行清除[15]。与单纯药物溶栓治疗相比,Straub血栓清除系统具有快速、微创的优势[16]。但因陈旧性血栓内存在大量纤维组织会影响导管移动,导致导管头段受阻或卡住,另外导管直径较小导致不能完全清除髂股静脉的附壁血栓。
CleanerTM旋转式血栓清除系统是一种触壁式血栓清除装置,具有无需组装、操作简单、可自动适应管径大小、充分捕获壁贴血凝块的特点,且经导管既可推注溶栓药物,也可回抽血栓。2014年,KÖKSOY等[4]报道,在单次PMT中使用CleanerTM旋转式血栓清除系统是治疗深静脉血栓形成的十分有前景的替代方法。2015年,CALIK等[5]尝试采用CleanerTM旋转式血栓清除系统治疗急性深静脉血栓形成获得理想效果。BOZKURT等[6]同样证明,CleanerTM旋转式血栓清除系统可用于急性LEDVT,但缺乏长期效果的观察。2017年,YUKSEL等[7]研究发现,CleanerTM旋转式血栓清除系统能安全有效地治疗LEDVT。本研究结果显示,三组患者术后即刻血栓清除效果、并发症发生率及血栓复发率比较差异无统计学意义,提示CleanerTM旋转式血栓清除系统在LEDVT中的应用效果不劣于AngioJet血栓清除系统和Straub血栓清除系统,且安全性较高。
LEDVT是恶性肿瘤和免疫紊乱的常见并发症,凝血和炎症因子在其发生过程中起至关重要的作用[17]。相较于其他人群,恶性肿瘤患者血液黏稠度较高,机体情况较差,治疗过程中常需要卧床休息,故LEDVT发生风险更高[18-19]。本研究中26.6%的患者存在肿瘤史。LEDVT是外科手术后的常见并发症,患者外科手术后常需要长时间卧床休养,极易诱发LEDVT[20-21]。本研究中35.9%的患者有外科手术史。因此,对于既往有肿瘤、外科手术史的患者,应开展常规预防性措施以预防LEDVT的发生[22]。
综上所述,CleanerTM旋转式血栓清除系统在LEDVT中的应用效果不劣于AngioJet血栓清除系统和Straub血栓清除系统,且安全性较高。但本研究仍存在一定局限性:(1)样本量较小,尤其是行CleanerTM旋转式血栓清除系统治疗的患者;(2)缺少长期随访数据,尚不能评价CleanerTM旋转式血栓清除系统治疗LEDVT的长期效果;(3)未进行经济-社会效益分析,不能从经济-社会效益层面了解CleanerTM旋转式血栓清除系统的优劣;(4)作为触壁式血栓清除系统,CleanerTM旋转式血栓清除系统是否会损伤血管内皮而导致术后急性血栓形成或刺激内膜增生,从而影响血管远期通畅率,仍需要长期随访结果证实。
作者贡献:陈江浩进行文章的构思与设计,负责文章的质量控制及审校,对文章整体负责、监督管理;赵洁进行研究的实施与可行性分析,数据收集、整理、分析,结果分析与解释,负责撰写、修订论文。
本文无利益冲突。

