骨折后手术患者异位骨化风险的nomogram 临床评分系统的建立
王晔恺,陈 位,杨颍辉,吴静泽,王和平,姚燕珍,鲍舟君
1. 浙江省舟山医院检验中心,舟山 316021;2. 浙江省舟山医院骨科,舟山 316021;3. 浙江省舟山医院放射诊断中心,舟山 316021
异位骨化(heterotopic ossification,HO)指在正常情况下不具有钙化性质的组织中的骨形成,主要特点是在软骨组织或肌组织中钙化骨迅速形成,引起关节周围肿胀、疼痛、关节活动障碍等症状,甚至出现周围神经嵌压和压迫性溃疡,常分为进行性和创伤性。创伤性异位骨化一般认为是在骨折、关节置换手术等较大的创伤后,软组织损伤出血,在炎症反应和细胞因子的综合作用下的结果。血清骨成形蛋白(bone morphogenetic protein,BMP)能通过SMAD1/5/8 信号通路诱导异位骨化生成[1];不同亚型的BMP在诱导成骨活性,以及各型BMP 缺失后的表现各不相同。目前研究较多的是与韧带骨化及成骨作用最为紧密的BMP-2、BMP-4、BMP-7。除BMP 外,炎症因子也能参与骨化的作用,如白介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α (tumor necrosis factor-α,TNF-α)等在体外也能促进黄韧带细胞的纤维化和骨化[2],转化生长因子-β(transforming growth factor-β,TGF-β) 中和抗体可减少外伤性小鼠的异位骨形成[3]。目前创伤性异位骨化通常是通过早期症状和影像学随访才能发现[4],而已经有较多文献报道BMP 和一些炎症因子是创伤性异位骨化的风险因素,但是目前仍缺乏一个综合性的可应用于临床的早期风险预测评分系统。为实现对外伤患者的创伤性异位骨化的不同时间节点的发病概率预测,本研究通过收集外伤患者的多个时间点血清,检测BMP 及其他若干相关因子,同时通过影像学检查随访患者结局,再对各细胞因子与患者结局行Cox回归分析,并通过做列线图(nomogram)将复杂的Cox 回归方程转变为简单且可视化的图形评分系统,使预测模型的结果更容易被临床所接受和使用。
1 对象与方法
1.1 研究对象
选取2018年8月—2020年10月于浙江省舟山医院骨科或脑外科住院的骨折患者。纳入标准:①影像学下可见明显骨折线,包括单发和多发性骨折。②受伤后即刻入院就诊。③均进行了手术,包括复位术、内固定和外固定术。④知情同意,且自愿参加本次研究。排除标准:①儿童和青少年。②存在严重的慢性疾病如肿瘤等。③难以完成随访者。④术中进行了关节置换的患者。共纳入患者124例,其中男性81例,女性43 例,年龄25~91 岁,平均年龄(56.48±15.45)岁,主要骨折部位包括股骨(29 例)、胫腓骨(17 例)、肱骨(15 例),其余为髋骨、肩胛骨、尺骨、桡骨、颅骨等。分别于患者骨折入院后1 d、7 d、15 d,收集3 个时间点的血清,-20 ℃冻存。样本采集已经过浙江省舟山医院伦理委员会审核,所有入组患者均签署知情同意书,伦理审批号2019伦审第(068)号。
1.2 试剂和仪器
BMP-2、BMP-4、BMP-5、BMP-7 及 细 胞 因 子IL-4、IL-6、IL-10、γ 干扰素(interferon γ,IFN-γ)、TGF-β的ELISA检测试剂盒均购自上海纪宁生物科技有限公司。酶标仪为Thermo MK3 型,影像学检查CT 机为东芝Aquilion 64 排螺旋CT 仪,X 射线机为岛津数字化摄影X线机。
1.3 临床治疗
通过影像学检查等方法对骨折本身进行评估,并判断软组织损伤程度,根据相应的指征进行复位、内固定或外固定手术治疗等。大多数患者使用曲马多给予镇痛,极少数开放性骨折患者使用头孢克肟等消炎,用布洛芬和曲马多联合镇痛。
1.4 临床指征收集和实验室指标检测
由临床医师采集患者临床资料,包括性别、年龄、是否合并脑外伤等,并从手术记录单上采集麻醉方式、手术持续时间、术中出血量等。其中麻醉方式包括全身麻醉、静吸复合麻醉、局部浸润麻醉、蛛网膜下腔阻滞、臂丛神经阻滞、硬膜外腔阻滞,将蛛网膜下腔阻滞和硬膜外腔阻滞定义为可能影响脊髓的麻醉方式。BMP-2、BMP-4、BMP-5、BMP-7 及细胞因子IL-4、IL-6、IL-10、IFN-γ、TGF-β 的浓度采用ELISA试剂盒检测。通过对倍比稀释的标准品的吸光度值建立线性回归换算得到各样本的检测物浓度。
1.5 影像学随访
对骨折后的患者进行影像学随访(3个月内1~3周一次,3 个月后3~6 个月一次),方式为X 片和/或CT,检查部位包括原发性骨折部位及患者自述不适的其他部位,对患者异位骨化的诊断由放射诊断中心2 名副主任医师共同确认。根据是否发生异位骨化,将研究对象分为可见HO组和未见HO组。
1.6 统计学分析
采用SPSS 13.0 统计学软件进行数据分析。定量资料先通过K-S 检验判断正态性,正态资料用±s表示并采用独立t检验,偏态资料用M(P25,P75)表示并采用Mann-Whitney 检验。定性资料采用χ2检验(1≤T<5采用校正χ2检验,T<1或n<40采用Fisher精确概率法)。以α=0.15 从组间比较中挑选变量纳入单变量COX 回归模型,再以α=0.05从单变量COX 回归模型中挑选变量纳入多变量COX 回归模型以筛选患者发生HO 的独立风险因子,并计算风险率(HR)及95%CI。最后通过R 语言中的rms 包进行nomogram可视化输出。用Bootstrap 内部抽样验证计算C 指数。P<0.05认为差异具有统计学意义。
2 结果
2.1 一般情况
124 例随访患者随访13~660 d,中位时间为139(65,347)d,共发现13 例发生异位骨化。随访发现异位骨化的时间为71(38,292)d,其中髋关节附近8 例,膝关节附近3 例,踝关节附近1 例,锁骨附近1例(图1)。
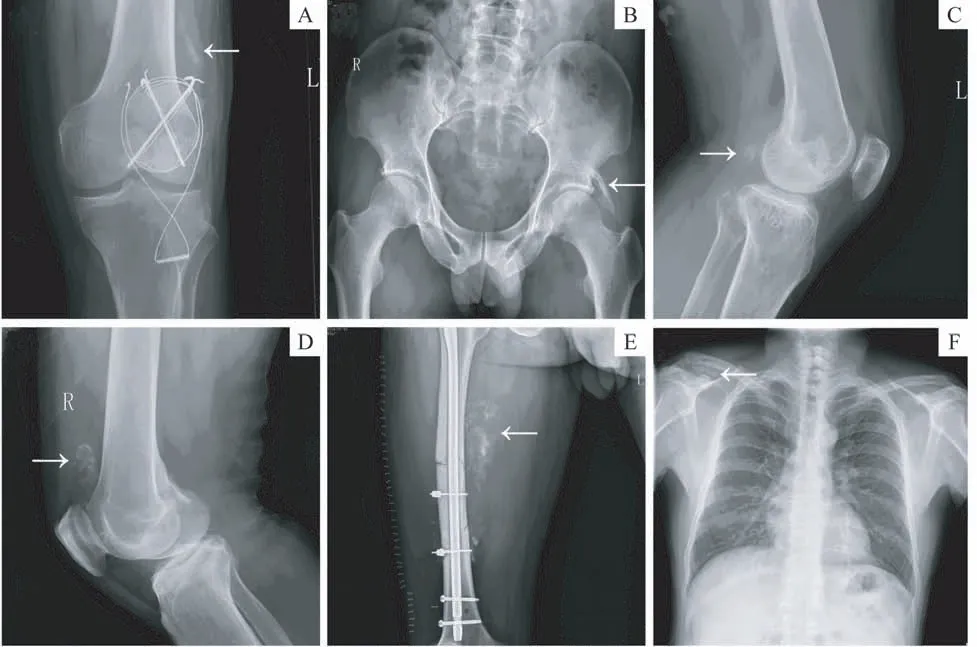
图1 部分患者异位骨化的影像学表现(X光片)Fig 1 X-rays of heterotopic ossification in some patients
2.2 可见与未见HO组的一般情况和实验室指标比较
由表1 可见,一般情况中,可见HO 组中的合并脑外伤(包括头皮损伤、颅骨损伤与脑损伤)比例(46.15%)高于未见HO 组(12.61%),差异具有统计学意义(P<0.01)。BMP 中,可见HO 组的BMP-2、BMP-4 在1 d、7 d、15 d 各时间点的浓度均高于未见HO 组,差异具有统计学意义(均P<0.01);可见HO组的BMP-5和BMP-7仅在入院后1 d的浓度高于未见HO 组,差异具有统计学意义(均P<0.05)。细胞因子中,可见HO 组的IL-6 和TGF-β 在1 d、7 d、15 d各时间点的浓度均高于未见HO 组,差异具有统计学意义(均P<0.01)。
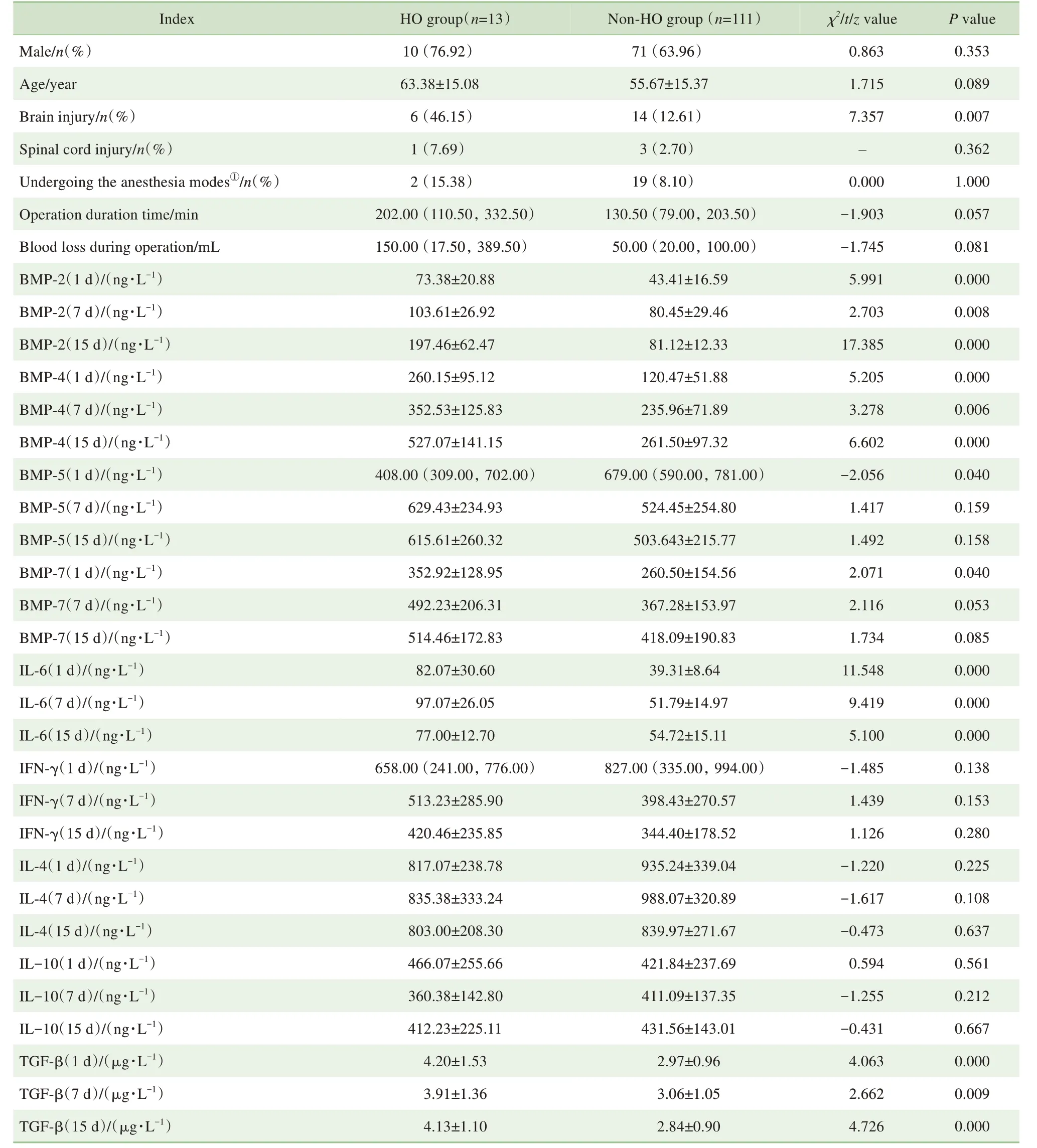
表1 可见HO组和未见HO组患者的临床特征和实验室指标比较Tab 1 Comparison of clinical and laboratory indicators between HO group and non-HO group
2.3 异位骨化结局的Cox回归分析
以α=0.15的标准从表1中选择年龄、合并脑外伤、手术持续时间、术中出血量、BMP-2(1 d)、BMP-2(7 d)、BMP-2(15 d)、BMP-4(1 d)、BMP-4(7 d)、BMP-4(15 d)、BMP-5(1 d)、BMP-7(1 d)、BMP-7(7 d)、BMP-7(15 d)、IL-6(1 d)、IL-6(7 d)、IL-6(15 d)、IFN-γ(1 d)、IL-4(7 d)、TGF-β(1 d)、TGF-β(7 d)、TGF-β(15 d)共22个变量纳入单因素Cox回归模型进行分析,得到合并脑外伤、手术持续时间、术中 出 血 量、BMP-2(1 d)、BMP-2(7 d)、BMP-2(15 d)、BMP-4(1 d)、BMP-4(7 d)、BMP-4(15 d)、BMP-7(1 d)、BMP-7(7 d)、IL-6(1 d)、IL-6(7 d)、IL-6(15 d)、IFN-γ(1 d)、TGF-β(1 d)、TGF-β(7 d)、TGF-β(15 d)共18个指标具有统计学意义。将这18个指标纳入多因素Cox回归模型进行分析,最终得到合并脑外伤(HR=2.932)、手术持续时间(HR=1.005)、术中出血量(HR=1.004)、BMP-2(15 d)(HR=1.009)、BMP-4(15 d)(HR=1.004)、 BMP-7(7 d)(HR=1.004)、TGF-β(15 d)(HR=1.011)共7 个对HO 结局有显著影响的因子(R2=0.852)。详见表2。

表2 骨折后手术患者异位骨化结局的单因素和多因素Cox回归分析Tab 2 Univariate and multivariate Cox regression analysis of heterotopic ossification outcome in the patients with fracture undergoing operation
2.4 异位骨化结局的nomogram模型输出
通过R 程序中的rms 包输出nomogram 模型(图2),并设定90 d、180 d、360 d 3 个预测时间节点,预测骨折患者接受手术治疗后发生异位骨化的可能性,3 个节点的C 指数分别为0.916、0.923、0.904。
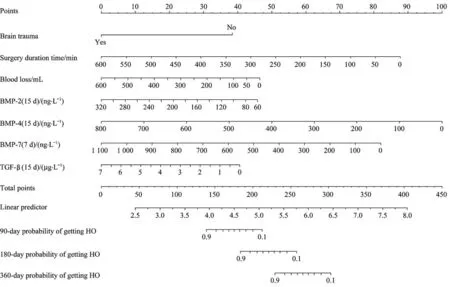
图2 骨折后手术患者骨折后90 d、180 d、360 d发生异位骨化概率的nomogramFig 2 Nomogram for predicting morbidity of HO 90 d,180 d and 360 d after fracture
3 讨论
创伤性异位骨化是人体修复的一种特殊形式,但在髋关节置换这类创伤性较大的手术中,过度骨化对恢复期的关节活动度会产生不良影响[5]。目前认为异位骨化存在较多影响因素,通常认为性别是异位骨化的影响因素之一[6-7]。但本研究中性别却并非显著影响因子,可能由于本研究与文献中纳入的患者类别不同的原因:文献中均为髋关节置换患者[6-7],而本研究中为各类骨折和脑外伤患者。手术麻醉方式是否为异位骨化的显著影响因素目前尚存在争议[8],但随着对麻醉机制认识的加深,发现异位骨化可能并非只与硬膜外麻醉时的肌肉张力增加有关,还可能是在麻醉时对脊髓的潜在损伤引起了神经源性的异位骨化。神经源性的异位骨化主要由脑外伤及脊髓损伤引发,进而造成机体的液体环境、细胞因子等的变化,通过“细胞因子风暴”这类级联放大反应加大了异位骨化的发生率;而动物实验[9]也表明TNF-α和IL-1β等细胞因子在创伤性和遗传性异位骨化的部分时间节点存在差异。本研究中麻醉方式并非异位骨化的显著影响因子,可能是因为麻醉方式的影响还与麻醉医师的穿刺熟练程度有关。此外,本研究还发现手术持续时间和出血量的增加是异位骨化的2 项危险因子,与文献[7]报道相符。而HAYASHI 等[10]认为除了手术持续时间以外,从创伤发生至手术的间隔时间的增加也会带来骨盆或股骨近端异位骨化风险的增加。这些证据都表明:神经和肌肉损伤程度对异位骨化也有一定影响[11],因此在骨科的临床工作中,减少骨折至手术的时间及减少手术持续时间对早期异位骨化的预防具有重要意义。
内皮细胞间质转化及成骨分化被认为是发生异位骨化的关键过程。BMP/SMAD 通路激活是间充质细胞或成骨前体细胞向成骨细胞分化的重要标志之一,抑制BMP/SMAD 通路有助于抑制骨化作用,如应用BMP Ⅰ型受体抑制剂可阻断成骨分化和SMAD 磷酸化的激活[12]。本研究表明相对于骨折初期,骨折后7~15 d 的BMP 浓度对后续异位骨化的形成具有更重要的参考价值;体外实验[11]也表明一些抗炎药物在通过降低体内炎症反应抑制异位骨化形成的同时也能降低BMP-7 的表达。炎症因子中以TGF-β 作用更明显,这可能是因为IL-6、IL-4 等细胞因子半衰期较短,无法持久地发挥成骨作用,而TGF-β 和BMP 均属于TGF-β 超家族,可通过依赖和非依赖SMAD 通路发挥作用,血清中的维持时间和效果明显强于其他细胞因子。通过对一些髋关节假体置换后形成的异位骨化组织的免疫组织化学结果分析也证实了这点:早期异位骨化组织未成熟时TGF-β 增长极快,随着异位骨化组织的逐渐成熟,TGF-β 表达水平持续升高,直至2 年后随着异位骨化组织形成减慢才逐渐停止[13]。对异位骨化的预防研究也主要集中在针对性抑制BMP 和TGF-β 的作用上,如全身注射TGF-β 中和抗体可减弱外伤性和BMP 诱导的小鼠异位骨化模型以及骨化纤维发育不良进展小鼠模型中的异位骨形成[3];地氯雷他定可通过抑制BMP2/SMAD1/5/8 信号转导进而抑制血小板衍生生长因子受体α(platelet derived growth factor receptor α,PDGFRα)阳性细胞的成骨分化,从而抑制异位骨化的生成[1]。当然,异位骨化结局是由破骨和成骨作用平衡协调的产物,而破骨细胞特异性标志蛋白组织蛋白酶K(cathepsin K,CTSK)、金属基质蛋白酶-9(matrix metallopeptidase 9,MMP9)在异位骨化中也起到重要作用,也能作为异位骨化的预测标志物;但相关报道多集中在组织表达上,关于它们在血清中表达的报道并不多,在后续的研究中我们会继续关注这类蛋白。
Nomogram 图是一种将回归结果进行可视化输出的方法,它根据所有自变量回归系数的大小来制定评分标准,对患者的各项指标进行分值累积就可计算得到一个总分,再通过得分与结局发生概率之间的转换函数来计算每个患者的结局发生概率。临床上常用的Logistic 模型只有结局变量而无时间变量,如遇到对时间结局相关的预测要求则无法实现。WANG 等[14]通过Cox 回归模型解决了上述问题,预测得到了多个时间点的患者存活概率,并用nomogram 图进行了可视化输出。本研究建立的nomogram 预测模型可初步应用于临床上对骨折患者的异位骨化风险评估。如果相应时间点的异位骨化发生概率升高,则可进行提前干预,通过物理和药物治疗等,进一步降低患者异位骨化的发生风险。当然本研究也存在一定的局限性,如我们的预实验发现不同品牌的BMP 及细胞因子ELISA 试剂盒检测结果存在数值上的偏差。如何对数值进行标化处理以使预测结果更加符合真实的异位骨化发生概率,是以后着重需要解决的问题。

