高孕激素状态下促排卵方案在PCOS患者IVF-ET临床疗效的Meta分析
冯月枝,关少艮,黄永汉
(佛山市第一人民医院生殖中心,佛山 528000)
多囊卵巢综合征(PCOS)是育龄期女性常见的内分泌疾病,在中国发病率约为5%~10%[1-2]。PCOS具有无排卵或稀发排卵、性激素紊乱、代谢失调、肥胖等特点,容易导致不孕和自然流产风险增加。对于经过生活方式干预和反复促排卵仍不能怀孕的PCOS患者,辅助生殖助孕技术是快速、有效的方法。控制性卵巢刺激(COS)是临床进行体外受精-胚胎移植(IVF-ET)的关键环节之一。PCOS患者因卵巢内基础卵泡数量多,在促排卵过程中往往表现为卵巢高反应,导致卵巢过度刺激(OHSS)风险增加。因此,对于PCOS患者需权衡各种促排卵方案的有效性和安全性,进行个体化的控制性促排卵治疗。关于PCOS患者推荐使用的促排卵方案,目前没有统一结论,但普遍推荐使用拮抗剂方案,一般认为拮抗剂方案比激动剂长方案的总促性腺激素用量更少、用药时间更短、OHSS风险更低。
PPOS方案是2015年由匡延平等首次提出[3],其理论基础是基于孕激素能抑制黄体生成素(LH)峰,应用外源性孕激素类药物的卵泡期高孕激素状态下促排卵及其衍生而来的一系列方案[4]。孕激素阻断LH峰的内分泌机制主要为孕激素的负反馈作用[5]。这种全新的促排卵方案最初用于卵巢低反应患者,可有效抑制LH峰,并获得良好的促排卵效果。在随后的研究中发现,PPOS方案也可运用于卵巢正常反应人群[6]和PCOS患者中[7],其效果不劣于传统促排卵方案。然而到目前为止,关于PCOS患者的促排卵治疗,尚无研究将PPOS方案和其他常规促排卵方案两大类进行系统性对比,无法全面客观地评价不同促排卵方案的优缺点。因此本研究通过检索IVF-ET中对于PCOS患者使用不同促排卵方案的文献进行Meta分析,从早发LH峰发生率、临床妊娠率和OHSS发生率来探讨PPOS方案与常规促排卵方案的临床效果,为PCOS患者寻求一种更安全有效的促排卵方案。
资料与方法
一、文献检索方法
计算机联机检索PubMed数据库、Cochrane图书馆数据库、Embase数据库、Web of science数据库、中国知网、万方医学网及维普网等数据库,收集关于PPOS和多囊卵巢的文献。因为PPOS是匡延平等于2015年首次提出[3],故检索时间从2015年1月开始至2021年4月。
中文检索词包括“PPOS、高孕激素状态下促排卵、卵巢高反应、多囊卵巢”等,英文关键词包括“PPOS,progesterone primed ovarian stimulation、Polycystic Ovary Syndrome、ovary polycystic disease”等。此外,手动检索既往发表的Meta分析及纳入文献的参考文献。
纳入标准:(1)研究设计为随机对照研究或队列研究;(2)研究对象为PCOS患者;(3)促排卵方案实验组为PPOS方案,对照组为拮抗剂方案、激动剂方案或短方案;(4)中文或英文文献。
排除标准:(1)合并子宫内膜异位症或癌症患者;(2)纳入及排除标准不具体,实验组及对照组匹配不严谨的研究,主要观察指标缺失的文献;(3)未发表的文献或会议文章。
二、研究方法
1.文献筛选与数据提取:由2名研究员分别独立检索并筛选文献、收集数据并交叉核对。如有争议,则与第3名研究员协商共同解决。资料提取内容包括:(1)纳入研究的基本信息,包括文献名称、发表年限、作者、研究类型;(2)研究对象的基本特征,如年龄、样本量、药物种类及剂量等;(3)观察指标相关数据,主要观察指标为早发LH峰、OHSS发生率、临床妊娠率,次要观察指标为HCG日LH值、Gn天数、Gn总量、获卵数、早期流产率及周期取消率。
2.文献质量的评价:由两名研究员分别独立进行质量评价。随机对照研究采用Cochrane 手册的偏倚风险评价工具评价偏倚风险,队列研究采用Newcastle-Ottawa-Scale(NOS)文献质量评价量表[8]进行方法学质量评价。
三、统计学分析
应用Stata 16软件进行Meta分析。计数资料以风险比(RR)作为分析效应量,计量资料以均数差(MD)为效应统计量;各效应指标会给予点估计值及95%置信区间(95%CI);采用随机效应模型进行Meta分析,结合I2评估文献异质性大小,并采用漏斗图进行发表偏倚检验;P<0.05表示差异有统计学意义。
结 果
一、检索结果
1.检索文献结果及纳入研究的一般信息:经初检后共获得902篇相关文献,通过剔除重复文献,阅读文献标题、摘要和全文,以及剔除不符合纳入标准的文献,最终获得符合纳入标准的文献11篇[9-19],其中英文文献5篇[9-13]、中文文献6篇[14-19],PPOS组948个周期,对照组(其他常规方案)943个周期。文献检索流程及结果详见图1。
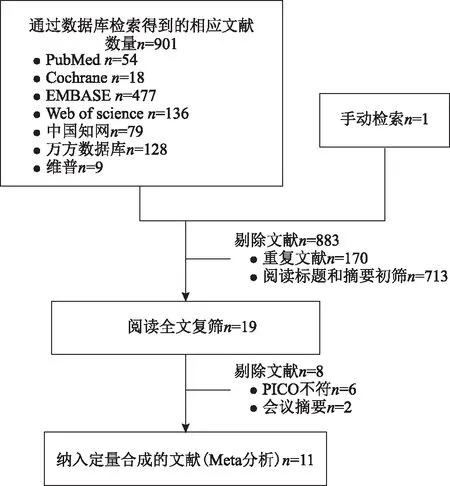
图1 文献检索流程及结果
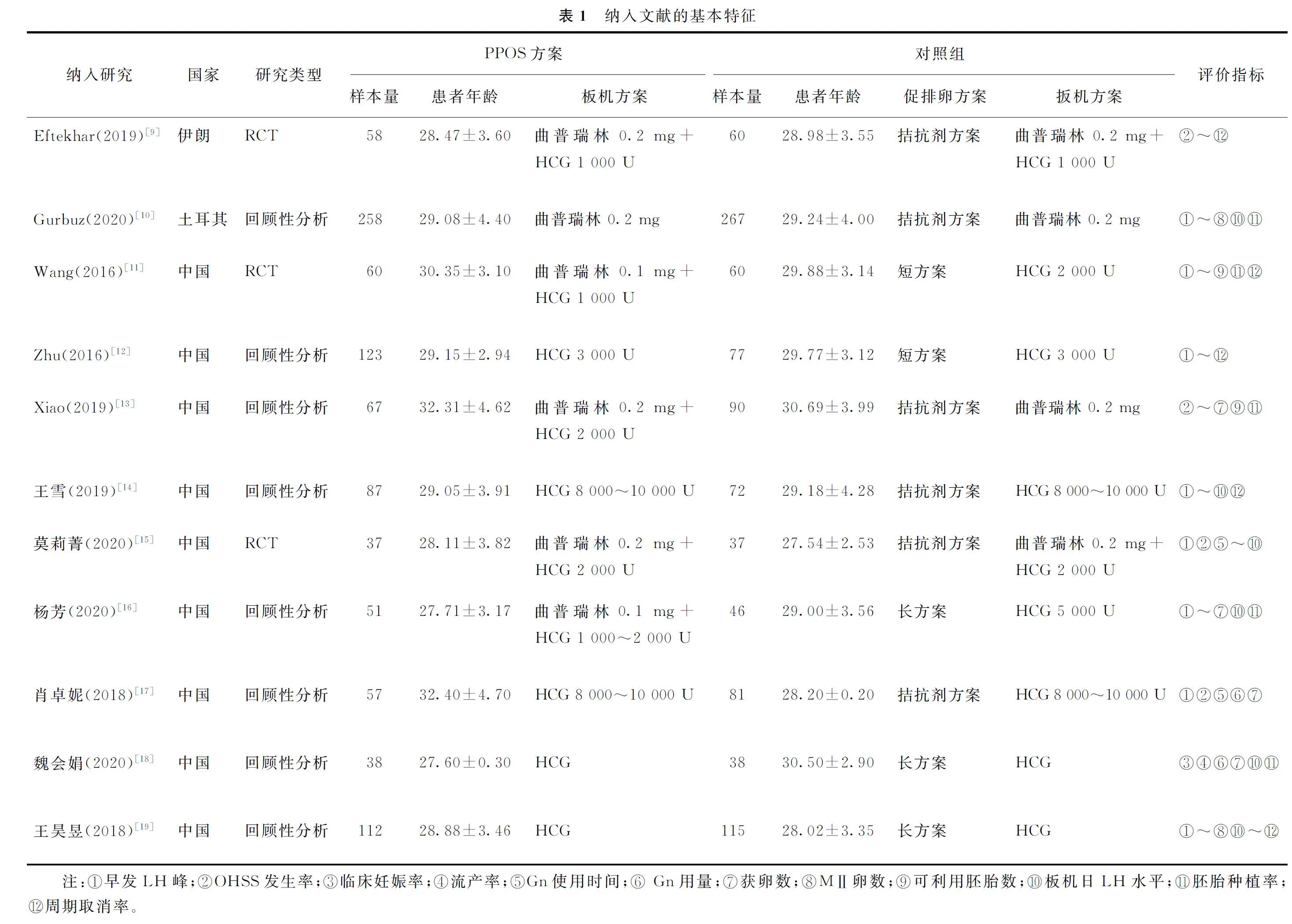
2.纳入文献的基本特征:11篇文献中有3篇是RCT[9,11,15],8篇是回顾性分析[10,12-14,16-19];对照组中,6篇是拮抗剂方案[9-10,13-15,17],3篇是长方案[16,18-19],2篇是短方案[11-12]。纳入文献的基本情况详见表1。
3.偏倚风险评估:3篇RCT研究[9,11,15]经Cochrane风险偏倚评估(表2);8篇回顾性研究[10,12-14,16-19]对照研究经NOS量表分析,得分均≥7分(表3)。

表2 RCT研究的质量评估

表3 队列研究的质量评估
4.发表偏倚:对纳入研究≥10个且异质性较大(I2≥50%)的指标检测发表偏倚。结果显示,各个指标漏斗图的研究点左右分布对称性较好,Egger检验的P均≥0.05,提示无发表偏倚。其中PPOS组与对照组获卵数比较的漏斗图如图2,Egger检验的P=0.261。

图2 基于PPOS组与对照组获卵数比较的漏斗图
二、Meta分析结果
1.早发LH峰发生率:7篇文献[10-12,14-15,17,19]讨论了早发LH峰发生率,分析结果提示PPOS组的早发LH峰发生率显著低于对照组[RR=0.39,95%CI(0.16,0.92),P=0.03]。在不同方案的亚组分析中,PPOS方案早发LH峰发生率显著低于拮抗剂方案[RR=0.34,95%CI(0.13,0.86),P=0.02],而与长方案[RR=1.03,95%CI(0.02,51.29),P=0.99]、短方案[RR=0.79,95%CI(0.05,12.57),P=0.87]比较均无统计学差异(图3)。
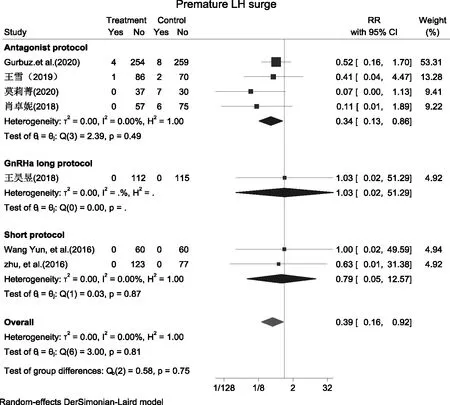
图3 PPOS组与其他常规方案组早发LH峰发生率的Meta分析
2.OHSS发生率:10篇文献[9-17,19]讨论了OHSS发生率,分析结果提示PPOS组的OHSS的发生率显著低于对照组[RR=0.45,95%CI(0.26,0.75),P<0.01]。在不同方案的亚组分析中,PPOS方案OHSS发生率显著低于拮抗剂方案[RR=0.27,95%CI(0.11,0.69),P=0.01],而与长方案[RR=0.40,95%CI(0.05,3.37),P=0.40]、短方案[RR=0.45,95%CI(0.09,2.29),P=0.34]比较均无统计学差异(图4)。

图4 PPOS组与其他常规方案组OHSS发生率的Meta分析
3.临床妊娠率:9篇文献[9-14,16,18-19]讨论了临床妊娠率,分析结果提示PPOS组临床妊娠率与对照组无统计学差异[RR=1.08,95%CI(0.97,1.20),P=0.15]。在不同方案的亚组分析中,PPOS方案临床妊娠率显著高于短方案[RR=1.27,95%CI(1.06,1.52),P=0.01],而与拮抗剂方案[RR=0.96,95%CI(0.81,1.13),P=0.61]、长方案[RR=1.11,95%CI(0.96,1.30),P=0.17]比较均无统计学差异(图5)。

图5 PPOS组与其他常规方案组临床妊娠率的Meta分析
4.HCG日LH值:8篇文献[9-10,12,14-16,18-19]讨论了HCG日LH值,分析结果提示PPOS组在HCG日LH值显著高于对照组[MD=0.84,95%CI(0.41,1.28),P<0.01]。在不同方案的亚组分析中,PPOS方案HCG日LH值显著高于长方案和短方案[分别为MD=1.09,95%CI(0.70,1.47),P<0.01;MD=1.20,95%CI(0.96,1.44),P<0.01],而与拮抗剂方案[MD=0.45,95%CI(-0.24,1.14),P=0.20]比较无统计学差异(图6)。

图6 PPOS组与其他常规方案组HCG日LH水平的Meta分析
5.Gn使用天数:10篇文献[9-17,19]分析了Gn天数,结果提示PPOS组Gn天数与对照组比较无统计学差异[MD=0.23,95%CI(-0.30,0.76),P=0.40]。在不同方案的亚组分析中,PPOS方案的Gn使用天数显著多于拮抗剂方案[MD=0.78,95%CI(0.47,1.09),P<0.01],而与长方案[MD=-1.09,95%CI(-3.62,1.45),P=0.40]、短方案[MD=-0.11,95%CI(-0.86,0.64),P=0.78]比较均无统计学差异(图7)。
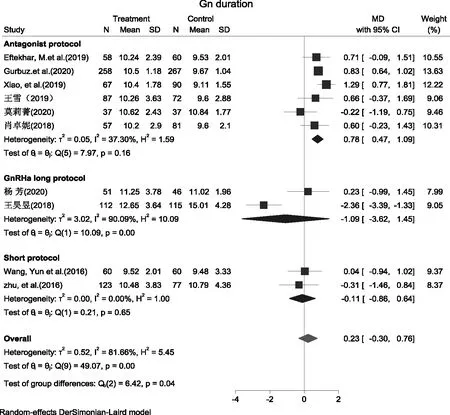
图7 PPOS组与其他常规方案组Gn使用天数的Meta分析
6.Gn总量:11篇文献[9-19]分析了Gn总量,结果提示PPOS组Gn使用总量与对照组比较无统计学差异[MD=156.70,95%CI(-11.16,324.56),P=0.07]。在不同方案的亚组分析中,PPOS方案Gn使用总量显著多于拮抗剂方案[MD=270.33,95%CI(149.34,391.33),P<0.01],且显著少于长方案[MD=-328.55,95%CI(-536.40,-120.70),P<0.01],而与短方案[MD=363.31,95%CI(-108.90,835.52),P=0.13]比较无统计学差异(图8)。

图8 PPOS组与其他常规方案组Gn使用总量的Meta分析
7.获卵数:11篇文献[9-19]分析了获卵数,结果提示PPOS组与对照组比较,获卵数无统计学差异[MD=-0.78,95%CI(-1.911,0.35),P=0.17];亚组分析显示不同方案间同样无统计学差异(P>0.05)(图9)。

图9 PPOS组与其他常规方案组获卵数的Meta分析
8.早期流产率:9篇文献[9-14,16,18-19]分析了早期流产率,结果提示PPOS组与对照组比较,差异无统计学意义[RR=1.35,95%CI(0.92,1.97),P=0.12],亚组分析显示不同方案间同样无统计学差异(P>0.05)(图10)。

图10 PPOS组与其他常规方案组早期流产率的Meta分析
9.周期取消率:5篇文献[9,11-12,14,19]提及周期取消率,分析结果提示,PPOS组与对照组比较,周期取消率无统计学差异[RR=0.73,95%CI(0.44,1.23),P=0.24];亚组分析也同样无统计学差异(P>0.05)(图11)。
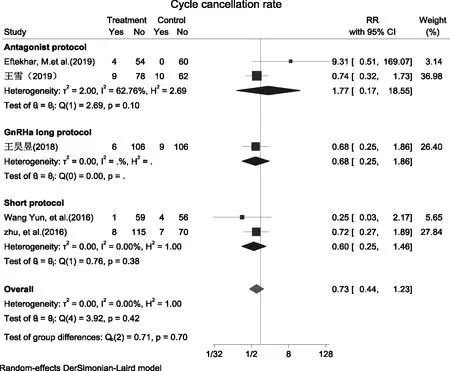
图11 PPOS组与其他常规方案组周期取消率的Meta分析
讨 论
PCOS是育龄期女性排卵障碍性不孕的最主要原因[20]。约80%的PCOS患者可通过生活方式或药物干预获得自然妊娠,但仍有20%左右PCOS患者需要借助辅助生殖技术助孕[21]。PCOS患者因其自身特殊的内分泌改变,体内血清抗苗勒管激素(AMH)水平高,基础窦卵泡计数(AFC)多[22],而FSH水平相对较低[23],不同卵泡之间的FSH阈值窗接近,这样一种卵巢高储备状态在进行卵巢刺激时往往表现为卵巢高反应,较其他患者容易发生OHSS[24]。PCOS患者行IVF时促排卵的宗旨是在保证安全的情况下获得足够数量的优质胚胎,预防和减少并发症的发生。因此,对于PCOS患者,寻找一种有效而安全的促排卵方案一直是临床医生关注的热点。
目前,拮抗剂方案被认为是PCOS患者优先推荐使用的促排卵方案。拮抗剂方案没有经过垂体的降调节作用,卵泡发育的同步性较激动剂长方案差,减少了多卵泡发育的风险[25]。更重要的是,拮抗剂方案可以应用促性腺激素释放激素激动剂(GnRH-a)替代HCG扳机,触发内源性LH峰形成,诱导卵母细胞成熟,从而避免了HCG的使用,可降低中重度OHSS的发生率[26]。最新的荟萃分析结果显示,相比于长方案,PCOS患者应用拮抗剂方案可以获得相似的临床妊娠率,但可以显著降低其OHSS发生率、Gn天数、Gn总剂量和HCG日E2水平[27]。然而,拮抗剂方案仍有一定的早发LH峰发生风险,据报道发生率约为3%~10%[28]。而且,拮抗剂需要每天注射,费用较为昂贵,患者的经济负担和依从性仍需进一步改善。
近年来,PPOS方案这一将孕激素用于抑制LH峰的促排卵方案逐渐被发展起来,它具有口服、用药简单、灵活、价格便宜等优点,且降低早发LH峰的效果也很显著[29]。目前,PPOS方案已逐渐应用到PCOS患者中[16],并获得较好的促排卵结局和妊娠结局[17],但对于PPOS方案用于PCOS患者的临床效果缺乏系统的评价。因此,本研究选择PPOS方案和常规的促排卵方案(包括拮抗剂方案、长方案和短方案)进行系统评价,旨在寻找一种对于PCOS人群更优的促排卵方案。Meta分析结果显示:PPOS方案与常规促排卵方案相比,可显著降低PCOS患者促排卵过程中早发LH峰的发生率和OHSS发生风险,但仍能获得与常规方案相似的临床妊娠率、获卵数、周期取消率和早期流产率。而相对于目前PCOS患者最常用的拮抗剂方案,PPOS方案可以在不影响临床妊娠率的情况下,有效抑制早发LH峰,并且降低OHSS的发生风险。
本研究是关于PPOS方案用于PCOS患者临床效果的系统评价。根据分析结果,相比拮抗剂方案,PPOS方案效果更优,早发LH峰发生率更低,OHSS发生风险下降,HCG日的LH水平在两种方案间并没有显著差异,这可能与两者抑制LH峰的作用机制不同有关。拮抗剂抑制LH峰是通过竞争性阻断GnRH受体,使得垂体释放LH减少,这种作用方式是直接且迅速的。但由于拮抗剂的添加一般在Gn使用后的第5或6天,或当优势卵泡直径达到12~14 mm时,或血清雌激素水平>734 pmol/L时,因此在添加拮抗剂前有可能会出现LH峰逃逸,有一定的早发LH峰发生风险[30]。而孕激素的作用机制主要是通过负反馈作用于下丘脑或垂体,降低下丘脑GnRH的脉冲频率,减少垂体合成和分泌FSH和LH[5]。孕激素的这种阻断LH作用最开始发现是在黄体期促排卵中,在黄体期即便是多卵泡发育,体内雌激素水平明显上升,LH水平也一直处于低水平,且无LH峰出现[31]。推测除了与孕激素的负反馈作用有关外,孕激素还可能有阻断雌激素诱发LH峰的作用,在动物实验也验证了这一点[32],但具体的作用机制目前尚未明确。在PPOS方案中,孕激素从月经第1~3天(即启动促排卵时)即开始使用,可以使整个促排卵过程的LH保持低水平,从而降低LH峰发生风险。本研究的结论也说明了这一点,PPOS方案降低了早发LH峰的发生率,但是LH水平与其他方案并无明显差异。而关于OHSS发生风险,PPOS方案相比于拮抗剂方案,可降低PCOS患者OHSS的发生率,这跟之前研究[3,31]的结论是一致的,无论是在黄体期还是在卵泡期,孕激素的使用均可降低OHSS的发生风险。由于本研究纳入的PPOS方案与拮抗剂方案的对比中,仅有2篇为RCT,其他4篇均为回顾性分析,存在一定的偏倚,仍需更多更大样本量的RCT研究证实。
本文存在的不足:(1)目前关于PPOS方案应用于PCOS患者的RCT数量较少,本研究纳入的部分研究为回顾性研究,且样本量不大,得出的结论仍需更多高质量的RCT研究证实;(2)本研究纳入的文献中,部分文献使用了不同的扳机药物和剂量,可能会对患者的OHSS发生率存在影响;(3)本研究尚未分析PPOS方案对卵子和胚胎发育的影响以及追踪新生儿的出生结局,因此并未纳入远期安全性评价;(4)受语种、国家等因素限制,本文只检索了中文和英文文献,因此可能存在选择偏倚。
综上所述,对于PCOS患者,PPOS方案可获得与常规促排卵方案相似的临床效果,而且相比于拮抗剂方案的获益可能更大,可在有效降低早发LH峰的同时降低OHSS的发生风险,并且更经济、灵活。然而该结论仍需多中心、大样本随机对照研究进一步证实。

