序贯血液透析滤过结合血液灌流治疗糖尿病肾病维持性血液透析的效果分析
冉敏,黄笠
(1.恩施州中心医院 肾病风湿内科,湖北 恩施445000;2.建始县人民医院,湖北 恩施445300)
糖尿病肾病是慢性糖尿病并发症的一种,指糖尿病患者因糖代谢紊乱而引发的肾小球硬化、尿蛋白异常等一系列综合征。终末期糖尿病肾病患者会出现严重的肾功能损害,且伴有炎症、胰岛素抵抗现象[1]。近年来,我国终末期糖尿病肾病人数不断增加,终末期糖尿病治疗也受到越来越多的关注。研究证实,维持性血液透析是治疗终末期糖尿病的有效疗法,其在改善胰岛素抵抗、缓解炎症等方面的疗效已得到临床认可[2-3]。但不可否认的是,血液净化质量仍有待提高。随着研究的深入,血液净化技术也在不断进步。有关报道显示,不同血液净化模式的选择对糖尿病肾病维持性血液透析患者的血液净化质量有直接影响[4]。本研究对98 例糖尿病肾病维持性血液透析患者分别给予序贯血液透析滤过结合血液灌流治疗和序贯血液透析滤过单独治疗,并比较其疗效,旨在为临床选择血液净化模式提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年3月—2019年3月恩施州中心医院收治的糖尿病肾病维持性血液透析患者98 例为研究对象。纳入标准:①符合糖尿病肾病诊断标准[5-6];②维持性血液透析时间≥6 个月;③未接受过胰岛素增敏剂;④患者自愿参与本研究,并签署知情同意书。排除标准:①入组前1 个月发生心血管事件者;②合并恶性肿瘤者;③肝功能异常者;④入组时正在使用免疫抑制剂及激素类药物者;⑤意识障碍或精神异常者。根据不同血液透析模式分为观察组和对照组,每组49 例。观察组:男性29 例,女性20 例;年龄33~74 岁,平均(52.38±7.31)岁;糖尿病病程:4~16年,平均(9.38±2.14)年;维持性血液透析时间:8 个月~6年,平均(2.67±0.82)年。对照组:男性27 例,女性22 例;年龄30~76 岁,平均(54.41±7.65)岁;糖尿病病程:6~15年,平均(9.21±2.35)年;维持性血透时间:7 个月~8年,平均(2.73±0.80)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患者知情并签署知情同意书。
1.2 仪器与试剂
Dialog 血液透析机(荷兰飞利浦公司);HIPS25型高通透析器(德国西门子公司);HA130 型树脂灌流器(珠海丽珠医药生物材料有限公司);血糖分析仪(美国强生医疗器械有限公司);试剂盒(北京英华生物科技有限公司);BS-380 型迈瑞Mindray 全自动生化分析仪(南京贝登医疗股份有限公司)。精蛋白人工胰岛素(中国诺和诺德公司;规格:3 mL∶300 IU;国药准字:J20120032);低分子肝素钙注射液(赛博利)(吉林华康药业股份有限公司;规格0.5 mL∶5 000 IU,国药准字H20010233)。
1.3 方法
1.3.1 血液透析 采用Dialog 血液透析机,血流量维持在300 mL/min,透析液流量维持在500 mL/min,透析频率为每周3 次,每次4 h。两组患者在治疗期间均采用皮下注射精蛋白人工胰岛素来控制血糖。4 周 为1 个疗程。
1.3.2 对照组治疗方法 对照组应用高通透析器,采用序贯血液透析滤过治疗,该透析器的超滤系数为50~60 mL/(h·mmHg),膜面积为1.5 m2。每2周于最后一次血液透析时更改为血液透析滤过4 h,血流量维持在300 mL/min,透析流量维持在800 mL/min。置换液制作采用在线配置方式,利用前稀释法实施治疗,总置换量不超过30 L。
1.3.3 观察组治疗方法 观察组应用树脂灌流器,采用序贯血液透析滤过结合血液灌流治疗。每隔2 周于最后一次序贯血液透析滤过时进行1 次血液灌流。首先使用低分子肝素对患者进行抗凝治疗,然后将灌流器与透析器串联进行灌流、透析,血流量保持在200 mL/min。2 h 后断开灌流器,继续进行序贯血液透析滤过治疗2 h。序贯血液透析滤过方法同对照组。
1.3.4 指标检测 空腹血糖、餐后2 h 血糖、糖化血红蛋白、胰岛素抵抗指数、空腹胰岛素、胰岛素用量、抵抗素、脂联素、肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、C反应蛋白(CRP)。
1.3.5 检测方法 采用血糖分析仪测定患者的空腹血糖、餐后2 h 血糖;采用全自动生化分析仪测定患者的糖化血红蛋白;观察记录患者的胰岛素抵抗指数[计算公式:胰岛素(μIU/mL)×血糖(mmol/L)/22.5]、空腹胰岛素及胰岛素用量,空腹胰岛素采用放射免疫法进行测定;采集患者静脉血5 mL,3 000 r/5min 离心后,取上清液检测抵抗素、脂联素、TNF-α、IL-6、CRP,采用酶联免疫吸附试验试剂盒进行检测。
1.4 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以例(%)表示,比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者空腹血糖、餐后2 h血糖及糖化血红蛋白比较
两组患者治疗前的空腹血糖、餐后2 h 血糖及糖化血红蛋白比较,差异无统计学意义(P>0.05);两组患者治疗1 个疗程后的空腹血糖、餐后2 h 血糖及糖化血红蛋白比较,差异有统计学意义(P<0.05),观察组的空腹血糖和餐后2 h 血糖低于对照组,而糖化血红蛋白高于对照组。两组患者治疗1 个疗程后的空腹血糖、餐后2 h 血糖及糖化血红蛋白与治疗前比较,差异均有统计学意义(P<0.05)。见表1。
表1 两组患者血糖指标比较 (n=49,±s)

表1 两组患者血糖指标比较 (n=49,±s)
注:†与治疗前比较,P <0.05。
组别观察组空腹血糖/(mmol/L)治疗前10.38±1.12治疗后7.50±0.63†餐后2 h血糖/(mmol/L)治疗前12.95±1.84治疗后9.31±1.06†糖化血红蛋白/%治疗前10.18±1.37治疗后9.01±1.01†对照组t 值P 值10.42±1.14 0.175 0.862 8.69±0.76†8.438 0.000 12.86±1.79 0.245 0.807 11.17±1.25†7.944 0.000 10.13±1.49 0.102 0.919 8.15±0.73†4.831 0.000
2.2 两组患者胰岛素指标比较
两组患者治疗前的胰岛素抵抗指数、空腹胰岛素水平及胰岛素用量比较,差异无统计学意义(P>0.05);两组患者治疗1 个疗程后的胰岛素抵抗指数、空腹胰岛素水平及胰岛素用量比较,差异有统计学意义(P<0.05),观察组低于对照组。两组患者治疗1 个疗程后的胰岛素抵抗指数、空腹胰岛素水平及胰岛素用量与治疗前比较,差异均有统计学意义(P<0.05)。见表2。
表2 两组患者胰岛素指标比较 (n=49,±s)
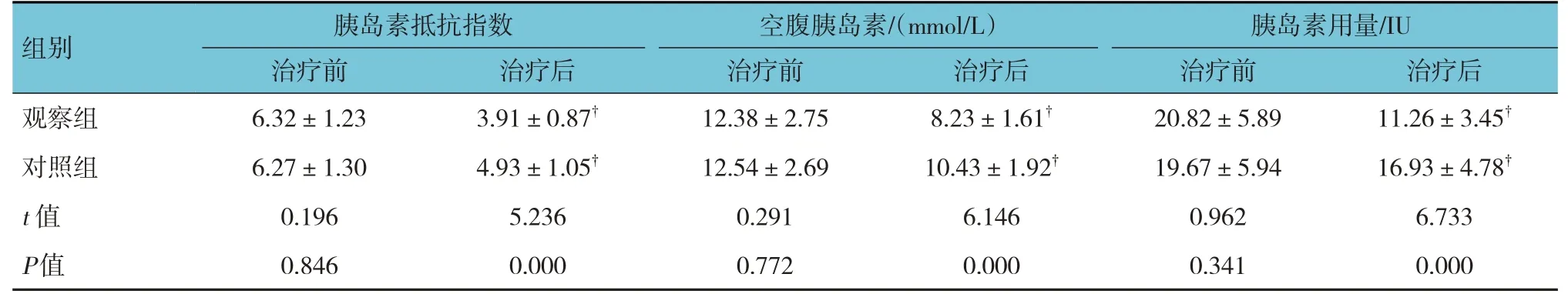
表2 两组患者胰岛素指标比较 (n=49,±s)
注:†与治疗前比较,P <0.05。
组别观察组胰岛素抵抗指数治疗前6.32±1.23治疗后3.91±0.87†空腹胰岛素/(mmol/L)治疗前12.38±2.75治疗后8.23±1.61†胰岛素用量/IU治疗前20.82±5.89治疗后11.26±3.45†对照组t 值P值6.27±1.30 0.196 0.846 4.93±1.05†5.236 0.000 12.54±2.69 0.291 0.772 10.43±1.92†6.146 0.000 19.67±5.94 0.962 0.341 16.93±4.78†6.733 0.000
2.3 两组患者脂肪因子水平比较
两组患者治疗前抵抗素和脂联素水平比较,差异无统计学意义(P>0.05);两组患者治疗1 个疗程后抵抗素和脂联素水平比较,差异有统计学意义(P<0.05),观察组抵抗素水平低于对照组,脂联素水平高于对照组。两组患者治疗1 个疗程后的抵抗素和脂联素水平与治疗前比较,差异均有统计学意义(P<0.05)。见表3。
表3 两组患者脂肪因子水平比较 (n=49,±s)
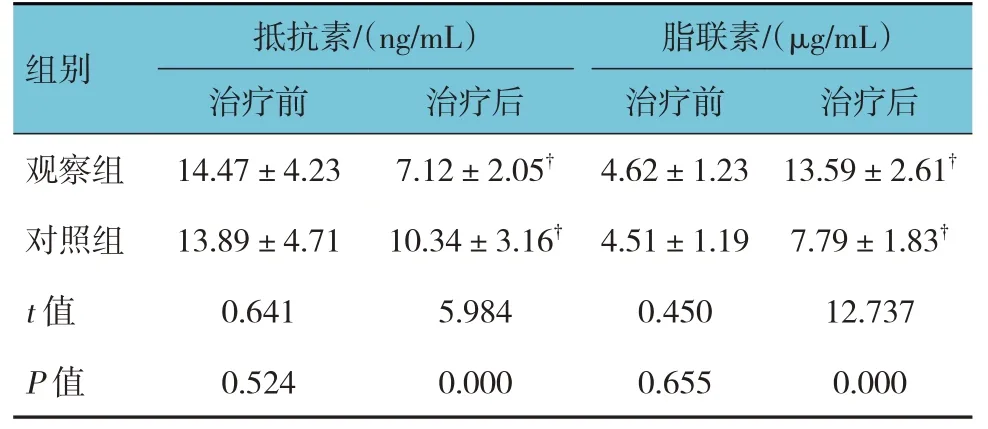
表3 两组患者脂肪因子水平比较 (n=49,±s)
注:†与治疗前比较,P <0.05。
?
2.4 两组患者TNF-α、IL-6、CRP水平比较
两组患者治疗前TNF-α、IL-6 及CRP 水平比较,差异无统计学意义(P>0.05);两组患者治疗1 个疗程后TNF-α、IL-6 及CRP 水平比较,差异有统计学意义(P<0.05),观察组低于对照组。两组患者治疗1个疗程后的TNF-α、IL-6 及CRP 水平与治疗前比较,差异均有统计学意义(P<0.05)。见表4。
表4 两组患者TNF-α、IL-6、CRP水平比较 (n=49,ng/L,±s)
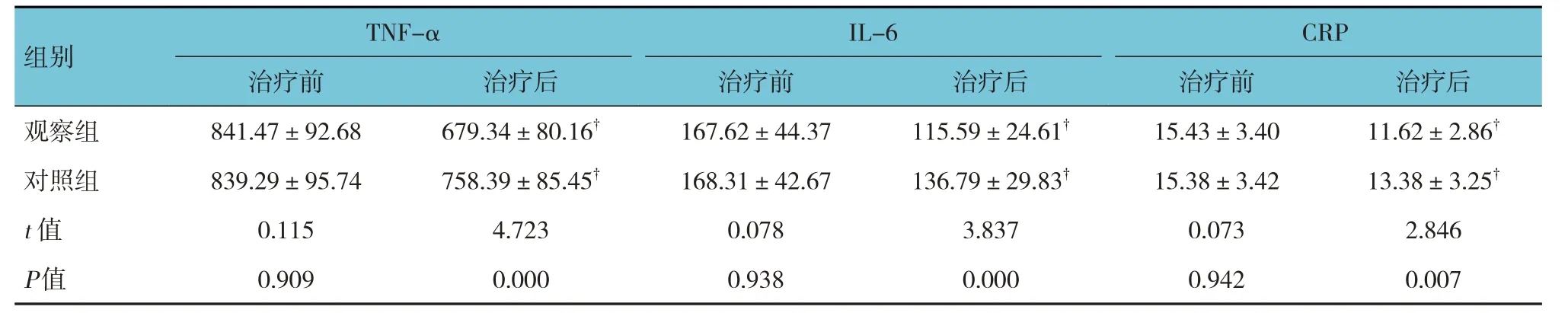
表4 两组患者TNF-α、IL-6、CRP水平比较 (n=49,ng/L,±s)
注:†与治疗前比较,P <0.05。
组别观察组TNF-α治疗前841.47±92.68治疗后679.34±80.16†IL-6治疗前167.62±44.37治疗后115.59±24.61†CRP治疗前15.43±3.40治疗后11.62±2.86†对照组t 值P值839.29±95.74 0.115 0.909 758.39±85.45†4.723 0.000 168.31±42.67 0.078 0.938 136.79±29.83†3.837 0.000 15.38±3.42 0.073 0.942 13.38±3.25†2.846 0.007
3 讨论
糖尿病肾病具有起病隐匿性高、早期症状不明显、病程较长等特点,随着疾病进展可发展成为慢性肾衰竭,直至死亡。目前,糖尿病肾病已成为糖尿病患者的重要死因之一[7]。血液透析是一种血液净化技术,维持性血液透析是指通过血液透析或者腹膜透析来延长患者生命,常用于由慢性肾炎所致的尿毒症、终末期糖尿病肾病治疗中[8-9]。随着近年我国糖尿病肾病的患病率递增,需接受维持性血液透析的终末期糖尿病肾病患者人数也在增加[10]。随着血液透析技术的发展,不同血液透析模式的疗效及预后效果逐渐成为研究热点。
序贯血液透析滤过是血液净化的常用模式。通过选择通透性强的透析滤过膜,利用对流、弥散原理,将患者体内富含毒素的液体滤出,输入等量的置换液,达到清除患者体内毒素、补充水分及其他必要物质、纠正电解质紊乱等目的[11]。临床证实,序贯血液透析滤过清除机体中、小分子毒素及大分子溶质,以及吸附中、大分子炎症介质具有较好的效果,但对小分子炎症介质的吸附作用较差[12]。本研究结果显示,采用序贯血液透析滤过治疗糖尿病肾病患者1个疗程后的糖化血红蛋白、胰岛素抵抗指数、空腹胰岛素、胰岛素用量及抵抗素较治疗前降低,脂联素上升,同时TNF-α、IL-6及CRP水平也随之降低,提示采用序贯血液透析滤过治疗可以改善患者临床症状,但是效果不甚理想。有研究提出,在序贯血液透析滤过基础上结合血液灌流,比起采用单一的序贯血液透析滤过更为积极有效[13]。研究提示,糖尿病肾病患者体内多处于微炎症及胰岛素抵抗状态[14]。炎症和胰岛素抵抗之间相互影响,共同促进病情的发展、恶化。
血液灌流是指对患者置入灌流器,通过对流、吸附作用清除体内毒素、代谢废物的一种血液净化技术。血液灌流对中分子物质、小分子炎症介质等的清除效果优于血液透析,大多通过与血液透析联合治疗肾衰竭相关疾病[15-16]。序贯血液透析和血液灌流均可替代肾衰竭所丢失的部分功能,清除患者体内毒素、炎症介质等,从而达到改善糖尿病肾病患者胰岛素抵抗及体内炎症状态的目的[17-18]。本研究发现,在糖尿病肾病维持性血液透析患者治疗中,采用序贯血液透析滤过结合血液灌流治疗的患者空腹血糖、餐后2 h 血糖低于采用序贯血液透析滤过单独治疗患者,糖化血红蛋白更高;采用序贯血液透析滤过结合血液灌流治疗的患者胰岛素抵抗指数、空腹胰岛素及胰岛素用量均低于序贯血液透析滤过单独治疗患者。由此提示,采用序贯血液透析滤过结合血液灌流治疗能够控制患者血糖,改善胰岛素抵抗。这是因为,单一的血液净化模式的净化效果不够充分,改善胰岛素抵抗及炎症状态的效果有限。两种血液净化方式联合运用可发挥协同作用,具有更好的胰岛素抵抗改善和血糖控制效果。抵抗素和脂联素是重要的脂肪因子。临床研究提示,抵抗素和脂联素在糖尿病的发生、发展中也发挥着重要作用[19]。本研究采用序贯血液透析滤过结合血液灌流治疗的患者抵抗素水平低于序贯血液透析滤过单独治疗患者,脂联素更高。这是因为两种血液净化模式联合增强了对蛋白结合物及大、中、小分子物质的清除效果。TNF-α、IL-6、CRP均是炎症介质,其介导的慢性炎症与糖尿病肾病患者病情发展密切相关[20]。本研究也证实,采用序贯血液透析滤过结合血液灌流治疗的患者治疗后TNF-α、IL-6、CRP水平明显低于序贯血液透析滤过单独治疗的患者,表明联合治疗对机体炎症状态的改善效果优于单一序贯血液透析滤过治疗。这与血液灌流弥补了单一序贯血液透析滤过对部分小分子炎症介质的吸附效果差的不足有关。
综上所述,在糖尿病肾病维持性血液透析患者的治疗中,应用序贯血液透析滤过结合血液灌流可有效控制患者血糖,改善胰岛素抵抗,调节血清脂肪因子和炎症因子水平。

