中国农村贫困人口重点疾病直接经济负担研究
张蕾,崔牛牛,陈佳鹏
(1 北京大学 人口研究所,北京 100871;2 中国人口与发展研究中心,北京 100081)
1 引言
疾病是农村人口最为突出的致贫因素,而贫困人口极易陷入“病—贫—病”的恶性循环。国家健康扶贫工程在消除绝对贫困中发挥了显著的作用,《关于实施健康扶贫工程的指导意见》(2016年)、《健康扶贫工程“三个一批”行动计划》(2017年)等系列健康扶贫政策、文件的出台在顶层设计和实施力度上做好了制度保障。从服务供给角度来看,贫困地区实现了基本医疗卫生服务的全覆盖;从健康扶贫效果来看,农村贫困人口个人直接医疗费用得到大幅减免,基本公共卫生指标更接近全国平均水平(贺丹,2019)。然而,疾病本身并不会随着脱贫攻坚战的打赢自动消失,长期或反复罹患疾病,尤其是重特大疾病,仍旧是因病所致新增贫困和返贫发生的重要致因,同时也是导致疾病经济负担上升、影响正常生产生活开展的潜在风险。因此,需要在拓展健康扶贫成果、有效衔接乡村振兴的新时代背景下寻找“帮、扶、退”的科学新思路。
医疗卫生资源地区分布不均衡、人口老龄化日益加深等压力有扩大化的趋势(De Claudie et al.,2013),医疗卫生费用上升(李晓雪,2016),效率与效益不高(李勇,2021),服务供需间、可得性和可及性间差距在扩大(代佳欣,2020),卫生资源紧缺和配置不合理(Lu et al.,1981)等诸多问题成为全球普遍现象。在这一背景下,很多国家或地区政府和学术领域均致力于开展疾病负担研究,以寻求降低疾病负担的有效路径,服务于国家和社会和谐平稳的发展。我国农村卫生事业同样存在发展相对滞后、优质资源短缺、资源布局不合理的问题,农村贫困人口因其经济弱势地位具有更强的健康脆弱性(高梦滔、姚洋,2005),进而会降低家庭收入、增加治疗费用,造成沉重的家庭经济负担(Nanayan et al.,2000),相较于一般人群,农村贫困人口疾病负担中直接经济负担的影响更为显著(余海燕等,2018)。健康扶贫工作的经验显示,农村贫困人口疾病负担减缓的最大助力来自于政策的支持,一旦政策“撤出”或调整,受惠乃至依赖于 “脱贫不脱策”支持的原绝对贫困人口的返贫风险将会大大提升。因此,亟需对于贫困地区重点疾病的经济负担进行精准测算,为实现卫生资源的最优配置、增大卫生投入的效益和效用、制定预防致贫和返贫风险发生的相关政策提供充分的证据。
为回应上述研究需求,本研究拟回答以下问题:(1)脱贫攻坚时期中国农村贫困人口直接经济负担较重的重点疾病有哪些?(2)同期疾病直接经济负担较重的农村贫困重点人群有哪些?(3)完善健康扶贫长效机制的政策关键点有哪些?
2 文献综述
2.1 疾病经济负担定义及其分类
疾病经济负担是疾病负担(burden of disease)的重要组成部分。疾病负担是指疾病、伤残(失能)和过早死亡对健康和社会造成的总损失,用以衡量对社会和国家造成的健康及经济影响(Murray et al.,1996),分为疾病健康负担和疾病经济负担。疾病健康负担侧重测量因疾病造成的早死、生活质量下降、残疾和死亡的健康损失,主要评价指标包括死亡率、发病率、死因顺位(Murray et al.,1994)、潜在减寿年(potential years of life lost,PYLL)(Centers for Disease Control and Prevention,1992)、伤残调整寿命年(disability adjusted life years,DALYs)(United Nation,1993)、健康期望寿命(health adjusted life expectancy,HALE)(WHO,1997)等;研究成果集中体现在全球疾病负担(Global Burden of Disease Study,GBD)报告中(以下简称“GBD”报告)。最新发布的2019年报告测算了全球204个国家和地区369种疾病及伤害的疾病负担(GBD,2020)。疾病经济负担则侧重测量由于疾病所造成的个人、家庭以及社会的经济损失,主要评价指标包括直接经济负担、间接经济负担和无形经济负担。其中,直接经济负担测量个人、家庭以及社会直接用于治疗疾病费用的总和,具体又可分为直接医疗费用、直接非医疗费用;间接经济负担测量因疾病、伤残和死亡所导致的有效劳动时间减少及劳动能力降低所致的社会和家庭经济损失;无形经济负担侧重测量患者及其亲友因病在心理上、精神上和生活上遭受的痛苦、忧虑和不便、因生活质量低下而产生的无形损失(孟庆跃,2013)。
2.2 疾病直接经济负担研究现状
自20世纪90年代以来,伴随全球经济社会发展特点和医疗卫生费用的持续增长,疾病经济负担研究日益得到关注,其时由于不同地区、不同病种、不同医疗卫生制度所带来的医疗费用及疾病成本的异质性,大多数研究聚焦某一特定地区、病种进行的小范围调查,或利用系统综述及meta分析开展研究。近年来,聚焦重点疾病经济负担的研究增多,如Chong等人2014年综合了56篇对精神分裂症疾病经济负担的研究,得到了全球主要国家所承受的精神分裂症疾病经济负担的年均总费用和疾病间接经济负担占比情况(Chong et al.,2014);Tremmel等人2017年评估了全球各国因肥胖所带来的经济负担,并识别及测量了与肥胖相关的疾病所带来的经济负担(Tremmel et al.,2017);Krister等人2017年对全球多个地区的开展成人慢性创伤(chronic wounds)研究的数据库进行了系统回顾,评估了慢性创伤患者的生活质量、所承担直接及间接经济负担(Krister et al.,2017);Gheorghe等人2018年针对低收入与中等收入国家的心血管疾病和高血压带来的疾病经济负担进行了系统综述(Gheorghe et al.,2018),对高血压、冠心病、脑卒中等疾病给患者带来的月疾病直接经济负担进行了估算。其中疾病直接经济负担部分对于低收入人群的重要意义得到了一些研究的证实,如Kankeu等人2013年在低收入及中等收入国家慢性病所带来的疾病经济负担研究中,用系统综述的方法分析了慢性病所带来的医疗费用、误工成本,并探讨了该类研究的方法问题(Kankeu et al.,2013)。上述研究从宏观和微观层面对处于经济弱势地位的社会群体的疾病直接经济负担进行了测算,并有针对性地对其健康风险和规避措施与路径进行了探讨。
中国国内疾病经济负担研究的方向也基本落脚于对特定区域、特定种类疾病的分析。从研究病种来看,我国目前相关研究兼顾传染性疾病和非传染性慢性疾病,急性传染性疾病如水痘、流感、急性呼吸道传染病、新发传染病、诺如病毒、狂犬病、艾滋病等(王铁强等,2021;李文娟等,2019;马旺等,2017;于保荣等,2017;朱曦等,2021;王笑辰等,2021;郭金玲等,2006),慢性非传染性疾病如心血管疾病、脑卒中、急性心肌梗塞、糖尿病、慢阻肺等(李春燕等,2017;胡善联等;2003;冷瑶等,2018;郭子强等,2010),除此之外,罕见病经济负担测量相关研究也得到了学者的关注(赵艺皓等,2018)。从研究地区范围来看,有研究利用年鉴、行政监测等数据对全国范围某种疾病的经济负担进行测算,这些数据大都较为粗略,难以对疾病经济负担的构成展开具体深入的研究(赵晨杰,2021);更多研究范围集中于区域层面,如省、市、县等,这些研究大都自行组织调查,调查内容相对全面,但囿于调查范围较小,外推性不强(董辉等,2011;黎倩欣等,2021;陶思羽等,2019)。从研究对象来看,较多研究按照基本人口、社会、经济特征将人群进行分类,对青少年群体、老年群体、农村人群、贫困人群、少数民族群体等社会弱势群体开展研究(李艾春等,2020;陶思羽等,2019;刘颖楠等,2021)。疾病直接经济负担对经济弱势群体的重要影响作用得到了重点关注,国内外诸多研究已证实低收入人群患病后除经济支出加大外,大病可使患病户人均纯收入平均降低五到六个百分点,持续影响时间最长可达15年(高梦滔、姚洋,2005);病人或其家庭自付医疗费用开支占比对低收入家庭的影响更大。
疾病直接经济负担研究所采用的测量指标与方法发展相对成熟。主要利用人口数、患病率、次均门诊直接医疗费用、次均住院直接医疗费用、次均住院直接非医疗费用等相关指标计算出综合费用(冷瑶等,2018)。测量方法大致分为两类,一是通过组织调查由被调查对象申报,获得个体层面细致的医疗费用相关数据,通过个体的直接医疗费用汇总为人群费用,其优势是可以较好地反映个体与家庭层面的疾病经济负担与家庭健康经济风险,局限性在于患者个体间的异质性和实际医疗花费复杂性所导致汇总结果难以精准(赵奕钧、凡学龙,2017)。二是利用大规模行政记录或诊疗记录对疾病经济负担进行分析,每次就诊的花费在行政登记系统较为精确,直接医疗费用能够得到较好的反映,但会因此缺失与医疗费用相关的诸如住宿费、交通费、饮食费等非医疗费用信息,导致对疾病直接经济负担估算的不完整。有研究指出,目前对疾病直接经济负担的研究大都是小范围的、基于机构的、回顾性的数据分析及研究,现阶段更需要基于国家层面的、大范围的适当样本量的研究(Gheorghe et al.,2018)。为充分利用大规模行政记录或诊疗记录数据的精准性且弥补其测量信息不足的问题,国内外较多研究采用了系统综述(systematic analysis)的方法,在一定程度上解决了缺乏直接调查数据的情况下依据既有文献对疾病经济负担进行综合评价与估算的问题(Gheorghe et al.,2018)。
2.3 研究评述
国内外相关研究进展显示,疾病经济负担研究中直接经济负担的研究成果最为丰富,能够为我们提供一个多层面研究分析视角以及用于分析的研究工具。与疾病健康负担相比,疾病经济负担能够将微观与宏观层面相结合进行研究,既可关注特定疾病对个人、家庭造成的经济损失与医疗负担,也可将研究单位聚合成为某时间内某一区域某种疾病的总费用,通过构建宏观(社会)—中观(人群)—微观(患者家庭)多层面相结合的分析视角(吴群红等,2021),实现测量和分析特定疾病对特定区域、特定人群经济影响的研究目的。通过疾病直接经济负担的测算,可以为了解疾病费用在人群和地区分布的现状、疾病医疗状况、医疗卫生资源配置及未来的布局提供重要的证据。疾病直接经济负担中,直接非医疗费用对个体、家庭的医疗服务利用以及家庭经济状况具有很大的影响,针对当前我国跨区域大样本人群疾病直接经济负担各组成部分所需数据难以直接获得的现状,采用系统综述法对既有文献进行梳理归纳,科学详细地提炼出疾病直接经济负担中直接非医疗费用的合理估算区间是一种可行的办法。
相关研究提示我们,低收入人群对于疾病直接经济负担最为敏感,直接经济负担是其陷入贫困、返贫、乃至长期贫困的重要致因。当前研究大都利用抽样调查数据,从个体或家庭角度测算某一或某几类疾病产生的直接医疗和非医疗费用,从全国或跨区域层面针对低收入人群的疾病经济负担进行分析与测算的研究极少。因此相关研究只能观察到不同疾病对个人与家庭层面的影响,以及家庭层面的卫生医疗支出状况,难以有效评价疾病对低收入人群总体产生的影响,不能有效地识别出群体经济负担较重的重点疾病,对卫生资源实现最优配置和卫生投入的方向提示力度有限。
世界银行早在《1993年世界发展报告》中就提出,优先投入的公共卫生领域必须具备两个条件:一是疾病负担大,二是干预的成本效益好(李稚、陆志军,1994)。越来越多的研究人员和决策者转向疾病成本测算的研究,是为了更好地描述卫生保健支出以及建立成本效益分析模型。疾病直接经济负担是低收入人群疾病负担中最直接的反映性指标,是卫生投入成本效益分析中的敏感性指标。我国实施健康扶贫工程以来,国家卫生健康委员会建立健康扶贫动态管理系统,用于全面监测健康扶贫对象疾病核实、分类救治、健康管理、费用报销等主要信息,累计分类救治贫困患者1900多万人,衍生了非常宝贵的大数据资源(李惠文,陈佳鹏,2021),为全面研究低收入人群的疾病直接经济负担提供了丰富的数据基础。本研究利用健康扶贫动态管理系统数据(以下简称“系统数据”)分析测算2017-2020年健康扶贫工程实施期间我国农村贫困人口的疾病直接经济负担,并以此识别负担较重的重点疾病、重点人群,为探索建立健康扶贫长效机制,推动乡村振兴战略在健康领域的落实提供依据。
3 资料与方法
3.1 数据来源
本文使用的数据为全国健康扶贫动态管理系统(以下简称“动态管理系统”)数据,2016年4月-7月,为推动精准落实到人、精准到病的健康扶贫政策,原国家卫生计生委以国务院扶贫办扶贫开发建档立卡信息系统识别认定的全国建档立卡贫困人口为基础,组织80多万名基层卫生计生工作人员,通过入户调查等方式,逐户、逐人、逐病开展因病致贫、返贫情况核实,建立健康扶贫基础数据库,并对脱贫人口患病、治疗和保障情况实行动态监测(李惠文、陈佳鹏,2021)。
由于该系统数据自2016年4-7月开始建立,并没有掌握2016年的完整数据,因此,本研究将时间范围框定为2017年年初至2020年年末。数据包括全国所有农村建档立卡人员的相关信息,整合了扶贫机构、医疗机构、医保机构、基层调查等多口径来源数据,主要包括贫困患者的基础信息、医疗就诊信息等,其中贫困患者的基础信息来自国务院扶贫办信息系统,具体包括患者的性别、年龄、文化程度、居住地等基本人口学特征信息;医疗就诊信息主要包括疾病诊疗信息和费用情况,一方面来源于基层医疗卫生机构直报国家系统,另一方面由经过各级专业培训的基层工作人员根据医院诊断证明或医疗机构信息系统录入,由国家统一标准进行信息采集,要求基层对贫困患者疾病治疗信息及时上报。该数据的结构以就诊记录为单位,只要患者到医院、卫生院等医疗机构就诊,就会形成一条就诊记录,记录包括患者的基本信息、就诊机构层次、就诊形式、就诊花费、报销等情况。本研究的基本分析单位为个人,需要对患者各年疾病直接经济负担进行测算,故在清理数据时需要用ID号将就诊记录合并,并清除重要变量缺失的个体。筛选后的最终样本量和样本基本特征的描述说明如表1所示。
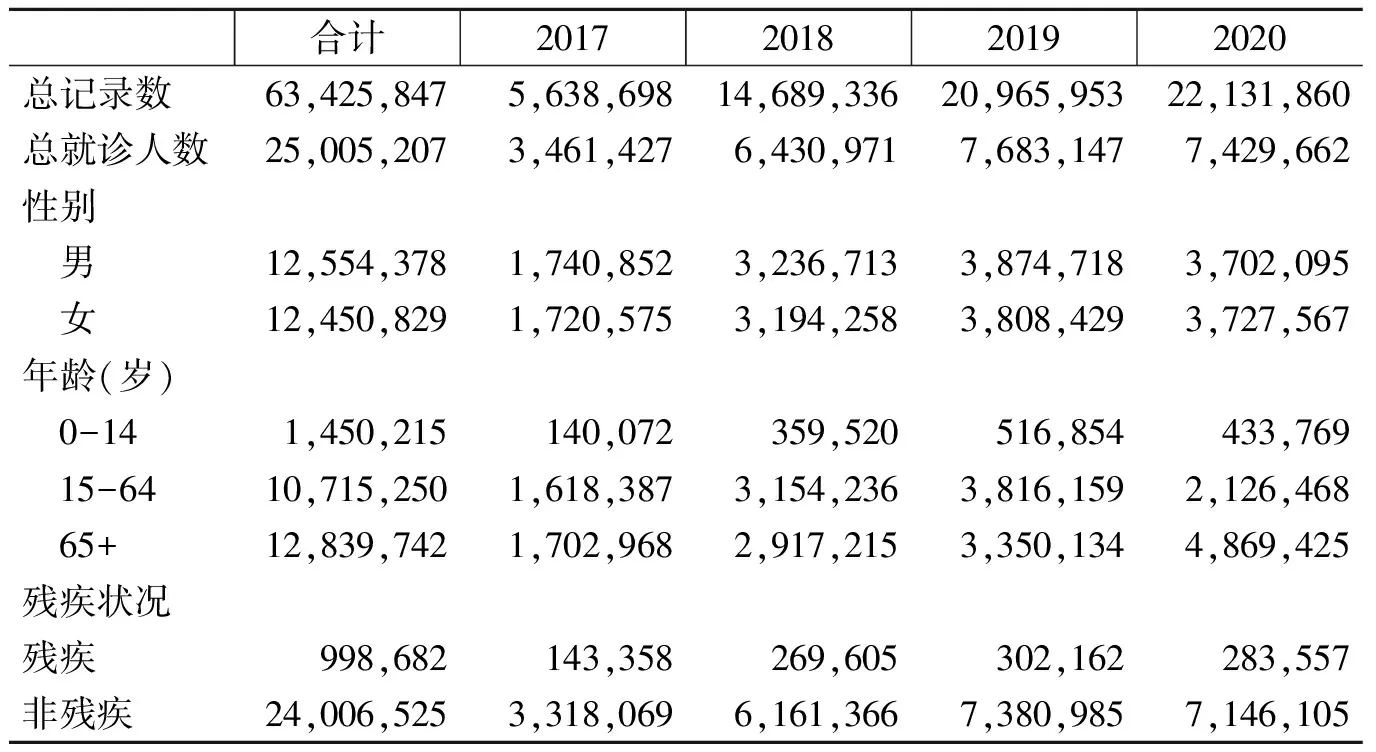
表1 纳入分析的记录与样本基本情况
3.2 研究对象及相关定义
3.2.1 研究对象
本研究的研究对象为2017-2020年间的农村贫困人口。“贫困人口” 指“建档立卡人口”, 2014年国务院扶贫办在《扶贫开发建档立卡工作方案》中将上年农民人均纯收入低于2736元(相当于2010年2300元不变价)的国家农村扶贫标准作为贫困的识别标准。本研究所使用的“动态管理系统”建立之初将符合该贫困标准的个体纳入数据库,并对其进行追访与监测。
3.2.2 相关定义
(1)疾病直接经济负担
本研究所定义的疾病直接经济负担是指,预防和治疗疾病所直接消耗的经济资源。包括直接医疗经济负担(在医药保健部门购买卫生服务所消耗的经济资源);直接非医疗经济负担(在非卫生保健部门所消耗的经济资源,或在治疗疾病过程中支持性活动的费用,如营养费、交通费、住宿费、膳食费等)。本研究按照现有数据基础将直接医疗经济负担定义为门诊费、住院费、购药费三部分总和;直接非医疗经济负担定义为在门诊、住院、购药过程中花费的其他费用,因该部分信息未包含于“动态管理系统”,我们将利用系统综述方法进行估计,故不再做详细类别划分。
(2)重点疾病
本研究对比我国政策所涵盖的疾病目录(国家医政医管局,2020)与2019年“GBD”报告提示的中国2017年伤残调整寿命年排位前25的疾病病种(Zhouet al.,2019),交叉识别13项重点疾病进行分析,包括卒中、缺血性心脏病、慢阻肺、肺癌、肝癌、糖尿病、精神障碍、胃癌、阿尔茨海默病、慢性肾病、高血压、肝硬化、食道癌等13种疾病。上述疾病划分以国际疾病分类第十版(International Classification of Diseases The tenth edition,ICD-10)为标准(WHO,2022),疾病诊断统一以医疗机构诊断为准,报销单据、医院就诊记录等均可作为依据。“动态管理系统”中,当某一患者因为某项疾病就诊并得到医生诊断,则认为该疾病为第一诊断疾病,会在患者的就诊记录中如实记录,研究可以此为依据计算出患者因为某类疾病进行门诊、住院、自行购药所承受的经济负担。
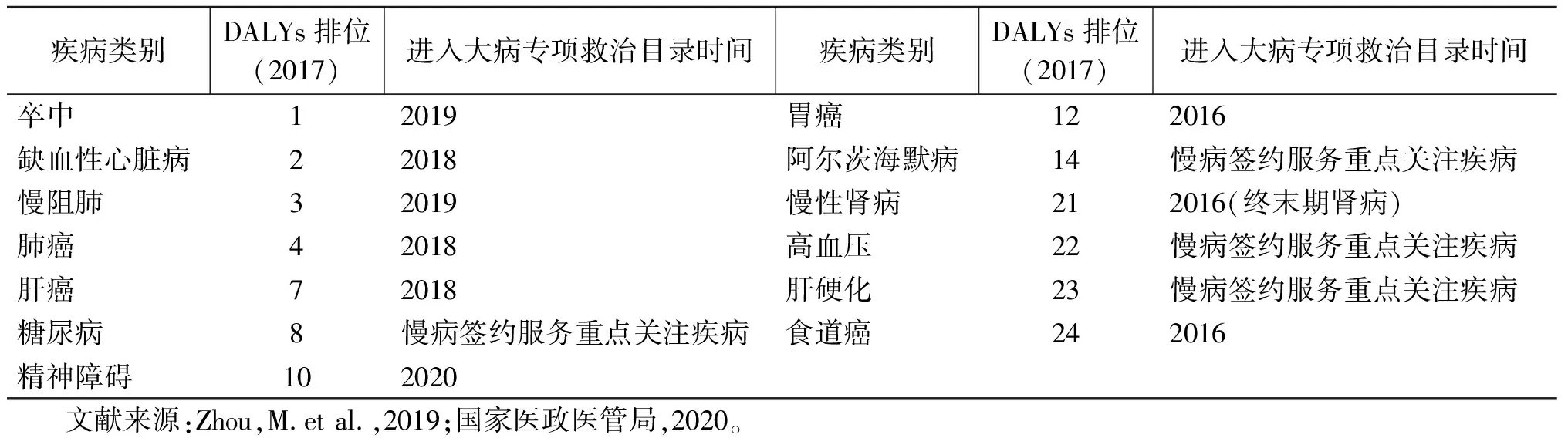
表2 重点疾病选取依据
3.3 研究方法
本研究运用文献研究系统综述法与定量分析法作为主要研究方法。
为弥补“动态管理系统”数据无疾病直接非医疗经济负担相关信息的不足,本研究使用系统综述法对各重点疾病直接经济负担文献进行全面分析,通过详细的系统综述,得出各类疾病的直接医疗费用与直接非医疗费用的占比情况,并估算出大致范围。运用定量分析法,对“动态管理系统”数据中直接医疗费用进行“个体-群体”两个层面的测算。
在个体层面,个人承担的疾病直接经济负担包括直接医疗费用与直接非医疗费用两部分,前者由各贫困人口在当年的门诊费、住院费、自行购药费加总而得;后者由系统综述获得的估算方案计算得出,计算公式如下:
Nij=Mij×ratioN/M
Dij=Mij+Nij
Mij为个体i在j年因某病花费的直接医疗费用;Nij为个体i在j年因某病支付的直接非医疗费用;Dij为个体i在j年的疾病直接经济负担;ratioN/M为系统综述得到的直接非医疗费用与直接医疗费用的比值,利用系统综述法从每篇纳入分析的文章中提炼并计算ratioN/M,如同一病种存在多个计算结果,则将计算得到的ratioN/M最大值作为估算高方案、最小值作为估测低方案,构成比值区间。
受惠于健康扶贫工程实施期间的政策优惠,农村贫困人口医疗费用报销较一般人群更高。自付医疗费用在一定程度上更能反映个人及家庭真实承受的疾病经济压力,所以本研究也关注了自付医疗费用这一关键指标,计算公式如下:
Sij=Mij×(1-ratioinsj)
Sij指个体i在j年政策补偿后自付的某类疾病的直接医疗费用;Mij为个体i在j年因某病花费的直接医疗费用;ratioinsj为j年某类疾病的政策补偿比。
在群体层面,测量各类重点疾病对贫困人口总体或子群体造成的直接经济负担,采用年就诊人数这一指标来衡量各类重点疾病的诊治状况;采用直接法对社会群体疾病直接经济负担进行计算(1)直接法是指根据调查或系统数据推算出某种疾病的例均或人均直接费用,再根据地区人口数和发病率或患病率、就诊人数等指标计算出地区疾病直接经济负担。(孟庆跃,2013),计算公式如下:
Tj=Dij×Pj
Tj为j年贫困人口总体或子群体因某一类疾病导致的直接经济负担;Dij为个体i在j年的疾病直接经济负担;Pj为j年贫困人口总体或子群体的就诊人数。
本研究根据基本人口学特征对贫困人口进行划分,分性别、年龄组和残疾状况计算群体层面的疾病直接经济负担,实现对2017-2020年间农村贫困人口中疾病直接经济负担较重重点人群的识别。
3.4 系统综述方法
“动态管理系统”数据库中未包含患者在门诊、住院、购药过程中诸如交通费、住宿费、餐饮费、营养费等支出信息,本研究采用系统综述法估算直接非医疗费用区间的过程如下。
3.4.1 数据库
本研究选择的英文数据库为Pubmed、EMBASE、Web of science;中文数据库为中国学术期刊网数据库(CNKI)、万方数据库。
3.4.2 关键词
本研究选择的中英文关键词分别为:disease+cost+China、disease+economic+China、disease +burden+China、disease +expenditure+China;某种疾病名称+成本、某种疾病名称+费用、某种疾病名称+负担、某种疾病名称+经济。
3.4.3 文献纳入与排除标准
根据研究目的制定如下文献纳入排除标准:(1)研究性文章,排除综述性文章、硕博论文、会议论文;(2)选择中国大陆地区贫困人口或贫困地区的研究,如该病种无可用的针对贫困人口的专项研究,则采用一般人群研究进行代替:(3)语言为中、英文;(4)排除成本效果分析、成本效用分析、成本效益分析、影响因素研究、以DALY为研究结果的疾病负担研究、干预对照研究;(5)文章的主要目的是研究各主要疾病的治疗费用、医疗成本、经济负担等,排除没有报告疾病直接医疗负担及疾病直接非医疗负担具体数值的研究。最终从1020篇文献中粗筛出与研究领域相符的文献210篇,筛选流程如图1所示。之后选取对直接医疗费用和直接非医疗费用汇报清晰的文章,最终筛选出34篇符合以上条件的文献纳入研究(表3)。
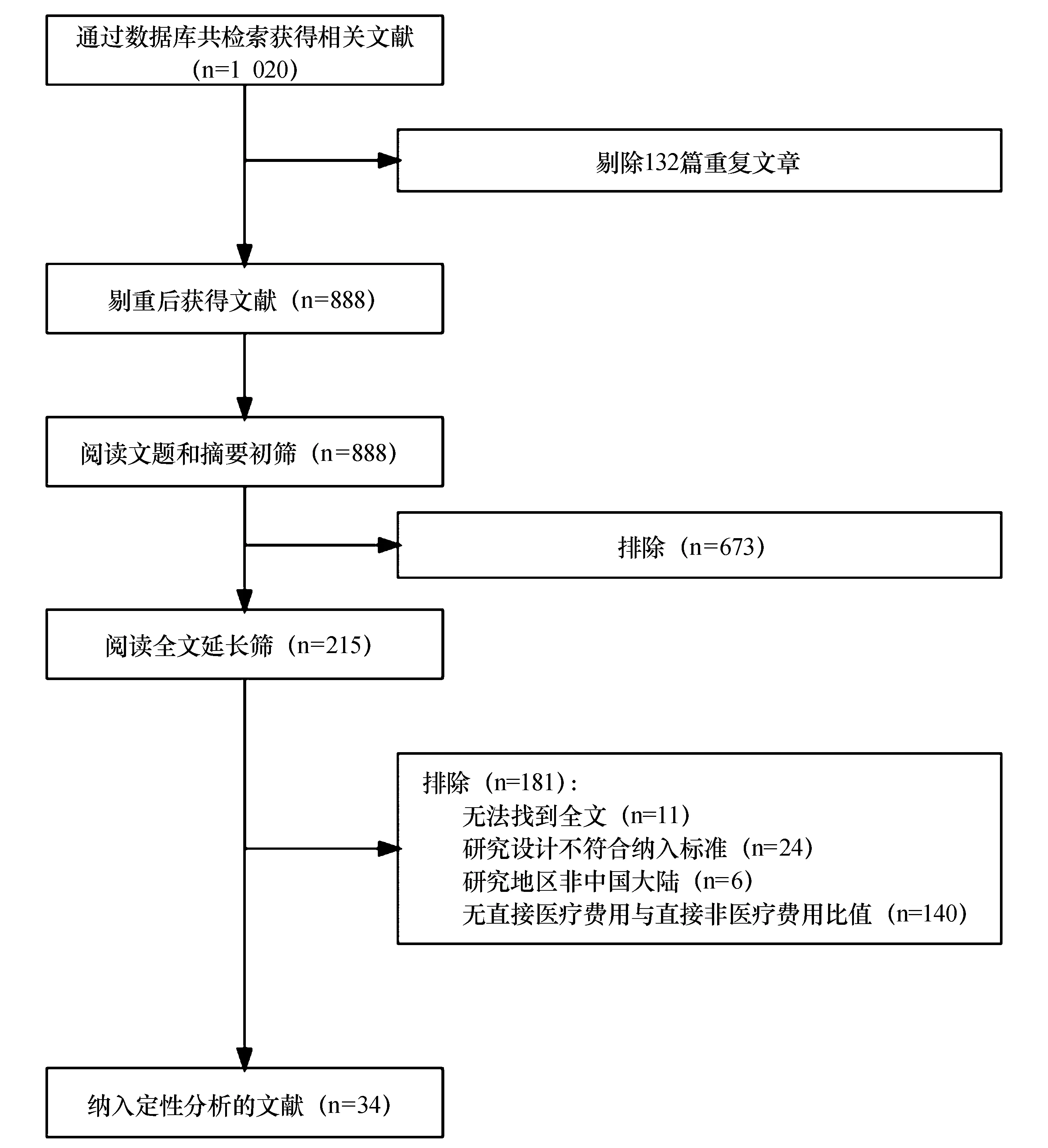
图1 文献筛选流程及结果
表3 纳入最终系统综述文献的基本情况
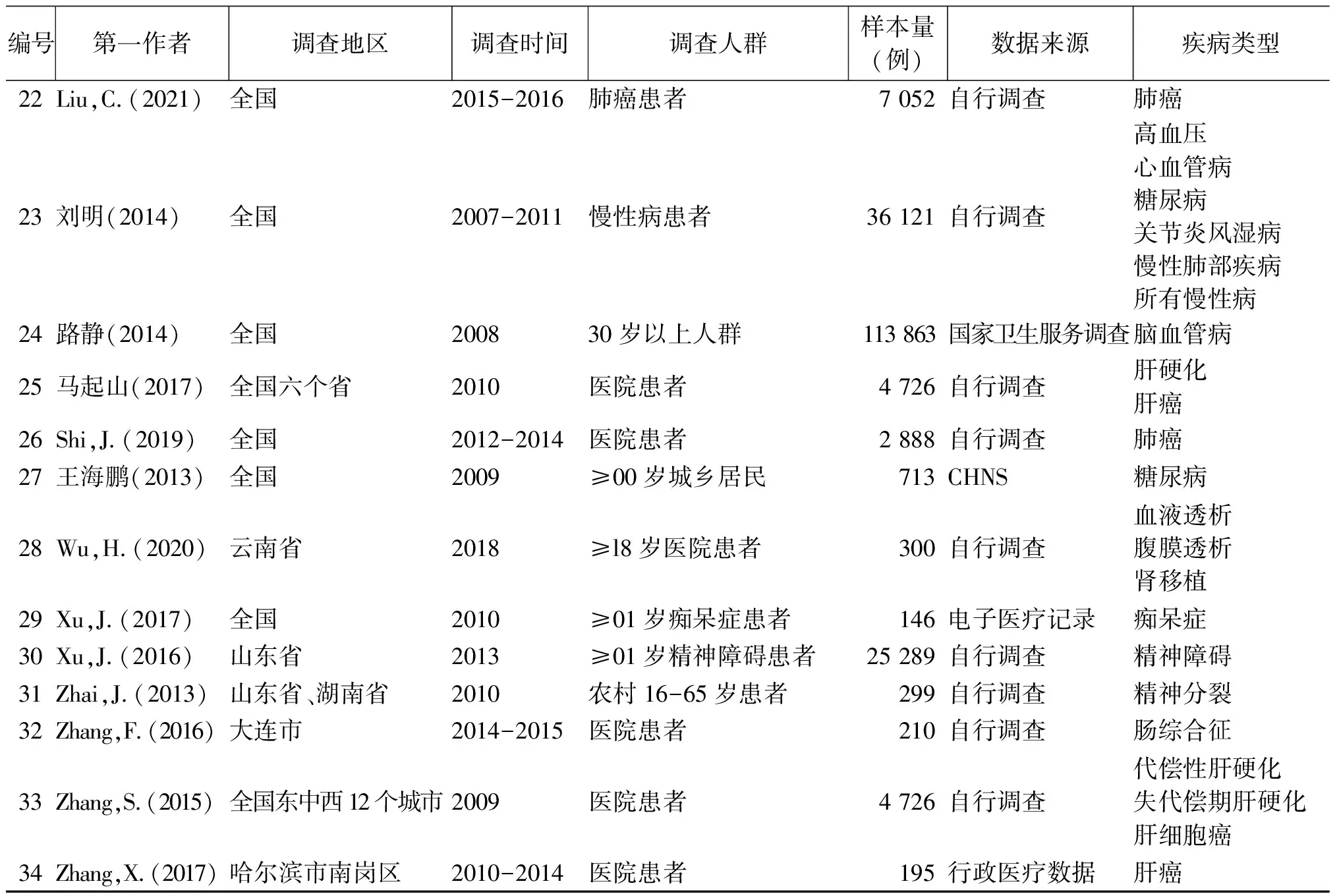
(续表3)
由系统综述法得到的直接非医疗费用估算区间如表4所示。本研究并未进一步采用Meta分析法得出比值的具体范围,原因在于各病种纳入的符合分析条件的文章数量较少,难以满足Meta分析法的计算条件,因此选择在现有文献基础上采用系统综述法进行区间估算,作为一种探索性的方法。所得结果如表4所示,胃癌和食道癌满足研究的文献极少,未做区间估算。
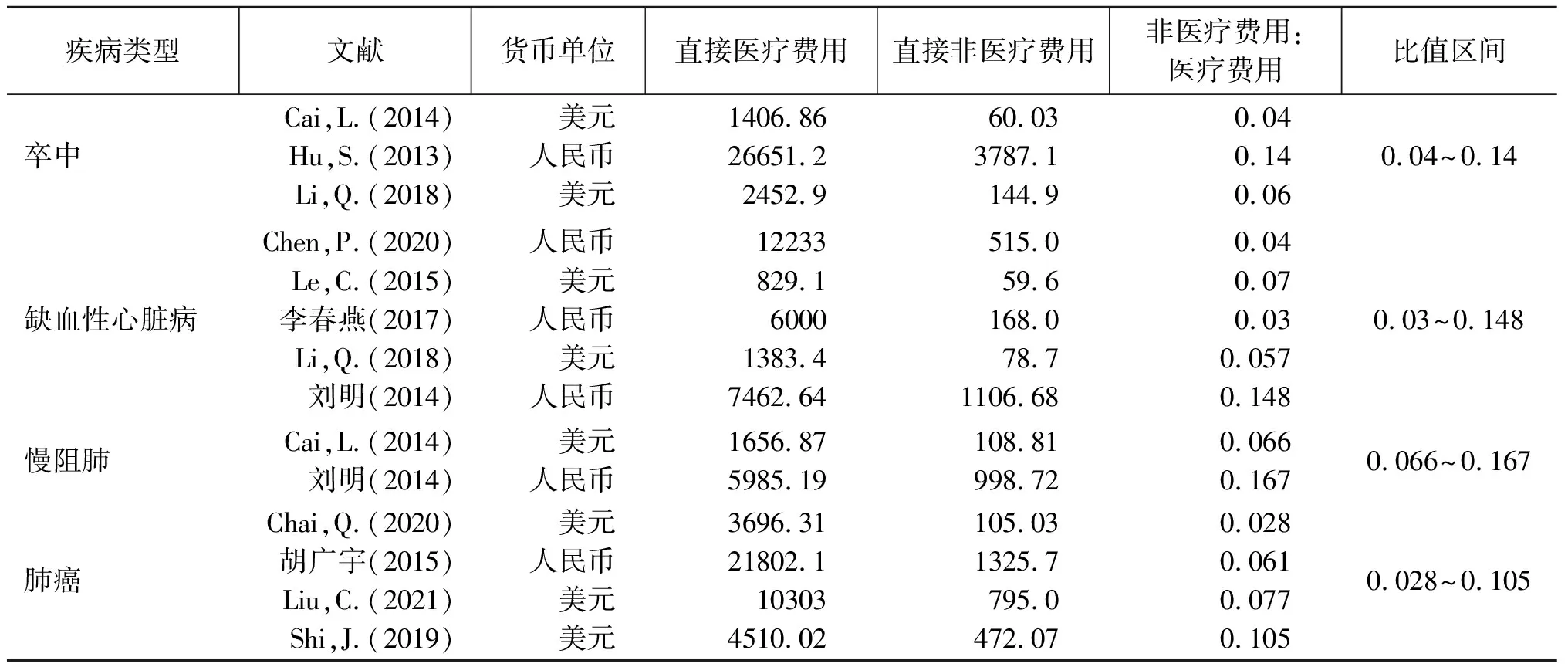
表4 系统分析法估算的各类疾病直接医疗费用与直接非医疗费用比值情况
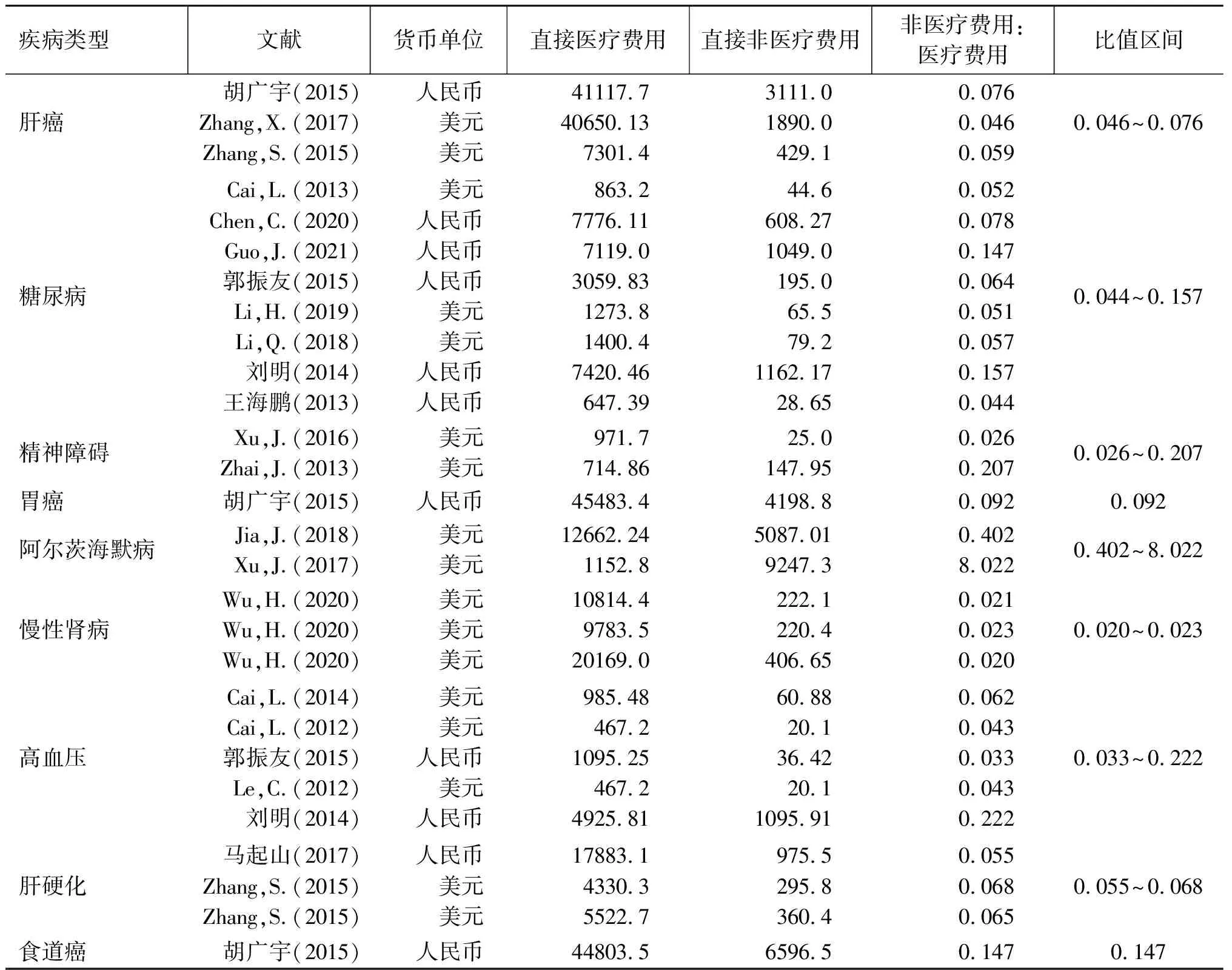
(续表4)
4 结果与分析
4.1 贫困人口个体疾病直接经济负担状况
2017-2020年全国贫困人口个体年均直接医疗经济负担处于前五位的重点疾病依次为慢性肾病、肺癌、肝癌、食道癌、胃癌,2017年个体年均直接医疗经济负担分别为34991.02元、24725.51元、24436.97元、18005.75元、17813.99元;2020年分别为34317.39、27007.19元、23631.62元、17782.90元、14607.08元,除肺癌外其余4类疾病的个体年均直接医疗经济负担都有所下降。缺血性心脏病、糖尿病、高血压、阿尔茨海默病等疾病的个体年均直接医疗经济负担相对较低。大部分疾病的个体年均直接医疗经济负担在2017-2020年间呈下降趋势,而阿尔茨海默病与精神障碍呈上升趋势(表5)。
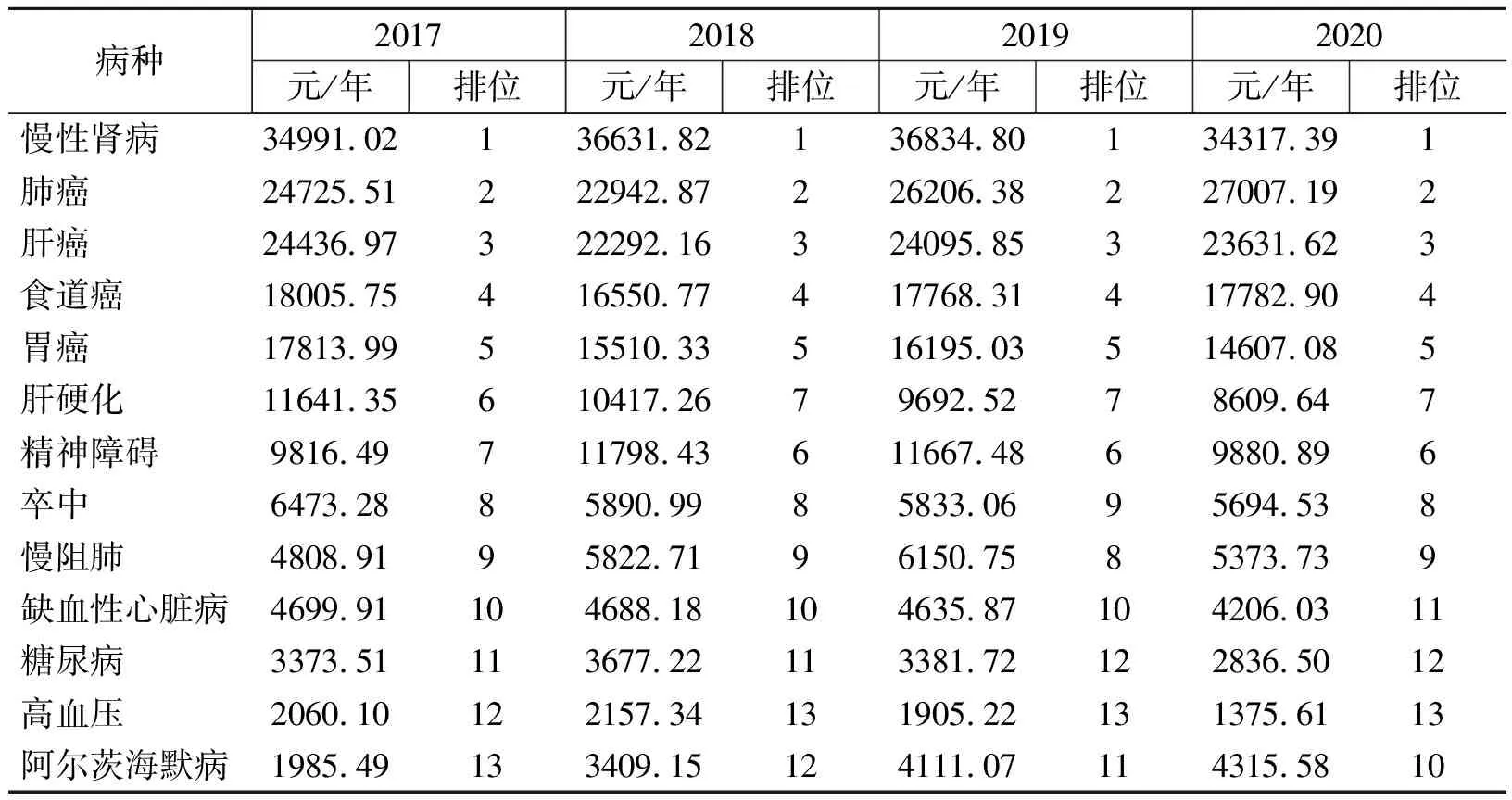
表5 2017-2020年贫困人口重点疾病个体年均直接医疗经济负担情况
2017-2020年,大部分疾病的个体直接医疗费用平均自付比例也都呈现波动下降趋势, 2017年平均自付比例最高的为肝癌(20.46%),2020年降至13.34%,排在胃癌之后(13.55%)。慢性肾病、精神障碍、慢阻肺、高血压等重点疾病的平均自付比例一直处于较低的水平,四年来一直在10%上下波动。2017-2020年四年间,各类重点疾病的自付比例差距逐渐缩小,不同病种间政策的补偿力度更加均等(表6)。
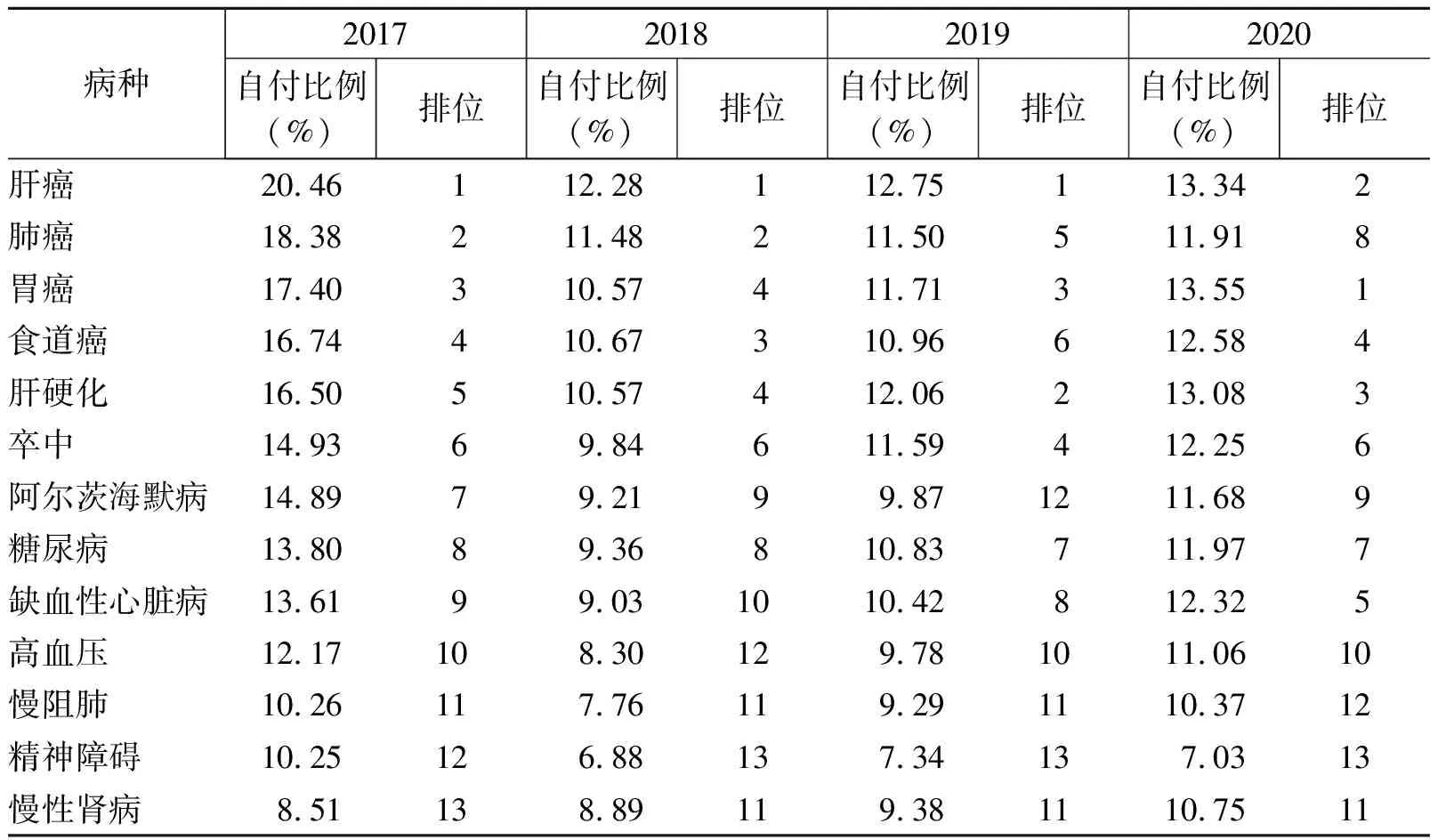
表6 2017-2020年贫困人口重点疾病个体直接医疗费用平均自付比例
2017-2020年,重点疾病个体年均直接非医疗费用都要远低于直接医疗费用,阿尔茨海默病为占比最高的病种,这与阿尔茨海默病患者所需照护成本较高有关(表7)。估算出的个体年均直接非医疗经济负担的比值区间差异在不同病种间是不同的,阿尔茨海默病的比值估算区间最大,其次是精神障碍、肺癌、肝癌、卒中以及缺血性心脏病;慢性肾病、糖尿病、肝硬化等疾病估算区间则较小。
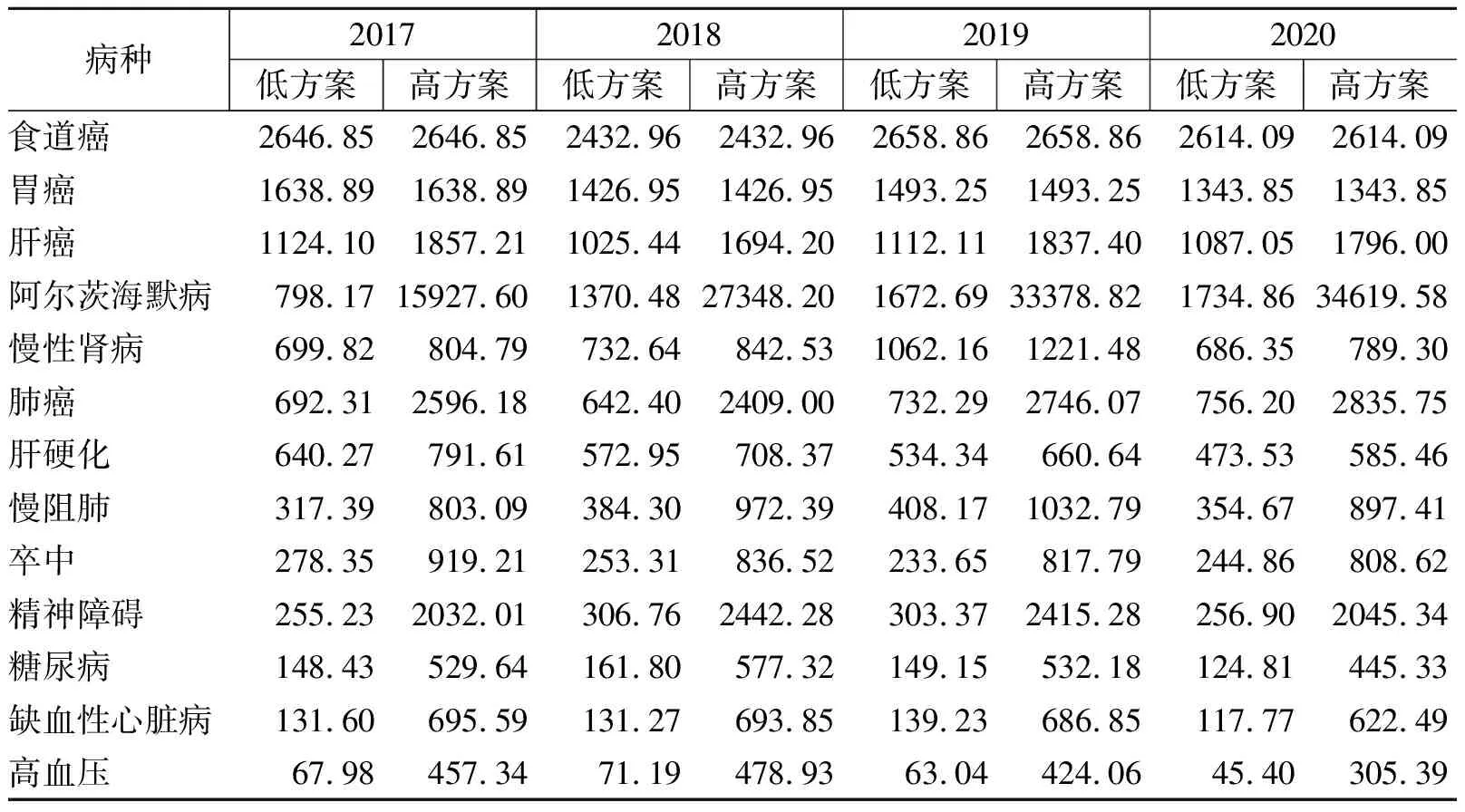
表7 2017-2020年贫困人口重点疾病个体年平均直接非医疗经济负担估算情况(单位:元)
4.2 贫困人口群体疾病直接经济负担状况
2017年,全国农村贫困人口就诊人数前五位疾病依次为高血压、缺血性心脏病、精神障碍、糖尿病以及慢阻肺,2018-2020年前五位病种无变化,仅具体排位发生了变化,高血压、缺血性心脏病始终位列就诊人数的前两位。2017-2020年,大部分重点疾病人均年就诊次数呈逐年提高趋势,慢性肾病的人均年就诊次数远高于其他疾病,这与慢性肾病患者发展到中后期需要进行持续性的透析治疗有关;肺癌、食道癌、肝癌、胃癌等恶性肿瘤也需长期治疗,其相应人均年就诊次数也较高。人均年就诊次数是疾病的严重程度的体现,年平均就诊次数越多,说明该疾病可能对患者的生活质量以及经济负担影响越大(表8)。
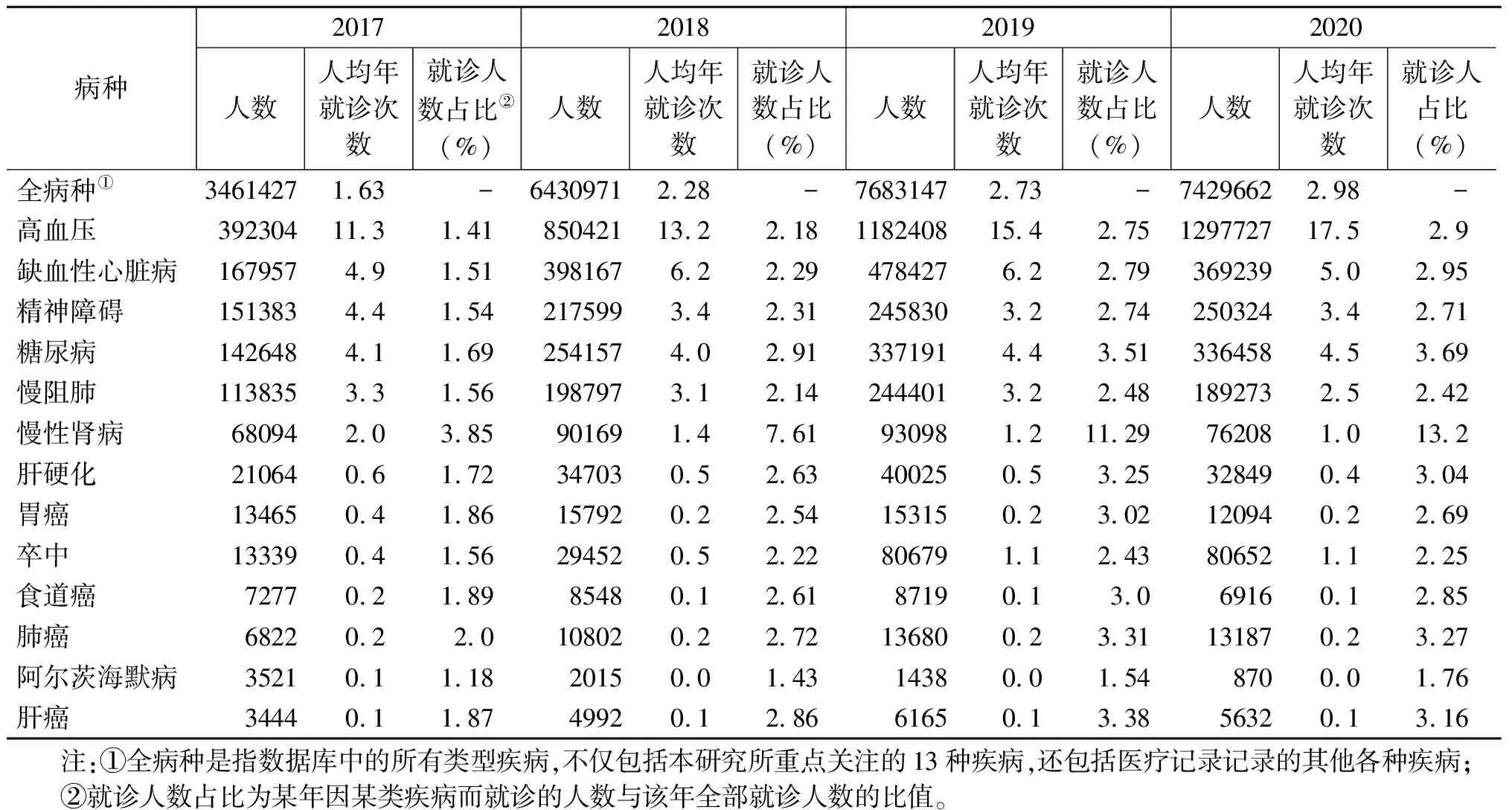
表8 2017-2020年贫困人口重点疾病就诊人数、比例及人均年就诊次数
2017-2020年间全国贫困人口重点疾病直接经济负担总体上处于前五位的为慢性肾病、精神障碍、高血压、缺血性心脏病、慢阻肺,2017年上述五类疾病人群直接经济负担分别为243033-243748万元,152469—179366万元,83485-98760万元,81149-90621万元,58355-63884万元;至2020年,分别上涨为266757-267541万元,253773-298542万元,184408-218148万元,159652—178288万元,108423-118696万元,上涨幅度1.10%至196.7%不等。与个体层面的直接经济负担相比,恶性肿瘤等重大疾病由于患者人数较少,给社会所带来的直接经济负担并不突出;相反,常见慢性病如高血压、缺血性心脏病、慢阻肺、糖尿病等由于现患率较高,就诊患者人数多,是贫困人口群体直接经济负担的主要疾病来源(见表9)。
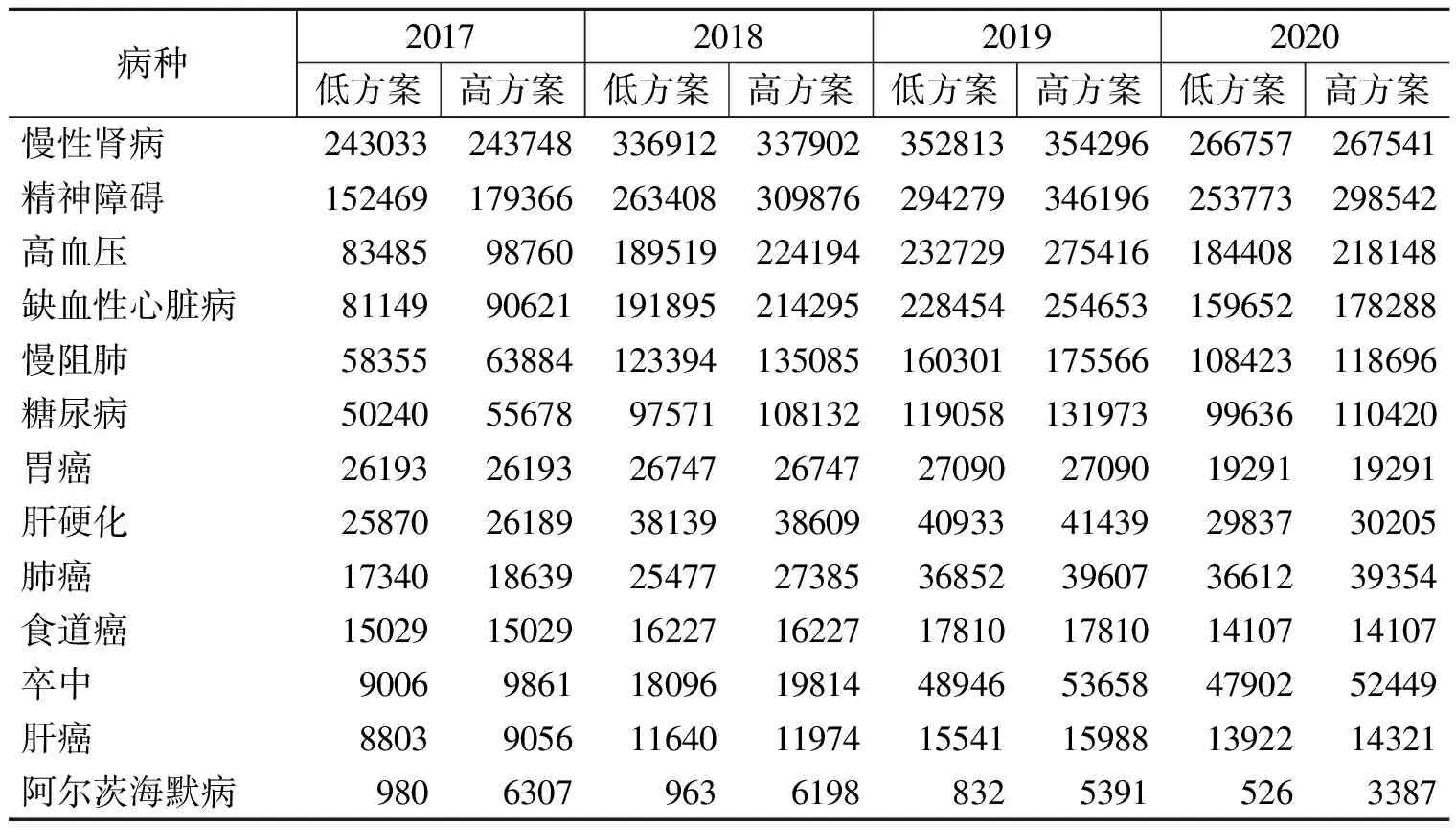
表9 2017-2020年贫困人口重点疾病社会直接经济负担情况(单位:万元)
4.3 疾病直接经济负担重点人群分析
分人群进行疾病直接经济负担分析的最佳系统综述方法,应获得各子群体直接非医疗经济负担文献的支持,但由于缺乏相关文献证据,本研究对疾病直接非医疗经济负担的测算方法采取的是等比例估算,不同子群体间的直接经济负担差异主要来自于直接医疗费用。本节将分性别、年龄、残疾状况对患者子群体年均直接医疗花费及年均自付医疗花费进行分析,从而识别出贫困人口中负担较重的重点人群,所使用的年均直接医疗费用、年均自付医疗费用,为2017-2020四年的平均水平(2)2017-2020四年平均水平的计算方法如下:年均直接医疗费用为某患者群体某病种四年直接医疗经济负担总额与四年内某病种患者群体总数的比值;年均自付医疗费用为某患者群体某病种四年自付医疗费用总额与四年内某病种患者群体总数的比值。。
造成男性患者与女性患者较重直接医疗经济负担的重点疾病大致相同,前五位均为慢性肾病、肺癌、肝癌、食道癌、胃癌,只是疾病排序存在性别差异。男性患者大多数病种的年均直接医疗费用较女性患者更高,男性患者的年均自付医疗负担相较女性也更重(表10)。
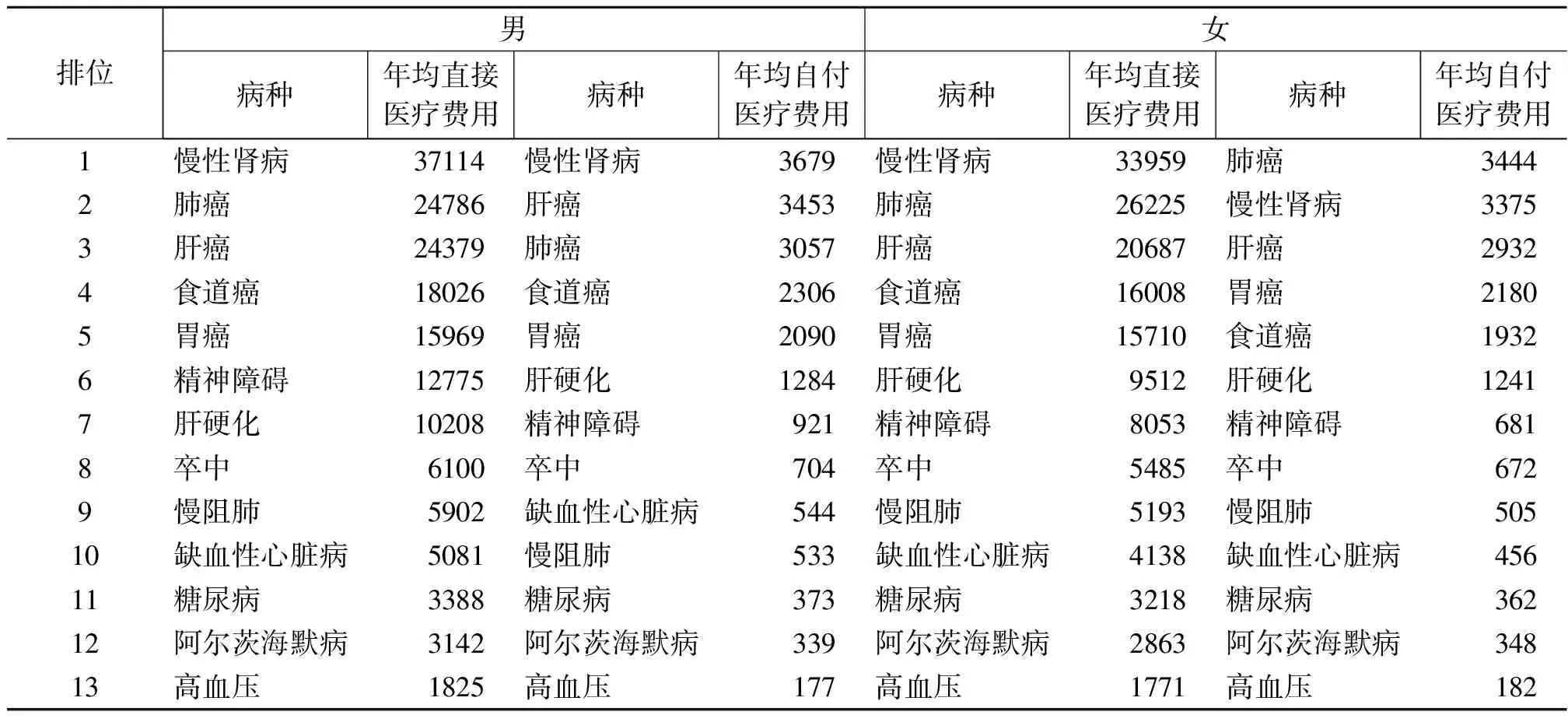
表10 分性别重点疾病直接医疗经济负担的比较(单位:元)
由于0-14岁的贫困患者罹患本研究所关注的重点疾病的人数较少,所以年均直接医疗费用的测算较为不稳定;本研究重点关注15-64岁适龄劳动人口和65岁及以上老年人口的疾病直接经济负担情况。从年均直接医疗费用绝对数来看,15-64岁的贫困患者群体承受的疾病直接医疗经济负担更重,年均自付医疗费用也较同病种的老年患者更高;慢性肾病、肺癌、肝癌、食道癌、胃癌是该年龄段人群年均直接医疗费用的前五位。而由于政策对不同病种补贴的不同,不同年龄段年均自付医疗费用的病种排位有所不同,15-64岁人群前五位依次是缺血性心脏病、胃癌、精神障碍、高血压、全病种,65岁及以上人群则依次是肝癌、肺癌、慢性肾病、食道癌、胃癌五种较严重的慢性疾病(表11)。
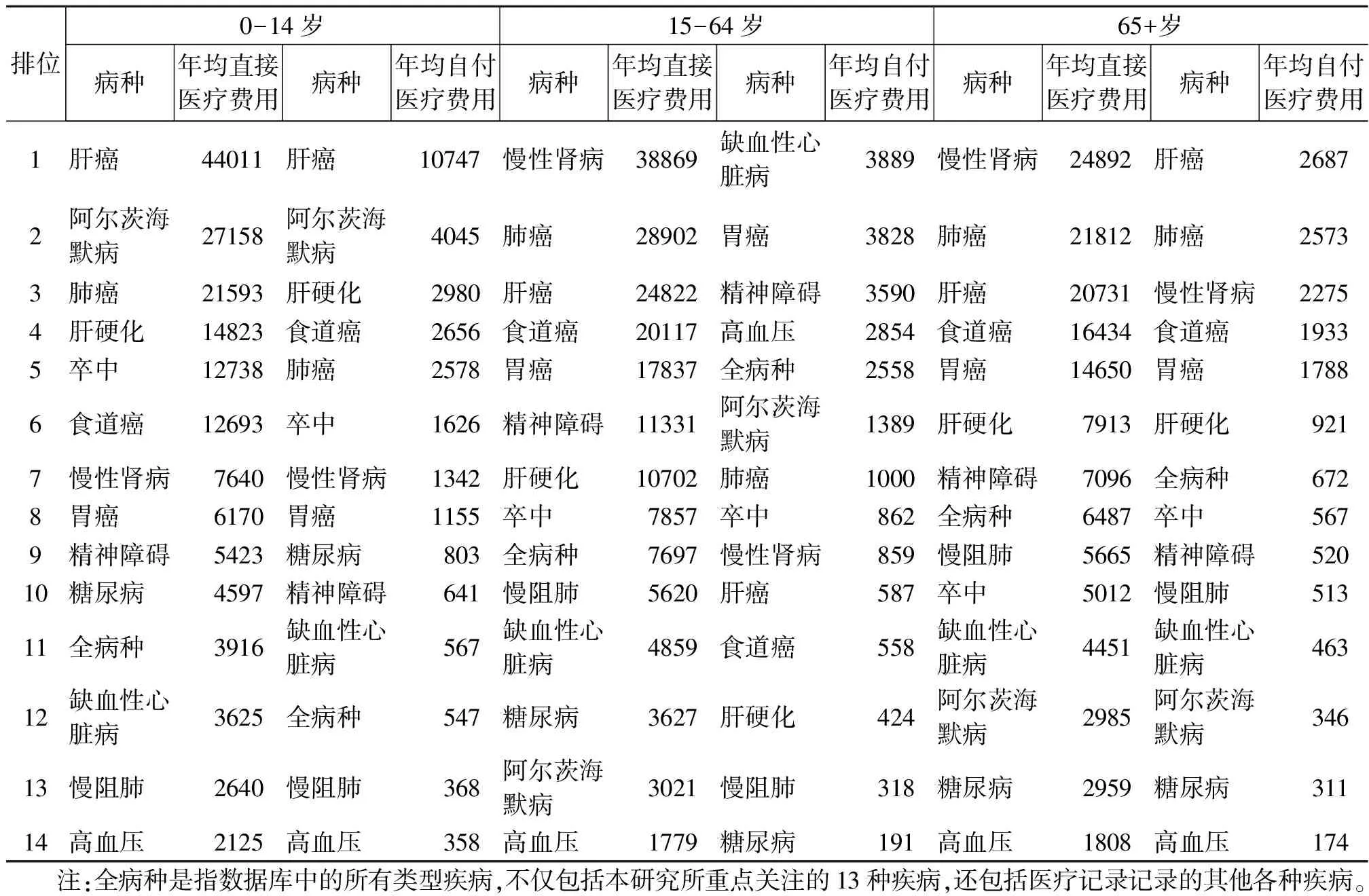
表11 不同年龄段重点疾病直接医疗经济负担的比较(单位:元)
残疾贫困患者群体年均直接医疗费用要高于非残疾人群,年均自付医疗费用也较同病种的非残疾人群更高。残疾人群年均直接医疗费用排名前五位的分别是慢性肾病、肺癌、肝癌、食道癌、胃癌,年均直接医疗费用分别为28958 元、23623元、22522元、17805元、17413元,与非残疾人群中的排序相同。对不同病种进行比较发现,慢性肾病、肾癌、肝癌、肝硬化四种疾病残疾患者群体年均直接医疗费用更低,食道癌、胃癌、精神障碍、全病种、卒中、慢阻肺、缺血性心脏病、糖尿病、阿尔茨海默病、高血压等疾病的年均直接医疗费用更高(表12)。
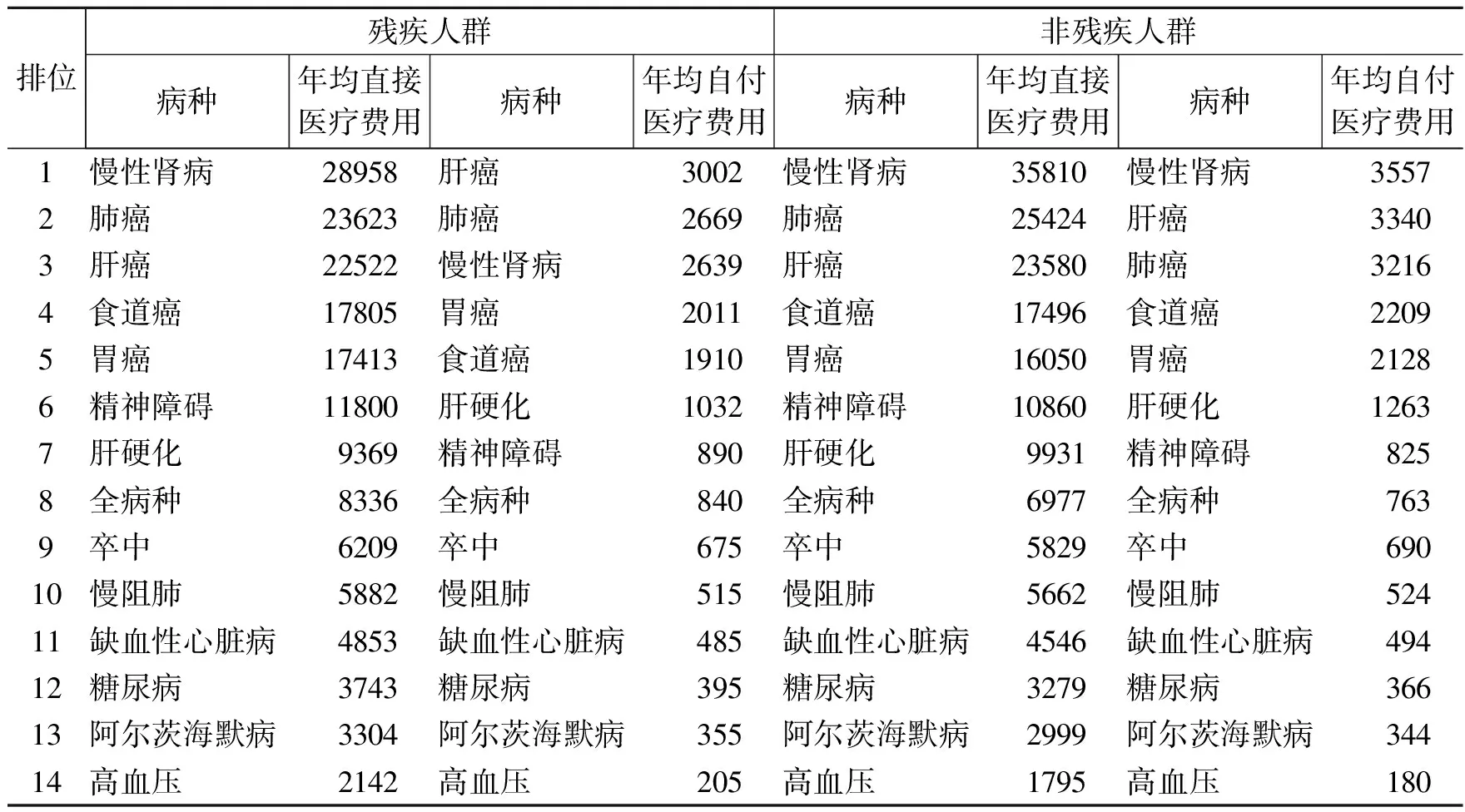
表12 残疾人与非残疾人群重点疾病直接医疗经济负担比较(单位:元)
5 结论与政策思考
5.1 结论与讨论
本研究对直接经济负担较重的重点疾病进行识别发现,2017-2020年农村建档立卡贫困人口直接经济负担最重的疾病在个体层面和群体层面有以下特征:慢性肾病、肺癌、肝癌、食道癌、胃癌位居个体直接经济负担前五位,根据研究结果可进一步测算2020年个体层面的疾病直接经济负担均值,分别为34317.39元,27007.19元,23631.62元,17782.90元,14607.08元;其中4项为恶性肿瘤,因其医疗支出总费用较高,造成较高自付医疗费用。慢性肾病、精神障碍、高血压、缺血性心脏病、慢阻肺是贫困人口群体直接经济负担排位前5的疾病,以2020年为例,分别为26.68-26.75亿元,25.38-29.85亿元,18.44-21.81亿元,15.97-17.83亿元,10.84-11.87亿元。这与研究结果中所提示的各病种就诊人数排序密切相关。
本研究对疾病直接经济负担较重重点人群进行识别发现,各类疾病患病水平具有显著年龄差异,直接经济负担最重的人群为男性人群、15-64岁劳动适龄人群及罹患残疾人群。男性贫困患者群体疾病直接经济负担更大,与女性之间负担差距较大,尤其体现在慢性肾病、肝癌、食道癌、精神障碍、慢阻肺等疾病。65岁及以上老年患者群体疾病直接经济负担较15-64岁劳动适龄人群更低,这一方面说明,我国贫困人口的重点疾病正向年轻化发展(向琴等,2020),另一方面,可能是由于劳动力人口发病急、病情更为剧烈的原因导致单次就诊花费更高(Kankeu,2013)。此外,由于劳动力人口拥有较高人力资本储备,对家庭的收入来源至关重要,一旦患病,个人及家庭更可能尽早投入更多的医疗费用(吴群红等,2021),从而显现出更重的个体疾病直接经济负担。
由于对贫困人口的统计口径存在不一致,我们无法通过国家和地区间的比较了解我国贫困人口群体疾病直接经济负担的相对水平。此外,由于本文所用数据为就诊记录,并不能直接计算出各类疾病的现患率水平,只能在一定程度上反映各类疾病在贫困人口中的流行状况与患者的医疗服务利用情况。囿于篇幅和数据可得性的原因,本研究尚未开展各类疾病直接经济负担影响因素的分析。但一些小范围低收入人群相关研究提示,针对迁延性慢性疾病,如高血压、糖尿病、缺血性心脏病等,应重点关注年龄(王浩武,2021)、抑郁(赵晨杰,2021)、婚姻状况、共病情况、医保类型(向琴等,2020)等因素的影响,针对精神类疾病,患者的社会经济地位、医保状况、家庭成员的照护等因素较为重要(Xu,2016),暴露于吸烟、饮酒等危险因素是恶性肿瘤直接经济负担的显著影响因素(Shi,2019)。
本研究在缺少全人群各类疾病直接非医疗费用等重要信息的情况下,利用系统综述法对直接经济负担进行了区间估算,这样的方法在一定程度上解决了利用大规模缺乏重要信息行政数据而导致估计不全的问题。然而,这种方法也存在着一定的局限性,即既有文献与本研究的调查对象并不能完全适配,导致估测的范围可能存在一定的偏差,由于不同文章的统计口径、调查地域及人群存在或多或少的差异,估算的高、低方案之间会产生一定的差距,进而可能会影响到整体估算的精度。
5.2 政策启示与思考
(1)从服务于国家建设“健康中国”、实现共同富裕的战略需求出发,要进一步加强低收入人群疾病经济负担、健康负担、政策效果评价的研究,为创新建立健康扶贫长效机制的科学决策提供更全面、更有力的证据。
利用系统综述法开展低收入人群的经济负担研究实属“不得已而为之”的方法,建议在卫健委“动态管理系统”数据库中补充完善能够服务于开展低收入人群疾病经济负担、健康负担、政策效果评价研究的完整信息,并基于更为精准的数据开展科学研究,为国家健康扶贫长效机制的不断完善提供全面有力的证据。这一工作既是国家实现 “健康中国”和“共同富裕”伟大战略目标的需要,也是医疗服务质量提升与优化、健康风险有效防控、成本管理科学化的需要。
(2)“增收减支”是降低高贫困风险家庭疾病直接经济负担的根本途径。
2020年底所有农村贫困人口已脱离绝对贫困,但其仍旧是低收入群体当中“脆性”最强、返贫风险最高的那部分群体。本研究并未将贫困人口家庭收入纳入直接经济负担的分析,原因在于研究中“贫困”人群的识别标准就是按照农民人均纯收入来划分的,人群间经济收入的异质性较小。2021年中央一号文件《关于全面推进乡村振兴加快农业农村现代化的意见》发布并指出,要让“农民富裕富足”(中共中央、国务院,2021),足以见得国家已经从推进农业现代化和农村现代化,为未来农村人口,尤其是刚脱贫的低收入农村人口的“增收”做好了顶层布局。相较于一般人群,农村刚脱贫的低收入人口通过减少患病带来 的“减支”则更不稳定。因此从政策与制度保障的角度,持续降低刚脱贫人口的健康风险,减少因病长期、大额的支出,将是巩固健康扶贫成果、高质量发展农业农村、如期全面建成小康社会的关键点。
(3)对刚脱贫人口直接经济负担排位靠前的重点疾病进行重点监测,维持精准施策的稳定性,实现医疗和非医疗费用的“减支”,助力健康乡村建设。
本研究结果已经提示,要对刚脱贫人口中终末期肾炎、恶性肿瘤、高血压、缺血性心脏病、慢阻肺、糖尿病等重点疾病进行重点监测,在脱贫人口收入水平得到下一个显著提升之前,维持精准施策的稳定性,避免政策过快撤出导致脱贫患者失去原有支持,进而导致新增贫困和再度返贫的发生。本研究发现健康扶贫期间贫困患者疾病直接经济负担明显减轻,这说明健康扶贫政策的精准实施从“减支”一侧大大减轻了贫困人口的直接经济负担。因此在巩固健康扶贫成果、建设健康乡村的过渡时期,还要进一步扩大大病专项救治范围,完善农村低收入人口重特大疾病医疗救助政策。进一步对刚脱贫且患有重特大疾病的老年人口、残疾人口实施托底保障之外,还应对劳动适龄人口制定降低直接经济负担的专项政策。可通过“互联网+健康扶贫”实现对高风险低收入人群的动态监测,实时更新服务对象的“进”与“退”。发展“智慧医疗”,提升医疗资源的“横纵网状流动”,提高优质资源可及性,加强远程诊疗、降低低收入人群的治病成本。
(4)通过精准识别低收入人群健康风险及变化趋势,缩小人口健康差距背后的机会不平等。
低收入人群与一般人群健康水平之间的差距仍旧存在,造成健康差异在不同群体之间产生的生物学和非生物学因素均可视之为健康风险。与城市相比,农村人居环境、基础设施和公共服务、医疗卫生事业等发展水平仍旧滞后,成为致贫最大的环境风险;低收入人群的社会经济地位、营养摄入与饮食习惯、生活方式与行为习惯也极大地增加了其患病的风险。机会与能力的不足是导致其医疗保障参与、卫生保健和基本公共卫生服务机会丧失的重要致因。缩小低收入人群和一般人群的健康差距,首先需要破除造成差距背后的机会不平等,要尽可能消除城乡间、地区间医疗服务利用不平等、医疗可及性不平等、卫生筹资不平等,逐步消除与社会经济地位相关的健康不平等现象(Mackenbach et al.,2008)。
(5)将农村地区医疗卫生基础设施建设、服务能力建设,医疗保障能力建设有机结合,加强各项保障的制度的有效衔接,促进乡村振兴战略目标的实现。
原贫困地区医疗卫生基础设施建设、服务能力建设、医疗保障能力较脱贫攻坚之初有了较大的提升,但仍与非贫困地区存在不小的差距。未来在加大医疗卫生基础设施建设投入的同时,可以考虑在原贫困地区设立全科医生特殊岗位,并给予相对优厚的待遇;建立农村定向医学生免学费培养或高额奖学金制度;根据地区实际情况设立“紧缺人才”专项引进项目等,通过吸引人才、留住人才,提升医疗服务能力,降低转诊几率,从而降低低收入人群的疾病直接经济负担。将刚脱贫人口的基本医保、大病保险、医疗救助和兜底保障金进行统一管理,降低管理成本,实现最大效益。除此之外,亟需加强卫生保健的宣传力度,提升保健意识,减少低收入人群延迟就医、自我诊疗、消极忍耐、不良健康状态代际传递现象的发生,避免疾病迁延造成更大的经济负担。

