伴听神经侵犯的肺腺癌脑膜转移的T1-SPACE或T1-CUBE MRI强化特点分析
吕悦雷 顾 华 孙 佳 蒋 涛
脑膜转移又称脑膜癌病,是指恶性肿瘤细胞通过血行转移、淋巴系统转移、脑脊液种植播散至脑膜或邻近肿瘤直接侵犯脑膜的一种严重病变,临床表现为脑、脑神经和脊髓受损的症状。肺腺癌柔脑膜转移(leptomeningeal metastasis, LM)发生率为3.8%。肺癌LM患者预后差,非小细胞肺癌LM患者中位生存期仅为3.6~11.0个月[1]。磁共振T1增强扫描已成为评价脑膜转移的首选影像学检查,肺腺癌脑膜转移伴有听神经受累的情况相对少见,本文回顾了笔者所在医院近期13例伴有听神经受累的肺腺癌脑膜转移病例图像,图像为3D-T1SPACE或CUBE序列增强扫描图像,总结了脑膜转移的三维增强扫描强化特征及听神经强化特点,旨在提高对3D-T1SPACE或CUBE增强扫描评价脑膜及听神经转移准确性的认识,以期更早地发现脑膜转移。
对象与方法
1.研究对象:回顾性分析笔者医院2020年3~12月在3.0 Tesla 磁共振(西门子公司Prisma和GE公司Discovery 750)进行MRI增强扫描检查的颅内转移瘤患者共计76例,本研究经首都医科大学附属北京朝阳医院医学伦理学委员会审核通过。参考美国临床肿瘤学会指南、美国国家癌症网指南及其他相关文献制定的脑膜转移诊断方法,通过脑脊液检查确诊或者结合影像、临床表现综合诊断来最终确诊[2]。
2.检查方法:磁共振扫描序列包括传统的横轴位T1WI、T2WI、DWI、冠状位T2-FLAIR和矢状位三维T1WI增强扫描,本研究采用的增强扫描序列包括3D T1各向同性的SPACE序列(Magnetom Prisma,德国西门子公司)及CUBE序列(Discovery MR 750,美国GE公司)。① SPACE序列采用20通道头线圈,头先进、仰卧位扫描,按0.1mmol/kg用量经肘静脉手动注射对比剂——钆喷酸葡胺(北京北陆药业股份有限公司)后扫描T2WI及DWI序列,然后扫描SPACE序列;SPACE序列参数: FOV=27cm×27cm,TR=640ms,TE=14ms,矩阵大小=256×256,层厚=1.0mm,采集时间=4min29s,平均采集次数Average=1.0;② CUBE序列采用8通道头线圈,采集流程同SPACE序列,CUBE序列参数:FOV=25.6cm×22.4cm,TR=420ms,TE=20ms,矩阵大小=256×224,层厚=1.0mm,采集时间=4min24s,平均采集次数NEX=1.0。
3.图像分析:异常强化评价标准:(1)硬脑膜-蛛网膜型:沿颅骨内板走行的弯曲线状强化范围超过3cm或结节状强化灶,不伸入脑沟和基底部脑池。(2)软脑膜-蛛网膜型:蛛网膜下腔内弥漫性线状或结节状强化,并伸入脑沟、脑池,脑底池、侧裂池多见。(3)脑实质内任何新出现的强化灶。(4)听神经:正常听神经不强化,任何前庭或蜗神经的强化。本研究结果判定均由两位高级职称磁共振诊断医生共同阅片,如有分歧,经讨论达成一致意见。
从脑实质转移、硬脑膜及柔脑膜转移、听神经及其他脑神经强化情况等方面评价颅内转移瘤的强化特点。
结 果
1.一般资料:76例颅内转移瘤患者,发现伴有脑膜转移的病例共38例。其中原发灶为肺腺癌的患者共32例,排除6例原发灶为其他肿瘤的病例(包括多发骨髓瘤、淋巴瘤、乳腺癌、肾癌、胃癌、子宫内膜癌各1例)。共13例肺腺癌患者存在明确听神经受累,其中8例男性,5例女性,患者平均年龄为61.00±9.57岁。13例确诊病例中2例进行了脑脊液检查,均提示脑脊液微量总蛋白及白细胞数升高,其中1例患者还伴有糖及氯含量减低,另外1例在脑脊液中检测到淋巴细胞与细胞核异型性细胞;余11例病例均结合影像、临床表现综合诊断。4例患者出现脑神经相关症状包括面部及舌头麻木(2/13)、面瘫(1/13)、活动性眩晕(1/13)、听神经相关症状(如听力下降和耳鸣,2/13)、味觉异常(1/13)。13例病例中,8例为CUBE增强图像,5例为SPACE图像。
2.MRI强化特点:11例(11/13)可见脑实质内转移灶同时伴有脑膜转移,其中9例(9/11)同时存在硬脑膜转移和柔脑膜转移,2例(2/11)仅为柔脑膜转移;余2例(2/13)患者无脑实质受累,仅表现出脑膜转移。(1)脑实质转移特点:1)11例患者脑实质转移灶均表现为结节样化;结节虽大小不等,但多不超过2cm,直径1.5~36.3mm,平均直径为6.0±5.1mm;有1例同时伴有左侧颞枕叶脑实质不规则斑片样强化(图1),少数病例表现为结节样强化灶伴环形强化灶(3/11)。2)5/8例同时累及双侧大脑和双侧小脑实质,2例仅累及左侧大脑、1例累及双侧小脑;累及双侧大脑、累及双侧小脑的比例分别是6/10、7/9。3)病变分布以皮质及皮质下白质为主,可伴或不伴深部白质受累,此外,有2例患者脑干受累,1例患者双侧丘脑受累,2例患者基底核区受累(表1)。(2)脑膜转移、听神经及其他脑神经强化特点:1)13例脑膜转移中表现为全脑膜强化11例,仅表现为软脑膜强化2例(表2)。硬脑膜、软脑膜或全脑膜受累强化方式均可分为线样强化为主型(图1)、结节样强化为主型两大类,以线样强化为主型更多见。2)有2例患者仅听神经单独受累、其他脑神经未见异常强化;11例患者除听神经侵犯外,其他脑神经均可见不同程度受累,以面神经(7/11)与三叉神经受累最多见(7/11),其次是视神经(4/11),其余Ⅰ(1/11)、Ⅲ(1/11)、Ⅳ(0)、Ⅵ(0)、Ⅸ~Ⅻ(1/11)脑神经均少见。其余脑神经强化方式表现为结节样强化或线样强化、或两者混合型(表3)。3)按照强化方式分型:软脑膜转移的强化方式分为线样强化为主型、结节样强化为主型;听神经强化方式分为线样强化(7/13)、结节样强化(4/13)、混合型(2/13)。11例软脑膜强化方式与听神经强化方式接近,以线样强化更多见;2例略有差异表现为听神经混合型强化,而软脑膜表现为线样强化为主型。双侧听神经受累9例,单侧受累4例。
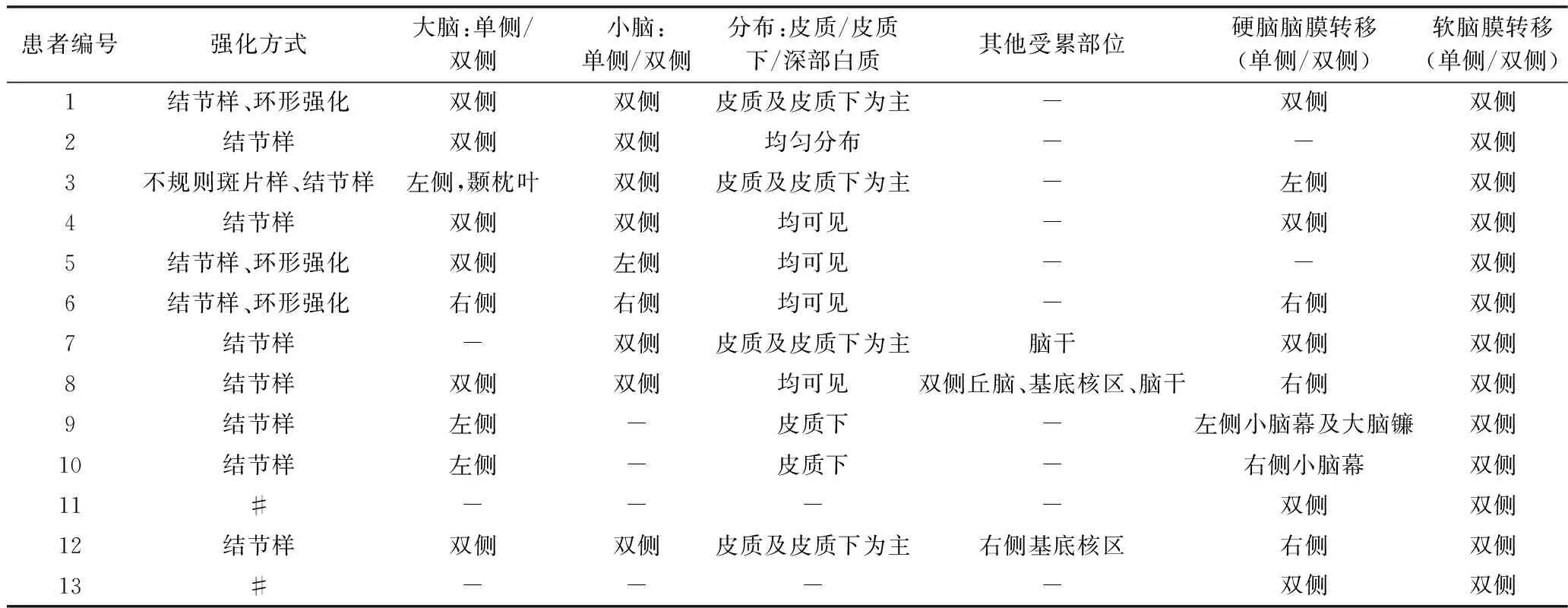
表1 脑实质转移病灶MRI强化特点

表2 不同脑膜转移的统计 (n)

表3 听神经以外脑神经受累情况
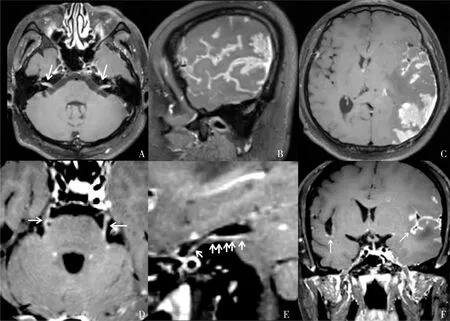
图1 T1 SPACE增强扫描A.双侧面神经及听神经增粗、线样强化(白箭头所示);B、C.左侧顶枕叶脑实质不规则斑片样强化灶,周围脑沟软脑膜不均匀增厚呈线样强化伴结节样强化,左侧中线结构右移;D.横断面双侧三叉神经线样强化(白箭头所示),双侧小脑点状强化灶;E.左侧三叉神经斜矢状面重建(白箭头所示);F.双侧侧裂池软脑膜线样强化(白箭头所示),左侧为著
讨 论
肺癌脑膜转移的发生率为5%~10%,肺腺癌的LM中1/3伴有脑实质转移[3]。由于LM的临床表现复杂多样,缺乏特异性,一般的常规检查很难早期诊断,临床上很容易误诊和漏诊。近年来,随着肺癌疗效的提高,肺癌患者生存期的延长以及新的医学检查手段不断涌现,LM的发生率逐年增加。因此,临床上应对LM给予足够的重视。
磁共振增强扫描是评价肺癌脑转移的首选影像学检查方法,分辨率为1mm各向同性的三维T1加权增强扫描(T1WI 3D-TSE,包括SPACE、CUBE及VISTA)已成为脑转移瘤协作组推荐的评价脑转移瘤的最理想成像序列[4,5]。此外,多数研究表明,T1WI 3D-TSE在评价脑膜病变方面优于传统二维的自旋回波增强扫描及梯度回波(MPRAGE等)增强扫描序列[6~10]。T1WI 3D-TSE增强扫描应用于脑病变的容积成像技术特点包括各向同性的3D-TSE 薄层(≤1mm)T1增强扫描,提高了信噪比,采用可变多反转角和超短回波间隙,支持长回波链扫描,缩短了扫描时间,降低了SAR值和长回波链带来的“模糊效应”;支持任意角度重建,利于细小解剖结构区域(脑神经)的病变显示;抑制脑血管内的血流信号(黑血序列),减低灰白质对比,突出病变的强化效果,提高了转移瘤的检出率和对比噪声比。
1.T1WI 3D-TSE增强扫描脑实质转移特点:本研究中脑内转移灶以双侧大脑、小脑实质同时出现的小结节样强化灶为主要表现,病变主要分布在皮质及皮质下,结节多<2cm,这与既往文献报道相一致[11~13]。一方面可能与脑内动脉血液供应的特殊性有关,大脑灰质的血液为脑白质的3~4倍,解剖上供血动脉在灰、白质交界面上突然变细,使瘤栓大多阻滞于灰白质交界区,尤其是大脑中动脉分支末梢处,进而破坏了血-脑脊液屏障而发生强化[13]。另一方面,本研究中采用1mm各向同性的3D-TSE序列扫描,较传统二维厚层的自旋回波以及三维梯度回波增强扫描能够发现更多以及更小的强化灶,本研究中最小的病灶直径仅有1.5mm,传统增强扫描很容易遗漏掉此类病灶[14, 15]。文献报道脑转移瘤强化以环形强化较多见[13, 16]。本研究以结节样强化为主,环状强化较少见,可能原因是本研究中脑实质转移灶多为较小结节,转移瘤病灶中心与边缘血供分布较均匀,病灶中心为实性成分尚未发生坏死而发生强化;此外结节样强化可能与腺癌肿瘤细胞排列紧密,肿瘤内新生毛细血管壁通透性增加有关[17]。
2. T1WI 3D-TSE增强扫描脑膜强化特点:脑膜强化可分为硬脑膜-蛛网膜型、软脑膜-蛛网膜型、全脑膜型3种类型[18, 19]。本研究中脑膜转移病例(11/13)同时伴有脑实质内转移灶,并且多数(9/11)为全脑膜型。推测可能是因为软脑膜的供血血管与脑实质的供血血管一致,均由颈内动脉供血,且血供丰富,瘤细胞进入的机遇和数量占优势,因此脑实质内转移常常伴有软脑膜-蛛网膜转移[12]。本研究中多数为全脑膜转移,其次是软脑膜转移。硬脑膜转移发生强化可能机制包括:①硬脑膜缺乏血-脑脊液屏障,肿瘤细胞易通过脑膜中动脉血液循环直接转移至硬脑膜;②通过血行转移至脑实质后,位于皮质浅部的肿瘤侵犯邻近硬脑膜;③由于柔脑膜转移、血行转移或淋巴转移引起的肿瘤细胞沿脑脊液播散种植在蛛网膜表面所致[20]。软脑膜强化主要是由于肿瘤细胞破坏了血-脑脊液屏障,该屏障通透性增加,进而钆剂可透过它进入脑脊液,使软脑膜发生强化。本研究中脑膜转移,表现为全脑膜强化为主或软脑膜强化,强化方式以线样强化为主型更多见,与文献报道一致,反映了转移瘤沿软脑膜的弥漫性浸润[20, 21]。
3. T1WI 3D-TSE增强扫描脑膜转移、听神经及其他脑神经强化特点:本研究发现,听神经转移多合并其他脑神经强化,以面神经及三叉神经最多见,这与既往研究报道结论一致[22, 23]。内听道内部最外层脑膜是硬脑膜,听神经与面神经伴行,神经束表面是软脑膜,软脑膜外面是脑脊液,因此从解剖结构和理论上讲,任何硬脑膜及软脑膜病变均可累及内听道内的听神经或面神经,可解释本研究中的听神经与脑膜强化方式均以线样强化更多见。1mm各向同性的3D-TSE T1增强扫描可通过重建内听道斜矢状位图来辨别听神经与面神经的解剖位置。三叉神经强化的原因包括三叉神经脑池段是最粗大的脑神经,易于显示,并且自脑干发出,脑池段走行于桥前池,为脑脊液环绕,处在脑脊液循环主要通路中,肿瘤细胞可沿脑脊液播散至三叉神经或软脑膜直接侵犯三叉神经。听神经转移既往研究较少报道,可能与听神经转移发生率较低有关,另一方面可能与既往研究中采用的传统二维增强扫描序列层厚较大有关,由于部分容积效应,听神经强化传统序列难以显示。肺癌脑膜转移患者出现脑神经相关症状时,对应脑神经可出现增粗呈线样强化或结节样强化,此时,脑实质或软脑膜已出现较明显异常强化灶(4/13),建议行3D SPACE或CUBE T1增强扫描,全面的评价脑内及脑膜、脑神经受累情况。
4.鉴别诊断:伴听神经侵犯的肺腺癌脑膜转移以线样脑膜强化为主,也可出现结节样强化,需要与脑膜瘤、听神经瘤、感染性病变、肥厚性硬脑膜炎、低颅压综合征等鉴别。在3D-TSE T1增强扫描图像上出现听神经强化时,如果有脑实质转移灶的存在,或者是多发脑神经异常强化,结合明确肺腺癌肿瘤病史,应首先考虑到脑膜转移存在。脑转移瘤患者,要注意观察有无硬脑膜及柔脑膜强化,如有上述情况,还要注意观察有无脑神经的强化,尤其是听神经强化。
本研究不足之处在于是回顾性研究并且样本量小。由于肺腺癌听神经转移瘤本身发生率很低,以后采用统一3D-TSE T1(SPACE或CUBE)增强扫描方案的较大样本量的前瞻性研究能更好地验证本研究的结论。
总之,分辨率为1mm各向同性的3D-TSE T1(SPACE或CUBE)增强扫描,在可接受的扫描时间内能够发现脑实质内转移瘤灶的同时,可以较清晰地显示脑膜转移情况以及包括听神经在内的脑神经受累情况,对临床诊疗具有重要意义。

