高细胞亚型甲状腺乳头状癌23例临床病理分析
巴 根,王冬海,张 丰,田 静,任 力
甲状腺乳头状癌(papillary thyroid carcinoma, PTC)亚型众多,其经典型PTC(classical of papillary thyroid carcinoma, c-PTC)预后良好,主要病理表现为有纤维血管轴心组成的真性乳头,核内包涵体、核沟等。而高细胞亚型PTC(tall cell variant of papillary thyroid carcinoma, TCV-PTC)易发生甲状腺外侵犯(包括包膜、血管、神经及骨骼肌侵犯等)和淋巴结转移等[1-3]。WHO(2017)甲状腺肿瘤分类对TCV-PTC的诊断标准为肿瘤细胞除具有PTC典型特征,需满足细胞高度是宽度的2~3倍[即高细胞(tall cell, TC)],且≥30%的肿瘤细胞符合标准。本文现初步探讨TCV-PTC的临床病理学特征及诊断标准。
1 材料与方法
1.1 材料回顾性分析2014年1月~2019年12月中国人民解放军空军特色医学中心存档的585例PTC,依据病理结果筛选出TCV-PTC、合并TC占比<30%的c-PTC(c-PTC+TC)和c-PTC病例。
1.2 方法
1.2.1分组 将所选病例分为TCV-PTC组、c-PTC+TC组和c-PTC组。分别将TCV-PTC组和c-PTC+TC组的患者确诊年龄、性别、肿瘤直径、病灶个数、甲状腺外侵犯率、淋巴结转移率与c-PTC组进行对比分析。
1.2.2免疫组化与基因检测 标本均经10%中性福尔马林固定,常规脱水、石蜡包埋、制片及HE染色。免疫组化染色采用SP法,使用实时荧光定量PCR法检测BRAF V600E基因突变情况。TTF-1抗体购自北京中杉金桥公司,石蜡包埋组织DNA提取试剂盒购自北京厚生博泰公司,BRAF V600E突变检测试剂盒购自厦门艾德公司,具体操作步骤均严格按试剂盒说明书进行。
1.3 统计学分析采用SPSS 19.0软件对所有数据进行统计学分析。组间差异性比较采用χ2检验和Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结果
585例PTC中TCV-PTC组23例,c-PTC+TC组107例,c-PTC组455例。所有病例均未发生远处转移。镜下可见TCV-PTC组肿瘤组织具有c-PTC的典型乳头状结构(图1),同时混合有管状和条索状结构,肿瘤细胞高度为宽度的2~3倍(图2);TTF-1呈胞核阳性,核呈卵圆形并部分重叠,核内可见核沟和假包涵体(图3)。在11例甲状腺外侵犯病例中,9例发生包膜侵犯(图4)、1例血管侵犯(图5)、1例骨骼肌侵犯(图6)。从TCV-PTC组中随机抽取9例进行BRAF V600E突变检测,突变率为100%(9/9)。TCV-PTC组中19例患者行全甲状腺切除术,22例患者行颈部淋巴结清扫术。
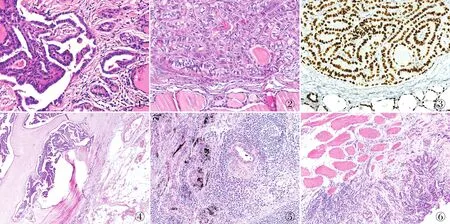
图1 c-PTC的典型乳头状肿瘤结构 图2 TCV-PTC的管状和条索状结构,胞质嗜酸性 图3 TCV-PTC肿瘤细胞TTF-1胞核阳性,SP法 图4 TCV-PTC肿瘤细胞侵犯包膜 图5 TCV-PTC肿瘤细胞侵犯血管 图6 TCV-PTC肿瘤细胞侵犯骨骼肌
其后分别将TCV-PTC组和c-PTC+TC组的临床病理资料与c-PTC组进行对比分析。TCV-PTC组在患者确诊年龄、性别构成、病灶个数和淋巴结转移率与c-PTC组相比差异均无显著性(P>0.05),但TCV-PTC组肿瘤直径大于c-PTC组(P=0.003),并且甲状腺外侵犯率高于c-PTC组(P=0.001)。c-PTC+TC组在患者确诊年龄、性别、病灶个数和甲状腺外侵犯率与c-PTC组相比差异均无显著性(P>0.05),但c-PTC+TC组肿瘤直径大于c-PTC组(P<0.000 1),并且淋巴结转移率高于c-PTC组(P<0.000 1)。
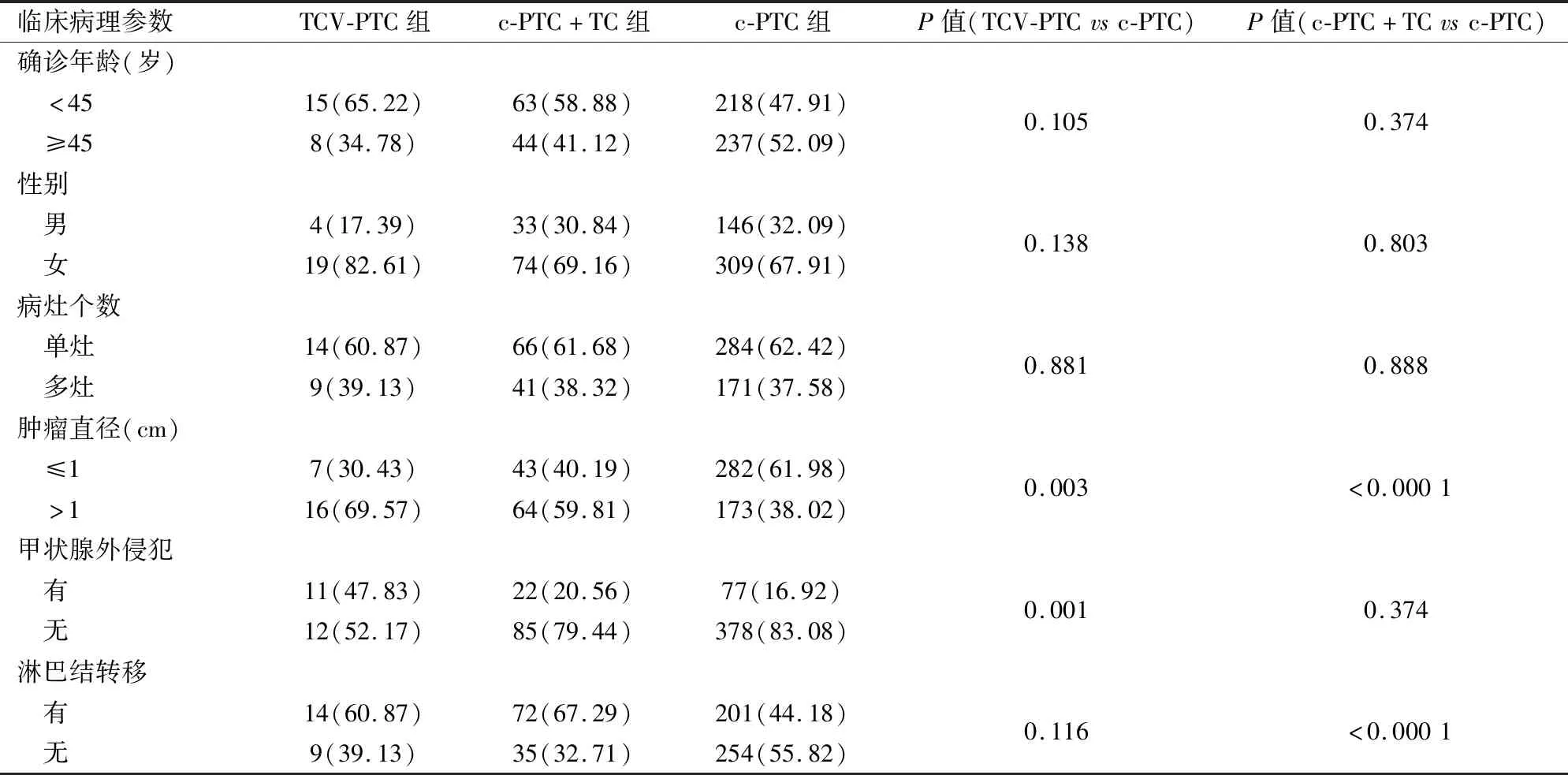
表1 TCV-PTC组、c-PTC+TC组与c-PTC组患者临床病理特征对比分析[n(%)]
3 讨论
TCV-PTC被认为是PTC的一种高侵袭性病理亚型,WHO(2004)甲状腺肿瘤分类中TCV-PTC的诊断标准为肿瘤细胞高度是宽度的3倍,且TC比例≥50%。但不同研究对于TCV-PTC的诊断标准始终存在争议[4-8],某些学者[5, 7]甚至发现仅合并≥10%的TC,即可使c-PTC的甲状腺外侵犯率、淋巴结转移率等明显升高,因此,WHO(2017)甲状腺肿瘤分类将TCV-PTC的诊断标准进行了调整。尽管如此,其后仍有研究[4, 9-11]使用WHO(2004)甲状腺肿瘤分类诊断标准,Wong等[4]回顾分析97例既往诊断为TCV-PTC、c-PTC+TC和c-PTC的病例,依照WHO(2017)甲状腺肿瘤分类诊断标准纳入TCV-PTC的病例增高至原来的3倍,但全部PTC病例中仅TC占比≥50%的病例具有明显侵袭性和继发基因突变。于此同时,Bongers等[12]采用类似办法研究却发现TC占比≥10%即与不良预后明显相关。鉴于TCV-PTC的诊断标准尚存在争议,Vuong等[10]认为在合并TC的PTC病理报告中均应标出其占比,以协助判断肿瘤的预后。
本实验与多数使用TC占比≥30%分组标准的研究结果[5-6, 12]基本一致,TCV-PTC组肿瘤直径大于c-PTC组并且甲状腺外侵犯率高于c-PTC组。因PTC的高侵袭性与BRAF V600E突变密切相关,本实验对TCV-PTC组进行随机抽样检测并测得突变率为100%,与Wong等[4]的结果相吻合。鉴于TCV-PTC的高侵袭性,多数病例需行全甲状腺切除手术+颈部淋巴结清扫[1,5,9],本组多数TCV-PTC患者均采用此治疗方案。
综上所述,本实验结果显示,TCV-PTC与c-PTC相比更具有侵袭性。由于本组病例数量有限并且目前TCV-PTC的诊断标准尚存在争议,因此有必要对采用WHO(2017)诊断标准的研究进行Meta分析,并开展多中心临床实验以进一步探究TCV-PTC的准确定义,从而帮助患者寻找最佳的诊治路径。

