国内外医院学科评估现状的比较与启示
范嘉音,贾莉英
1山东大学齐鲁医学院公共卫生学院卫生管理与政策研究中心,山东济南,250012;2国家卫生健康委员会卫生经济与政策研究重点实验室(山东大学),山东济南,250012
自2009年深化医药卫生体制改革以来,我国的医疗服务体系不断扩大和完善,已达到城乡覆盖、辐射全国的规模,且结构完整、学科齐全,部分专业的医疗水平接近或进入国际前列[1]。为了在医疗市场中突出核心竞争力、巩固增长态势,医院需要以先进的理念和技术为支撑来提高自身医疗水平和服务质量,深入推进学科建设[2]。同时《公立医院改革试点的指导意见》 《关于加强三级公立医院绩效考核工作的意见》等一系列政策的出台为医疗服务体系的建设和发展带来机遇,加强公立医院学科建设成为其中的重要环节。学科建设离不开对学科现况及其发展形势的评估,因此通过一定的评估体系准确并科学评估各学科,发现学科的问题和短板,成为医院学科发展的关键任务。
1 医院学科评估及分类
1.1 学科评估的概念
学科评估是学科建设的核心内容之一,指将管理学原理和统计学方法相结合,参照一定的评估标准,对医院各学科的建设现状及发展方向、人才队伍结构、区域布局情况、未来发展潜力等方面进行系统分析,进而得出评估结果[3]。学科评估能够帮助医院认识学科实际情况,找出学科建设中的各种不足,从而提出改进学科建设的针对性措施,实施学科动态管理,促进学科内涵建设,形成学科优势,带动医院全面发展[4]。
1.2 学科评估的分类
根据评估目的和评估主体的不同,学科评估可以分为鉴定评估、水平评估、选优评估三种形式。鉴定评估,主要是由国家、地方政府相关部门主导,组织医疗卫生行业专家按照相应的评估标准和程序,以公开、公正、公平的原则评审学科在一定时间、条件下是否按建设要求开展相关工作,以及对取得的建设成果进行评判。水平评估,大多是由相对独立的第三方组织开展的评审项目,即专家或机构基于一定的数据资料对医院及其专科医疗水平进行评估。选优评估,一般在医院内部进行,即医院组织专业人员对内部各专科客观评价,比较优势、劣势,从而选出基础好、实力强的专科作为重点学科来建设,国内医院选优评估多采用等级分类指标。
2 医院学科评估体系的构建原则与方法
2.1 学科评估体系的构建原则
在选取评估指标时要遵循以下五项原则[5-6]:①科学性,指标的定义采用公认的概念,能客观反映学科的水平和能力,经过充分论证且获得专家认可;②系统性,整个指标体系应该层次分明、逻辑清晰,各指标排列合理、有机结合,保证指标体系的测评达到最优;③代表性,根据不同的考核维度,学科可评估内容较多,但指标数量应设置合理,因此要选取起关键作用、能突出学科水平的指标;④可行性,评估指标应当简单易行,评估标准应具体清晰,方便评估人员实际操作,使获得的数据真实规范;⑤可比性,选取的指标不仅能对同一学科不同时期比较,也能对不同的学科进行客观比较。
2.2 学科评估体系构建的相关方法
在构建指标体系时,问卷调查法经常用在实地考察中,便于了解医院的基本情况与学科特色;文献研究法、头脑风暴法、德尔菲法来选择指标并加以筛选,在确定指标权重时应用层次分析法、均值法、界值法[7-10]等方法。如果评估指标较少且评估结果不受指标计量单位影响,不需要人为确定权重,可以选用非参数数据包络法[11]。不同的研究方法适用范围略有不同,要根据实际情况进行选择。
3 国内外医院学科评估现状
3.1 国外医院学科评估现状
在发达国家中,美国是全球最早对医疗机构进行评审的国家,美国外科医师学会在1913年成立,并于1917年提出5项最低标准,主要评估医院的组织架构、医护人员资质、管理规章制度、病案质量、设施配备情况。同时在美国还有其他对医疗机构及专科进行评估的方法,如《美国新闻与世界报道》的最佳医院专科排名[12-13]、美国 JCI 认证等。澳大利亚于1959年开始研究医院评审项目,1988年成立卫生服务标准委员会,并在1996年出台新的评估模式EQuIP accreditation[14],其卫生部也在2008年颁布了《国家卫生绩效框架2009》来评估国家的卫生保健服务[15]。日本对医院机能的评估研究在20世纪80年代后开始启动,日本医师协会和厚生省于1995年成立“医院机能评估机构”,1997年正式进行评估活动[16]。英国在1999年成立国家卫生与临床优化研究所(national institute for health and care excellence,NICE)开始对医院服务质量进行评估管理,此后健康促进委员会(commission for health improvement,CHI)临床管理评价、福斯特医院质量安全排名等评估体系从不同的角度对临床运营和医疗质量进行评价。见表1。
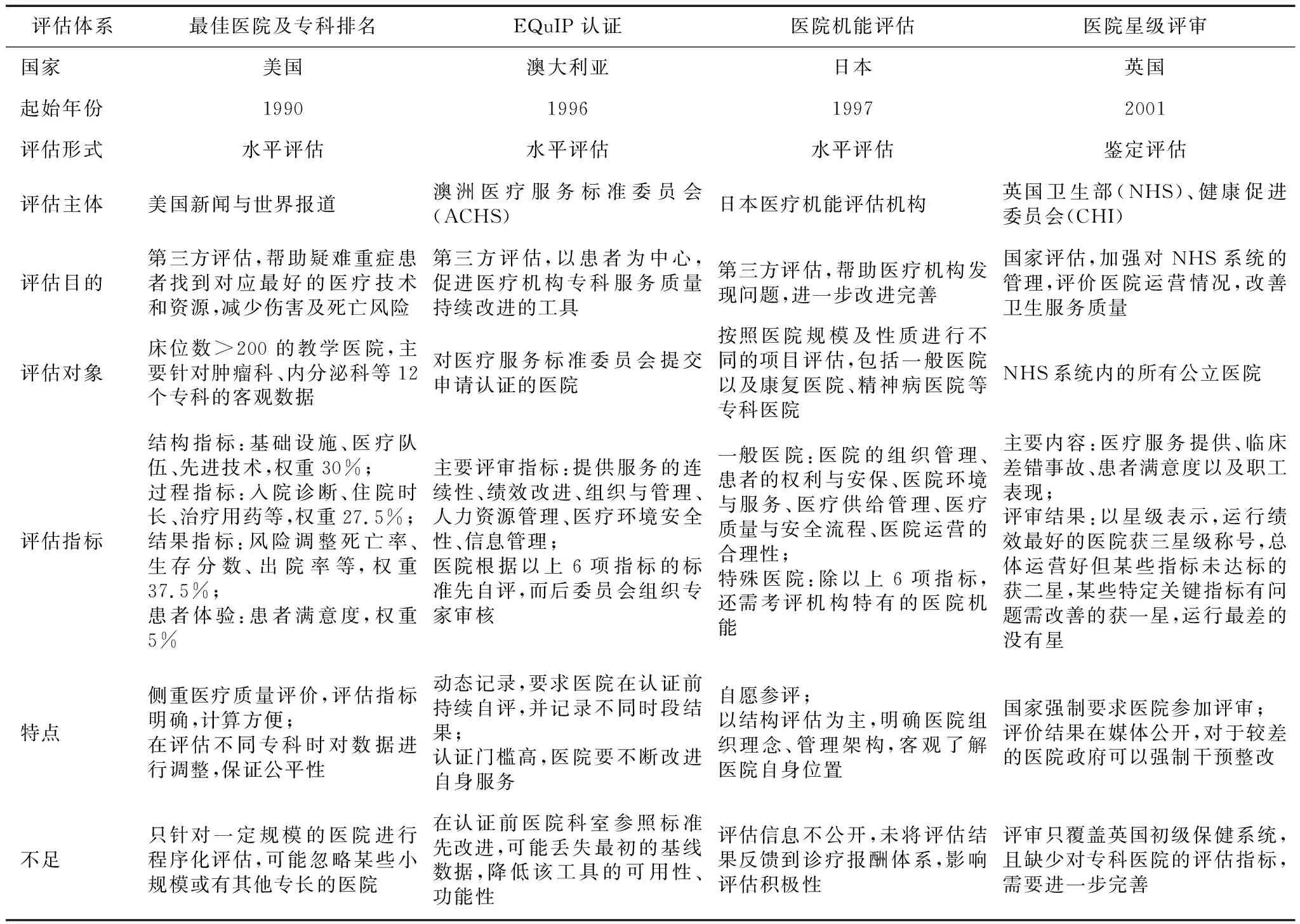
表1 国外医院学科评估体系的对比与分析
很多发展中国家也在逐步推进医院及专科的评估工作。例如,泰国在1997年实施医院评审后,专门成立医院质量改进与认证研究所(hospital quality improvement and accreditation institute,HA)到医院实地考察审核,印度的医院评审工作也开始于1997年前后,由国家医院及医疗保健机构认证委员会(national accreditation board for hospitals and healthcare providers,NABH)负责相关评估工作,评估体系考核主要涉及医疗质量、患者安全两方面[17-18]。
3.2 国内医院学科评估现状
我国对于医院学科的评估起步时间较晚,开始于20世纪80年代中期。在已有的各种学科评估体系中,考核维度主要涉及临床医疗、教育教学、科学研究三方面,内容涵盖人力、财力、物力等要素。根据评估形式分类,国内较典型的一些评估体系有国家临床重点专科评审、中国医院及专科排行榜(复旦大学版)、中国医院科技量值评价等(表2)。此外随着时代环境和政策的变化,有些医院不断引入新的指标以使学科评估更全面,如引入DRG、医疗信息服务水平等相关评价指标[19-20]。
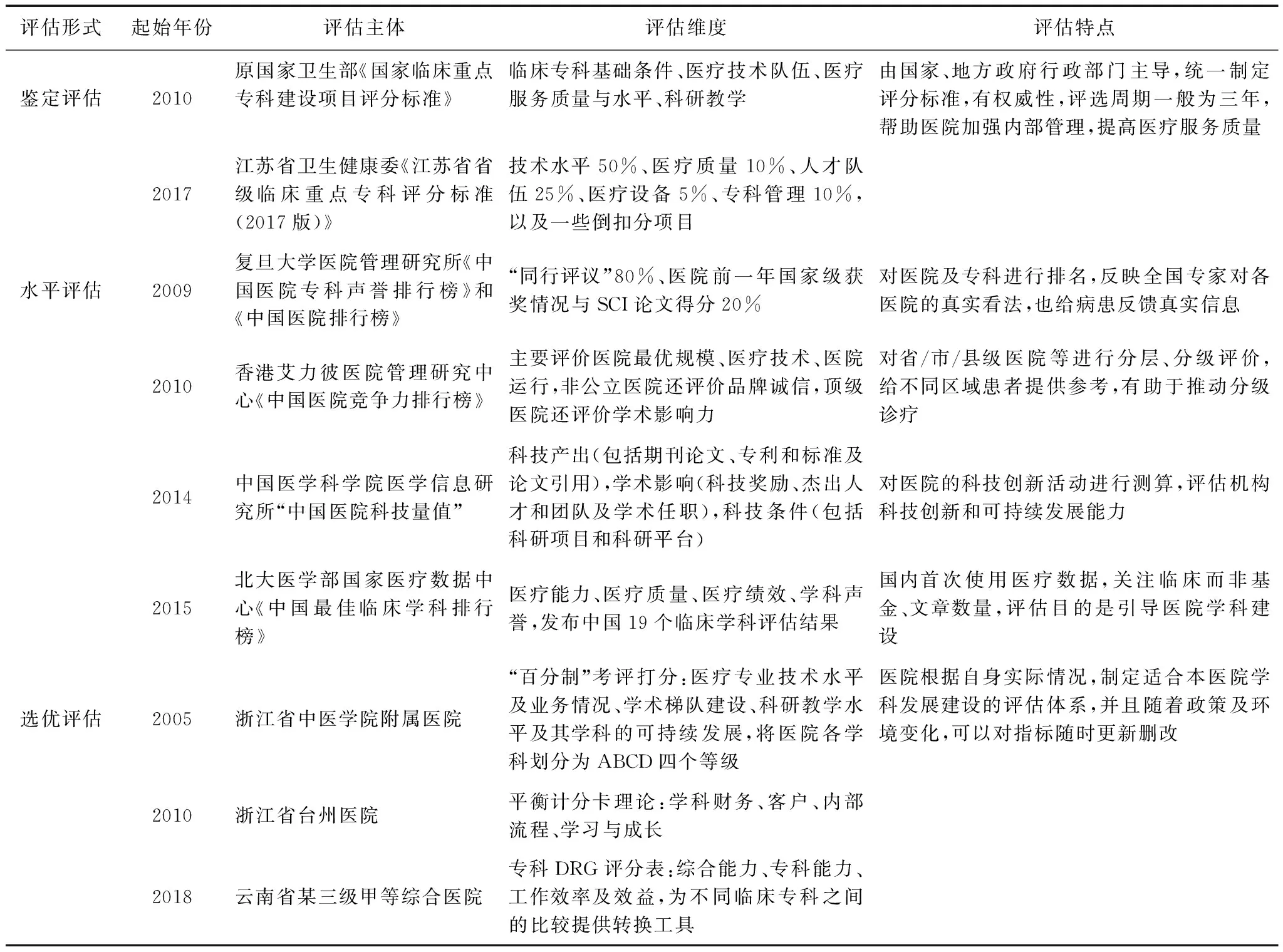
表2 国内医院学科评估体系的对比与分析
4 讨论
4.1 国内与国外医院学科评估体系存在差异
4.1.1 评估中的相同点。①评估目的:医院学科评估的最终目的均在于发现医院及科室建设中的问题,提升医院服务,为患者提供更专业的就医环境。②评估方向:医疗服务评估比重大。国内外医院及学科的评估中都重视临床医疗的质量,该部分评估指标多、占比大,充分体现了将患者利益放在首位。③评估指标:评估体系中均涉及大量指标,且种类多、来源广,要保证数据真实可靠、易获取,因此各评估体系选取的指标都足够权威且稳定持续。
4.1.2 评估中的不同点。主要集中在评估维度方面。①国外学科评估起步较早,涉及层面和范围也更广泛。除了临床医疗质量与安全,国外在医院及学科评估中还强调了医院组织结构、管理制度、医疗环境和信息运营管理等方面,而国内关于这些方面的评价较少。②国内的学科评估在关注医疗服务之外,还包括医院及科室的教育教学、科研情况,推动医学人才培养,提升科研成果转化率,这些考核维度可以继续深入扩展,促进医院学科发展。
4.2 当前国内医院学科评估存在不足
4.2.1 缺乏学科评估结果反馈机制。国内的部分医院及其学科评估项目对评估结果不公开,或者仅仅简单公布分数、排名,如中国临床重点专科评估,没有具体考核报告,导致学科负责人无法了解学科发展缺陷,无法有针对性地解决学科评估中发现的问题,降低了学科评估的效果。
4.2.2 缺乏对医院及学科的结构性评价。组织架构、布局设置是医院及科室的硬基础,管理理念、医院文化则是软基础,这些都影响医院的运营及发展。但在国内评估多涉及临床医疗与科研教学,缺乏如日本医院机能评估中关于“硬基础”和“软基础”的相关评估,需要在相关方面加大关注和研究。
4.2.3 缺乏动态追踪与管理。澳洲EQuIP 认证会持续关注医院专科改进结果,英国医院星级评审会定期回访对不合格医院撤销星级处理。而在国内,某些医院科室在重点学科/专科考察期后,获得支持却不再改进提升,没有突出贡献,国家也没有相关撤销或者降级的管理规定,使得前期投入资源在一定程度被浪费。
5 对国内医院学科评估的启示
为了提升核心竞争力,在激烈的竞争中凸显优势,医院需要提升自身的专业诊疗水平和能力,深入推进学科建设。针对国内外医院学科评估比较后发现的不足,对政府相关部门、第三方机构等评估主体提出以下建议。
5.1 更新评估指标,明确评估标准
对于制定评估指标的评估主体,要考虑医院及其学科的特殊性,在评估建设过程中表现多元化、多层次、多类型的格局。在宏观层面,学科评估指标要考虑共性标准,构建统一的指标体系框架;在微观层面,也要考虑不同的临床科室、医技科室的特点,充分体现分类评估、分类引导、特色发展的思想。同时随着医院发展,学科评估指标的相关标准需要不断调整更新,以适应当前的医院规模、工作量,保证评估更加公平公正。
5.2 加强动态管理,及时反馈评估结果
医院学科建设是一个长期过程,学科评估不单是为了排名列序、奖前惩后,更要让不同医院、科室清楚自身目标、成效与不足。因此,对于参与学科评估的评估主体,在学科评估中可以构建数据平台,进行持续监测、动态管理、定期排查,并及时发布评估结果。在后期学科评估结果呈现及分析报告中,要全面展现医院、科室发展状况,使其认识自身的优势、发展机遇、面临挑战等。对于医院,要对评估结果中发现的问题及时整改,可以增加相应奖惩措施,调动科室职工积极性,真正发挥学科评估促进学科建设的根本作用。

