医用皮肤敷料贴联合生长因子凝胶治疗敏感性皮肤的疗效观察
苏远婷,张 慧,崔 伟
(合肥市第二人民医院皮肤科,安徽 合肥 230000)
敏感性皮肤(sensitive skin,SS)特指皮肤在生理或病理条件下发生的高反应状态[1],研究表明中国的发病率约为36. 1%[2]。最近瘙痒研究国际论坛(IFSI)的敏感性皮肤兴趣组采用Delphi法达成共识[3],即敏感性皮肤为“对于常规刺激(正常状态不出现异常感觉)产生不适感觉(包括:刺痛、烧灼、疼痛、瘙痒和麻刺感)的一种皮肤状态”,可泛发身体的各个部位,面部最常见。常见的诱因包括:化妆品、水、环境条件(如紫外线、温度变化、空气污染[4]或风)、心理(如压力)和荷尔蒙激素分泌水平(如月经周期)。皮肤屏障功能受损为主要的发病机制,治疗原则为谨慎使用耐受性良好的舒缓化妆品[5],保持充足的水分滋润皮肤可明显改善临床症状,且尽量选择成分少的产品,治疗的关键是应用医学护肤品修复和改善受损的皮肤屏障,同时对存在的皮肤症状配合物理和药物疗法[6]。本研究中应用的皮肤屏障修复剂含有甘草酸二钾、透明质酸钠和维生素C等高效的修复成分,无添加剂,旨在探讨敏感性皮肤患者采用医用皮肤敷料贴联合重组牛成纤维细胞生长因子凝胶联合治疗,疗效显著,现报告如下。
1 资料与方法
1.1 一般临床资料 将我院皮肤科门诊在2020年(7~12)月确诊的62例女性面部敏感性皮肤患者作为研究对象。纳入标准:① 年龄(20~50)岁之间的女性患者;② 病程>6周,不伴急性红斑及过敏症状;③ 符合敏感性皮肤的诊断标准[7];④ 愿意在整个治疗期间积极配合医师的治疗,不私自使用其他抗过敏药物。排除标准:① 妊娠或哺乳期女性;② 高血压、心脏病、凝血功能障碍等严重系统性疾病患者;③ 过敏体质者;④ 近1个月内接受过其他美容项目或系统使用过糖皮质激素及免疫抑制剂者;⑤ 治疗和随访依从性较差。按照随机、双盲的病例对照研究的原则,分为观察组和对照组,其中观察组32例,年龄(22~49)岁,平均年龄(32.75±7.73)岁,病程(7~31)个月,平均病程(14.41±5.53)月,对照组30例,年龄(21~48)岁,平均年龄(32.90±7.60)岁,病程(7~21)个月,平均病程(14.80±3.88)月,两组在年龄和病程上的差异性无统计学意义。本研究已通过我院医学伦理委员会批准,所有研究对象已签署知情同意书。
1.2 治疗方法 每天早晚温水清洁面部后,对照组外用重组牛成纤维细胞生长因子凝胶(国药准字S20040001)于患处,2次/d;观察组早上外用凝胶,晚上先外用医用皮肤敷料贴(晳毓,苏镇械备20180129)于面部,(15~20)min后去除,隔5min后清洗面部(备注使用频率:第一周:一次/d,第二周和第三周:一次/d,第四周:一次/2d),再外用是生长因子凝胶于患处,治疗疗程28d。分别在治疗第0d、第7d、第14d和第28d进行疗效观察和安全性评估。完成治疗周期3个月后,对患者进行电话随访。临床观察期间,禁止患者使用任何有功效的护肤品。
1.3 观察指标 ① 临床疗效评估:采用视觉模拟评分(VAS),患者对自身皮肤的敏感程度进行总体评估。医生依据4项主观症状(烧灼感、刺痛感、干燥感、瘙痒)和3项客观症状(红斑、肿胀、脱屑)进行评价,每项以(0~3)分划分为四个等级,疾病的严重程度与分数成正比,并记录治疗期间的不良反应[8]。疗效判定标准:计算患者治疗前后的主客观症状积分评价疗效。疗效指数=(治疗前总积分-治疗后总积分)/治疗前总积分×100%,完全改善:疗效指数90%及以上,明显改善:疗效指数60%~89%,改善:疗效指数30%~59%,无效:疗效指数30%以下,有效率=(完全改善+明显改善)/本组全部病例×100%。② 面部皮肤乳酸刺痛试验评估[7]:在右侧鼻唇沟部位进行。将 5%的乳酸溶液50μl涂抹于受试者鼻唇沟和2侧脸颊,分别在 0、2.5、5 及 8 min 时询问受试者刺痛感并观察皮肤反应,按无、轻、中及重度刺痛从(0~3)分评分,总得分≥3 分为乳酸刺痛阳性,同时还需记录刺痛感开始的时间。③ 无创性皮肤生理功能检测:对观察对象分别再治疗前、及治疗后第7d、第14d和第28d,进行面部各项皮肤生理指标的定量评估。室温 22℃~25℃,湿度 40%~60%,患者清洁面部后,静坐15min后,采用德国CK无创性皮肤测试仪测定2侧面颊部经皮水分丢失量(TEWL)、皮脂含量、角质层含水量和pH值。每个指标检测3次,取其平均值。
1.4 统计学方法 采用SPSS 19.0统计学软件处理数据,计量资料用(x-±s)表示,采用t检验;计数资料用(n,%)表示,采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较 在治疗第7d,两组有效率差异无统计学意义(P>0.05)。 治疗第14d和第28d,治疗组的有效率明显高于对照组,差异有统计学意义(P<0.05)。(见表1)。
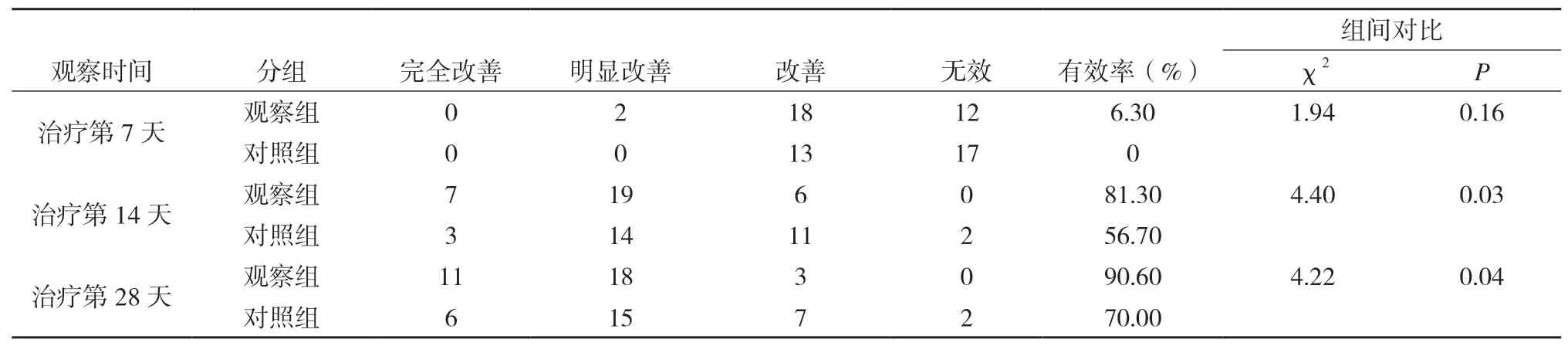
表1 两组患者第7、14、28天临床疗效比较(n)
2.2 两组患者皮肤乳酸刺痛试验比较 治疗前两组的乳酸刺痛评分和乳酸刺痛开始时间差异无统计学意义(P>0.05),治疗后观察组乳酸刺激评分均明显低于对照组,且在14d和第28d差异性有统计学意义(P<0.05)。治疗第7d、14d和28d,观察组乳酸刺痛开始时间明显迟于对照组,差异性有统计学意义(P<0.05)。(见表2)。
表2 两组患者乳酸刺激试验比较(±s)

表2 两组患者乳酸刺激试验比较(±s)
注:组内是与治疗前比较,*P<0.05。
指标 治疗前 治疗第7天 治疗第14天 治疗第28天 t P乳酸刺激评分(分)观察组 4.94±1.11 3.28±1.14 1.56±0.67 1.38±0.55* 22.97 <0.001对照组 5.40±0.98 3.67±0.92 2.70±1.02 2.23±0.86* 16.47 <0.001 t值 -1.75 -1.46 -5.22 -4.71 P值 0.09 0.15 <0.001 <0.001乳酸刺痛开始时间(min)观察组 3.13±0.94 4.16±0.92 6.09±0.82 6.72±0.58* -21.50 <0.001对照组 3.20±1.03 3.63±0.89 4.93±0.87 5.47±0.90* -13.69 <0.001 t值 -0.23 2.27 5.42 6.55 P值 0.77 0.03 <0.001 <0.001
2.3 两组患者皮肤生理指标比较 治疗第28d后,两组患者的面部皮肤在皮脂含量、角质层含水量和皮肤pH值各方面,均较治疗前有明显改善,且差异有统计学意义(P<0.05)。此外,TEWL的减少在治疗的第7d就表现出明显的差异性,皮脂含量的增加和pH值的下降在第14d时差异性有统计学意义(P<0.05),仅角质层含水量增加的差异性在第28d时有统计学意义(P<0.05)(见表3)。

表3 两组患者皮肤生理指标比较
2.4 两组患者安全性评估和复发率 治疗期间两组均未出现严重不良反应,无1例患者治疗中断和失访。治疗结束后3个月电话随访患者,治疗组无患者出现症状反复,对照组有5例出现了症状,其中3例自行外用药物,2例再次就诊,两组复发率(0% vs 16.7%)差异性有统计学意义(P<0.05)。
3 讨论
敏感性皮肤是指皮肤在生理或病理条件下出现的一种高反应状态,涉及皮肤屏障-神经血管-免疫炎症等多方面因素,可表现为烧灼感、刺痛感、干燥感、瘙痒等主观症状和红斑、肿胀、脱屑等的客观症状。近年来,由于人们护肤方式的改变,化妆品的滥用和过度的面部清洁,及生活工作精神压力增大和环境污染等,造成皮脂膜结构的破坏,严重影响皮肤的屏障功能,导致跨表皮水分流失率的升高[9],其发病率逐年升高,达32.4%~56%[10],且多见于女性,故本次研究受试对象均为女性患者。研究表明,SS患者皮损中紧密连接蛋白上的Claudin-5表达降低,表明其屏障功能受损,可激活香草素样瞬时感应受体-1(transient receptor potential cation channel,subfamily V,member 1,TRPV1),引起皮肤血管和神经高反应性,促进炎症与免疫反应,从而出现临床症状。我们的研究治疗前患者面部的皮肤生理功能测试结果[TWEL(23.56±2.41)g/(cm2·h)、角质层含水量(53.09±5.80)%、皮脂含量(72.41±4.74)μg/cm2和皮肤pH值6.16±0.28],及乳酸刺痛试验也证实其屏障功能受到破坏。SS的治疗原则是在于修复受损的皮肤屏障,降低皮肤敏感性及缓解炎症反应,从而提高皮肤耐受性[11],目前临床上常用的治疗敏感性皮肤的方法有口服抗过敏药物,同时外用非激素类抗炎药物,目的是减轻过敏症状,忽视了患者受损皮肤屏障的修复,治标不治本,导致该病易复发,且疗程长,患者依从性差。国内外研究已证实单一使用舒敏保湿类护肤品或与药物、医美等联合治疗可有效缓解症状,不仅可达到充分补水和补脂的作用,更能降低皮肤的刺激性和敏感性[12]。
现研究已证实炎症反应伴随整个敏感性皮肤病的发生发展过程中,因此抗炎和抗过敏都是治疗着力点[13],该研究中应用的医用皮肤敷料贴包含的主要成分是:① 甘草酸二钾[14]:通过抑制脂多糖介导释放的细胞因子IL-6水平和降低炎症部位炎症介质NO含量,发挥抗炎作用,减轻患者面部炎症反应,及诱发的毛细血管扩张和烧灼、刺痛感等临床表现;同时具有抗组胺和稳定肥大细胞减少组胺释放,发挥抗过敏作用,显著缓解面部瘙痒感;此外,有抑菌和抗氧化功能,有效清除超氧离子和羟基自由基;② 透明质酸钠:比透明质酸具有更强的稳定性和穿透能力,可维持皮肤的水合作用,有助于形成水脂膜,从而减少跨表皮水分丢失率,同时也是重要的细胞外基质,具有促进角质形成细胞增殖、抗炎、促进胶原合成和创面愈合等作用,修复皮肤屏障;③ 维生素C:抗氧化、组织修复,清除氧自由基,促进胶原质的生成。重组牛生长因子凝胶可促进中外胚层细胞的分裂增殖、分化,促进受损细胞修复和再生,修复皮肤屏障结构,还可促进表皮毛细血管再生,改善局部血液循环和皮肤耐受性[15]。两组治疗2周后,观察组在乳酸刺痛感和皮肤生理功能指标改善情况均优于对照组,随着治疗时间的延长,皮肤耐受性和水分维持改变越明显,且TEWL和乳酸刺痛开始时间在治疗一周后就表现出明显的差异,其主要原因是医用皮肤敷料贴和重组牛生长因子凝胶的联合应用,促进表皮角质形成细胞的增殖和迁移,加速创伤愈合,增加了皮肤厚度,提高了皮肤的耐受性,此外医用皮肤敷料贴包含有透皮吸收分子,可最大限度的发挥其舒缓抗炎和保湿的作用。王瑶池等[16]研究结果也证实了皮肤屏障修复剂在治疗敏感性皮肤中的显著疗效。3个月后电话随访发现,观察组复发率明显低于对照组,表明联合应用可明显修复受损的皮肤屏障,维持临床疗效,防止复发,且无明显的不良反应。
总的来说,由于敏感性皮肤的发病机制仍不清楚,尚无治疗的“金标准”。综合各种可能的生物医学、神经和社会心理因素,敏感性皮肤的治疗原则是应避免诱发因素以及可能触发的社会心理因素,恢复受损的皮肤屏障,防晒和抑制神经源性炎症反应。本文联合医用皮肤敷料贴和重组牛生长因子凝胶治疗,通过临床疗效评估和皮肤生理功能测试的结果显示,可明显改善患者的皮肤耐受性和皮肤生理功能指标(TEWL、角质层含水量、皮脂含量和pH值),且无明显不良反应。但本研究为单中心小样本研究,缺乏神经酰胺、角鲨烯等客观指标的测定,随访时间相对较短,尚需要大样本且随访时间更长的临床研究来验证。

