头针治疗联合下肢机器人辅助步行训练改善脑卒中偏瘫患者步态的疗效观察
吴月峰 蔡锣杰 董晓琼 朱童 高海军 张芳 许夏彬 陶丽琴
步行功能障碍是脑卒中患者主要的功能障碍之一,也是导致其高致残率的基本原因,60%~80%的脑卒中患者即使能够恢复独立步行,但常因患侧神经肌肉控制障碍等因素而遗留一定的异常步态,主要表现为步行中步幅减小、步速下降、行走不对称、能耗增加[1],严重影响患者的生活质量甚至是生命安全[2]。针灸在我国具有悠久的历史,其对改善脑卒中后偏瘫患者的步行能力的疗效也得到广泛的认可[3],头针治疗作为体针治疗的补充能够更好的发挥针灸治疗的优势,临床上在头针治疗时常同时进行其他康复治疗。相关研究显示,头针结合康复训练在改善脑卒中后偏瘫患者的平衡功能及步行能力方面较常规康复治疗具有更好的效果[4]。随着科技的不断发展,机器人辅助步行训练系统等高科技治疗手段也不断应用于临床康复,并在改善脑卒中患者异常步态方面起了积极的作用[5]。本研究通过三维步态分析观察头针治疗联合下肢机器人辅助步行训练对改善脑卒中患者异常步态的临床疗效,现报道如下。
1 对象和方法
1.1 对象 选取2018年1月至2019年12月绍兴市人民医院康复医学科收治入院的脑卒中后偏瘫患者90例,其中男 63例,女 27例,年龄 30~80(60.59±13.52)岁。纳入标准:(1)符合中华医学会第4次全国脑血管病学术会议修订的脑卒中诊断标准[6],并经颅脑 CT和(或)MRI检查证实;(2)首次脑卒中发病,病程≤6个月;(3)患者生命体征稳定,意识清楚,无严重认知功能障碍,简易精神状态检查评分≥24分;(4)Holden步行功能分级≥3级,可独立步行10 m以上;(5)年龄≤80周岁;(6)下肢Brunnstrom分期Ⅲ期及以上。排除标准:(1)合并心、肺、肝、肾等重要脏器功能不全者;(2)存在严重的并发症(高血压危象、心肌梗死、心绞痛、肺部感染、癫痫发作、下肢深静脉血栓等)者;(3)存在认知、言语(理解力)、视觉障碍者;(4)存在其他引起步行功能障碍的相关疾患者,如既往有卒中、脊髓损伤、下肢截肢、骨关节炎、重症肌无力、周围神经损伤等。采用随机数字表法将患者分为试验组、机器人对照组、头针对照组,每组30例。3组患者性别、年龄、病变性质、病程、病变部位等一般资料比较差异均无统计学意义(均P>0.05),见表1。本研究经医院医学伦理委员会批准[批准文号:(2017)伦审第(22)号],所有患者及家属均知情同意。
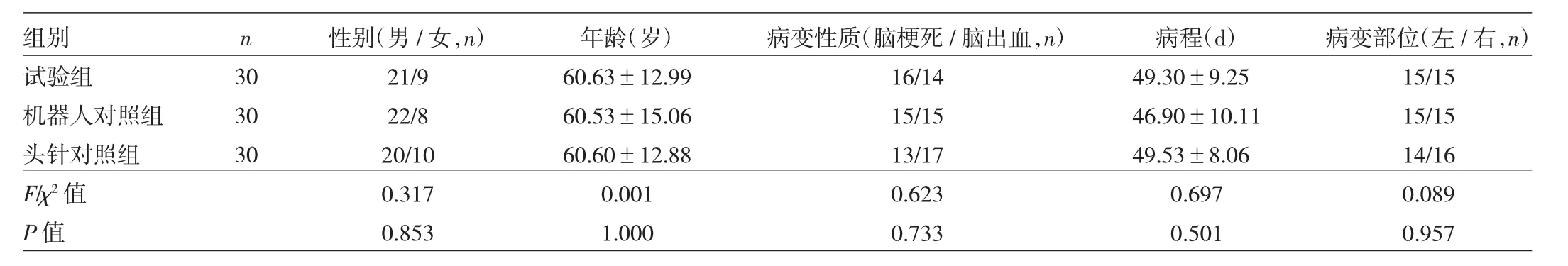
表1 3组患者一般资料比较
1.2 方法 3组患者均接受脑卒中后的常规运动康复治疗及头针治疗,其中试验组及机器人对照组患者在常规运动康复治疗及头针治疗的基础上增加下肢机器人辅助步行训练,而头针对照组不增加;试验组患者头针治疗与下肢机器人辅助步行训练同时进行,机器人对照组及头针对照组患者的头针治疗与常规运动康复治疗中的步行训练及步态矫正训练同步进行。
1.2.1 常规运动康复治疗 参照卫生部颁布的《常用康复治疗技术操作规范(2012年版)》,主要包括神经肌肉促通技术(如Bobath技术、本体感觉神经肌肉促进技术、Rood技术等)、运动再学习技术、痉挛肢体的牵伸训练、转移、体位转换训练、坐站平衡训练、步行训练及异常步态矫正训练等,上述训练2次/d,45 min/次,5 d/周,持续训练8周。常规运动康复治疗由专职的物理治疗师完成。
1.2.2 头针治疗 依据《头针穴名国际标准化方案》[7],取偏瘫对侧的顶颞前斜线(前神聪至悬厘连线上2/5)自顶向外下方平刺3针、平衡区(枕外隆突中点及旁开3.0~3.5 cm)处向下平刺各1针、运动前区(前顶前及旁开1 cm)向前平刺各1针,选用1.5~2寸长毫针,针尖与头皮呈15°~30°夹角平刺入头皮,通常刺入0.5~1.5寸,穿透腱膜下层到达所需位置后以捻转200 次/min的速度运针 1 min[8],留针 45 min,1次/d,每周治疗5 d,持续治疗8周。头针治疗由专职的针灸医师完成。
1.2.3 下肢机器人辅助步行训练 采用Lokomat Basic版下肢机器人训练系统(瑞士Hocoma公司),将患者双下肢固定于外骨骼支架上,根据患者的实际情况利用减重系统减轻患者50%~10%的体重,步行起始速度设定为1.2 km/h,后根据患者实际情况逐渐增加,最高到2.0 km/h,两侧下肢步行中的机器引导力均设为100%。在训练中不断提醒患者进行主动的行走,并体会步行感觉[9]。每次训练30 min,每周训练3次,持续训练8周。下肢机器人辅助步行训练由经过专业培训并具有专业培训证书的康复治疗师完成。
1.3 观察指标 于治疗前、治疗8周后对3组患者进行疗效评定,具体评定内容包括下肢运动功能评定、日常生活活动能力评定及三维步态分析。
1.3.1 下肢运动功能评定 采用Fugl-Meyer评定量表的下肢部分(Fugl-Meyer assessment for lower-extremity,FMA-LE)评分,满分为34分,得分越高表示患者下肢运动功能越好[10]。
1.3.2 日常生活活动能力评定 采用改良Barthel指数(modified Barthel index,MBI)评分,评定内容主要包括大小便控制、进食、修饰、穿衣、如厕、转移、行走、上下楼梯及洗澡等项目,满分100分,分值越高表示患者日常生活活动能力越好[11]。
1.3.3 三维步态分析 采用意大利BTS公司的Smart-D三维步态分析系统,由专职的医师对所有患者进行三维步态分析,方法如下:(1)首先在患者特定体表位置粘贴22个红外感光点;(2)让患者在步行道上进行自主步行5~6 m,要求患者两脚分别踏过步道上的两块测力平板;(3)8个红外摄像头及测力平板同步采集感光点空间数据与地面反作用力数据;(4)参照Davis方案建立患者步行的三维模型[12];(5)标记患者2次足跟着地及其中的1次足趾离地的时间点,以确定患者的步态周期;(6)计算出患者在步行时的步幅、步速、步宽、双足支撑百分比及患侧支撑相期髋关节伸展、膝关节伸展、踝关节跖屈的峰值力矩等步态相关参数来评估患者异常步态的改善情况[13]。
1.4 统计学处理 采用SPSS 19.0统计软件。计量资料以表示,多组间比较采用单因素方差分析,组间两两比较采用LSD-t检验,组内治疗前、后比较采用配对样本t检验;计数资料用率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者治疗前后FMA-LE、MBI评分比较 3组患者治疗前FMA-LE、MBI评分比较差异均无统计学意义(均P>0.05);3组患者治疗后FMA-LE、MBI评分较治疗前均明显升高,差异均有统计学意义(均P<0.05),试验组与机器人对照组患者MBI评分较头针对照组患者均明显增高,差异均有统计学意义(均P<0.05)。见表 2。

表2 3组患者治疗前后FMA-LE、MBI评分比较(分)
2.2 3组患者治疗前后步幅、步速、步宽、双足支撑百分比比较 3组患者治疗前步幅、步速、步宽、双足支撑百分比比较差异均无统计学意义(均P>0.05);3组患者治疗后步幅、步速、步宽、双足支撑百分比较治疗前均有显著改善,差异均有统计学意义(均P<0.05),试验组与机器人对照组患者步幅、步速较头针对照组患者均有显著改善,差异均有统计学意义(均P<0.05),试验组患者步速较机器人对照组明显加快,差异有统计学意义(P<0.05)。见表 3。
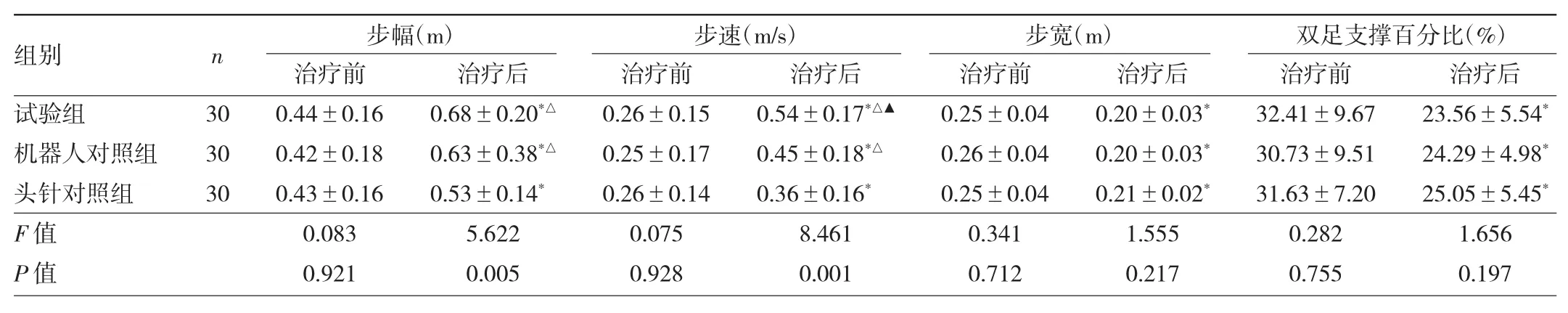
表3 3组患者治疗前后步幅、步速、步宽、双足支撑百分比比较
2.3 3组患者治疗前后患侧支撑相期下肢各关节峰值力矩比较 3组患者治疗前髋、膝、踝关节峰值力矩比较差异均无统计学意义(均P>0.05);3组患者治疗后髋、膝、踝关节峰值力矩较治疗前均明显升高,差异均有统计学意义(均P<0.05),试验组与机器人对照组患者髋、膝、踝关节峰值力矩较头针对照组均明显增高,差异均有统计学意义(均P<0.05),试验组患者膝关节峰值力矩较机器人对照组明显增高,差异有统计学意义(P<0.05)。见表4。

表4 3组患者治疗前后三维步态分析支撑相期患侧下肢各关节峰值力矩比较(N·m/kg)
3 讨论
脑卒中患者因运动皮质及其下行皮质脊髓束受损而致肢体肌肉无力、肌群间协调紊乱、肌张力异常而产生的运动障碍,可使患足推离地面和推动身体前进能力下降而致步速降低、步宽增加、双足支撑时间增加,同时还可伴膝过伸、足下垂及足内翻等异常步态[14]。头针治疗作为我国传统医学宝贵遗产,在脑卒中的康复方面有着悠久的历史及较好的治疗效果。本研究选用了依据传统中医经络理论来分区定经的国际标准化方案头针,该体系与头部经络穴位关系密切,主要取穴为病灶侧顶颞前斜线、顶颞后斜线等,这些穴位对应大脑皮层的中央前回、中央后回、颞叶及顶叶等区域,头针刺激这些部位能改善脑血流动力学,促进侧支循环,调节大脑皮质功能,从而促进脑功能和肢体功能的恢复[15]。故本研究3组患者在接受为期8周的头针治疗后发现其FMA-LE、MBI评分较治疗前均有显著提升,同时患者的步幅、步速、步宽、双足支撑百分比、支撑相期患侧下肢各关节峰值力矩较治疗前均有显著改善,说明其运动功能及步行功能均得到显著改善。
本研究发现治疗8周后试验组和机器人对照组患者MBI评分、步幅、步速及支撑相期髋、膝、踝关节峰值力矩较头针对照组患者均有显著改善,说明机器人辅助步行训练联合头针治疗对改善日常生活能力和异常步态的疗效优于头针治疗联合常规康复治疗。机器人辅助下的步行训练是目前国内外比较推崇的康复训练方法,它由外骨骼动力系统带动瘫痪肢体完成无数次重复的模拟正常步态动作,可训练患者下肢功能,纠正异常步态,强化步行能力[16]。下肢机器人辅助步行训练通过模拟正常的步态,保证每次足落地时能够足跟着地而不是全足或者前足着地,同时在支撑相期能够保证膝关节、髋关节的有效联动,有效避免了膝过伸、伸髋不足的现象[17],本研究结果也说明下肢机器人辅助步行训练可显著改善脑卒中后偏瘫患者步行中下肢负重时的异常生物力学。Ucar等[18]研究发现Lokomat下肢机器人训练具有高效性的特点,可让脑卒中患者保持较长时间的高强度步行训练,这是传统的常规康复训练所不能比拟的。对于神经肌肉系统进行密集、重复、对称和主动的反复训练可能有助于神经可塑性和突触形成功效,其原理可能是存在未充分利用的神经回路或者利用涉及运动控制的替代性神经元的途径[19]。故反复进行的下肢机器人辅助步行训练可使患者大脑的下肢运动功能区进行重建[20]。同时临床研究发现异常步态出现时间越长,对于大脑皮层的“错误激活”越持久,会抑制新的“正确激活”区的形成,影响大脑功能性重建[21]。下肢机器人辅助步行训练强调患者在模拟正常步态进行行走训练,可有效避免患者大脑的“错误激活”。
本研究结果发现治疗8周后试验组患者步速、膝关节伸展峰值力矩较机器人对照组有显著改善,说明在一定程度上头针治疗同步进行下肢机器人辅助步行训练在改善脑卒中患者步态方面更具有一定的优势。传统针灸治疗是被动治疗的过程,但现代康复医学认为脑卒中患者必须进行主动参与康复治疗,只有通过反复的学习才能提高康复疗效[22]。同时,互动式头针理念也指出单一的头针治疗方案是不够的,与康复训练共同实施的互动式头针治疗能充分发挥穴位的作用,提高康复疗效[23],因此如何选择合适的康复训练与头针进行联合治疗就显得尤为重要。本研究将头针治疗与下肢机器人同步进行,一方面根据大脑功能重塑理论,利用下肢机器人高效、准确、反复的训练模式对大脑相关功能区进行不断的强化刺激与激活;另一方面,借助头针在留针期间对下肢运动、平衡等功能区持续的局部刺激与感觉输入,加速下肢步行功能区的重建,最终达到“1+1>2”的效果。
综上所述,头针治疗联合下肢机器人辅助步行训练可显著改善脑卒中患者的步态,提高其日常生活自理能力,且同时应用头针及下肢机器人辅助步行训练具有更佳的治疗效果,为脑卒中后偏瘫患者的步行训练提供了新的治疗策略。本研究也存在一定的不足,比如观察周期较短,下肢机器人训练参数根据患者实际情况调整,未对减重量、牵引力、步行速度等训练参数作统一化处理,需在后续研究中进一步完善研究方案,延长观察期限来进一步证实。

