清热解毒祛痰方辅助支气管镜治疗儿童难治性肺炎支原体肺炎痰热闭肺证的临床研究*
河北省儿童医院呼吸科
杨会荣 张英谦 黄坤玲 赵紫薇 帅金凤 牛 波 吴 鹏 张培红△ 刘建华(石家庄 050031)
提要 目的:评价清热解毒祛痰方辅助支气管镜治疗儿童难治性肺炎支原体肺炎(RMPP)痰热闭肺证的临床疗效。方法:将中医辨证为痰热闭肺证的RMPP 87例随机分为研究组(45例)和对照组(42例),入组患儿均给予支气管镜灌洗、阿奇霉素抗菌等治疗,研究组加服清热解毒祛痰方14 d,观察对比各组退热时间、咳嗽缓解时间、咳痰减少时间、肺部呼吸音恢复时间、住院时间及治疗前后WBC、C反应蛋白(CRP)、乳酸脱氢酶(LDH)及胸部CT肺炎实变的变化。在入组病例中发现有45例气道分泌物多、堵塞气道,根据气管镜下分泌物特点分为黏液栓组(20例)和非黏液栓组(25例),回顾性总结2组总热程、WBC、CRP、LDH及CT表现并进行比较。结果:(1)治疗后研究组愈显率77.78%明显高于对照组的52.38%(P<0.05);退热时间、咳嗽缓解时间、咳痰减少时间、肺部呼吸音恢复时间及住院时间亦均比对照组短(P<0.05,P<0.01);治疗10 d研究组WBC、CRP、LDH水平较对照组明显下降(P<0.05,P<0.01);治疗14 d CT肺炎实变高密度影吸收情况好于对照组(P<0.05)。(2)气道黏液栓组热程长、CRP和LDH水平高、肺CT整叶以上均匀高密度实变影占比高(P<0.05,P<0.01)。结论:清热解毒祛痰方辅助支气管镜治疗RMPP疗效显著,有助于快速缓解临床症状,降低炎症水平,促进肺部炎症吸收。若出现热程长、CRP和LDH高、胸部CT整叶以上均匀高密实变影有可能出现气道黏液栓阻塞气道,宜早做支气管镜。
难治性肺炎支原体肺炎(RMPP)指肺炎支原体肺炎(MPP)使用大环内酯类抗菌药物正规治疗7 d及以上,仍持续发热、临床征象加重、肺部影像学加重、出现肺外并发症者[1]。急性期多是重症患者,有资料显示[2]重症MPP支气管镜下表现为黏膜改变和分泌物阻塞,黏液腺增生相关的灰白色结节、管腔内胶冻样黏稠分泌物增多是其特征性表现,黏液栓堵塞气道是危重和难治常见的原因。RMPP中医病理主要涉及热、毒、痰,辨证多属于痰热闭肺证,治疗以清热解毒化痰为主。有研究认为[3]麻杏石甘汤化裁辨治痰热闭肺证重症肺炎可有效改善肺功能、免疫功能及炎性反应等微观指标,同时减缓病情进展,且安全性高,是治疗痰热闭肺证重症首选。我科使用麻杏石甘汤化裁而来的清热解毒祛痰方治疗RMPP效果良好,现总结报告如下。
1 资料与方法
1.1 一般资料 选择2019年10月至2021年2月河北省儿童医院呼吸科住院诊断RMPP患儿100例。随机分入研究组和对照组,最终完成87例。研究组(45例),男22例,女23例;年龄3.3~12岁,平均(6.21±2.14)岁;病程5~12 d,平均(8.07±1.86)d。对照组(42例),男21例,女21例;年龄3.1~10岁,平均(6.15±1.60)岁;病程5~13 d,平均(8.26±2.04)d。2组一般资料比较,差异无显著性(P>0.05),有可比性。所有入组患儿均有支气管镜肺泡灌洗指征,家长签署知情同意书。本研究经河北省儿童医院伦理委员会通过(审批号202132)。
1.2 西医纳入标准 参照儿童MPP诊治专家共识(2015年版)[4]诊断标准:以高热咳嗽为主要表现,发病5~10 d,血清肺炎支原体(MP)抗体大于1∶320和肺泡灌洗液支原体核糖核酸(MP-RNA)阳性,影像学表现为节段性或大叶性实质浸润影。RMPP诊断符合:MPP经大环内酯类抗菌素治疗≥7 d,仍持续发热或临床征象或肺部影像学加重。
1.3 中医纳入标准 参照儿童MPP中西医结合诊治专家共识(2017年版)[5]痰热闭肺证诊断标准:高热不退,咳嗽,痰黄黏稠,痰涎壅盛,面赤口渴,舌红、苔黄腻,脉滑数。
1.4 排除和剔除标准 多重呼吸道病原体核酸检测查出流感、腺病毒等严重病毒感染;或有严重并发症、伴发病及免疫缺陷病,如脏器功能衰竭、严重心脏病、血管或气管畸形及原发免疫缺陷病等;因故中断不能完成既定疗程。
1.5 方法 入组患儿均给予阿奇霉素、支气管镜肺泡灌洗等治疗。
1.5.1 对照组:阿奇霉素静脉滴注序贯治疗(首疗程用5 d停4 d,之后疗程用3 d停4 d,每日10 mg/kg);完善术前检查后入院第2 d予支气管镜治疗;其他辅助治疗包括静脉、雾化糖皮质激素及口服退热药等。
1.5.2 研究组:支气管镜治疗后开始服用清热解毒祛痰方(炙麻黄6 g,苦杏仁10 g,生石膏30 g,桔梗10 g,连翘、蒲公英各20 g,大青叶10 g,白花蛇舌草、鱼腥草各20 g,葶苈子6 g,莱菔子、瓜蒌各10 g。100 mL温水冲服,由神威药业集团有限公司提供免煎颗粒剂),每日用量2 mL/kg,分2次口服,连用14 d。服药1周根据病情变化调整处方,但主方不变。咳嗽重、痰黄稠多加用天竺黄、鲜竹沥;便秘、口气重加用酒大黄、焦三仙;高热炽盛、喘憋、舌红芒刺加黄连、水牛角;面唇青紫、舌有淤点加丹参、桃仁。
1.6 评价指标
1.6.1 症状体征:参考《中医病症诊断疗效标准》[6]评分标准:48 h不用退热药体温<37.4 ℃为热退;偶有咳嗽为咳嗽缓解;咳而少痰或偶尔有痰为咳痰减少;肺部听诊仅有呼吸音粗糙为呼吸音恢复。
1.6.2 疗效判定标准[6]:痊愈:症状、体征及辅助检查均恢复正常;显效:症状、体征明显好转,实验室和影像学好转50%以上;有效:病情有好转,实验室和影像学好转小于50%;无效:用药3 d内病情无明显好转或加重。愈显率=(痊愈+显效)例数/总例数×100%。
1.6.3 治疗2周复查胸部CT肺炎实变面积与治疗前相比:未吸收、吸收<1/3、吸收1/3~2/3、吸收>2/3。
1.6.4 选出支气管镜下分泌物多、堵塞气道者(45例):依据分泌物性状分为黏液栓组和非黏液栓组。(1)黏液栓组(20例):分泌物黏稠,呈块状或塑形堵塞气管,吸引无松动,需经钳夹治疗;(2)非黏液栓组:分泌物较稀薄,经灌洗及吸引治疗支气管可畅通。
1.6.5 实验室指标检测:入院24 h内和治疗10 d后抽取静脉血6 mL进行实验室指标检测;包括:血常规、C反应蛋白(CRP)、乳酸脱氢酶(LDH);病原检测:血清多项呼吸道病原及MP-IgM,支气管肺泡灌洗液(BALF)涂片、MP-RNA及病原学培养。
1.6.6 不良反应包括:皮疹、恶心呕吐、腹痛腹泻等症状。
1.7 统计学方法 采用SPSS22.0软件进行统计分析,计量资料且正态分布者采用t检验,结果用均数±标准差表示;非正态分布资料采用非参数秩和Mann-Whitney U Test检验,结果以中位数及取值范围表示;计数资料采用卡方检验,结果以百分比表示。P<0.05被认为差异有显著性。
2 结果
2.1 2组患儿临床疗效愈显率情况 研究组45例中痊愈显效35例,愈显率为77.78%;对照组42例痊愈显效22例,愈显率为52.38%。研究组愈显率明显高于对照组,经χ2检验,差异有显著性(P<0.05)。详见表1。
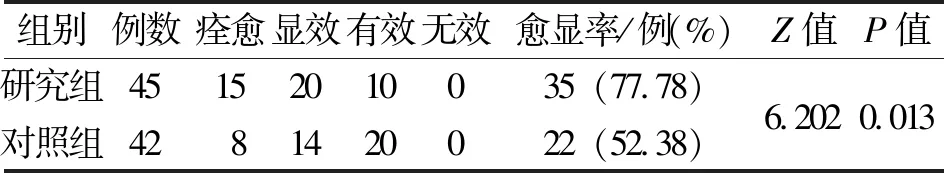
表1 2组临床治疗效果及愈显率情况比较 (例)
2.2 2组患儿症状体征及住院时间情况比较 经治疗研究组退热时间、咳嗽缓解时间、咳痰减轻时间、呼吸音恢复时间和住院时间与对照组比较,均短于对照组,经t检验,差异有显著性(P<0.05,P<0.01)。详见表2。
表2 2组患儿症状体征与住院时间情况比较
2.3 2组患儿炎性指标情况比较 2组治疗前WBC、CRP、LDH水平比较,经t检验,差异无显著性(P>0.05)。治疗10 d后,2组血WBC、CRP、LDH水平均比治疗前下降,经t检验,差异有显著性(P<0.05,P<0.01);研究组与对照组比较,经t检验,差异有显著性(P<0.05,P<0.01)。详见表3。

表3 2组患儿炎性指标情况比较
2.4 2组患儿肺CT实变吸收情况 治疗2周后研究组肺CT肺炎实变面积吸收比例比对照组高,经χ2检验,差异有显著性(P<0.05)。详见表4。
2.5 45例支气管镜下分泌物堵塞气道的黏液栓组和非黏液栓组情况比较 血WBC经t检验,2组差异无显著性(P>0.05),总热程、CRP、LDH及CT高密度实变面积大于整叶比较,2组差异有显著性(P<0.05,P<0.01)。详见表5。

表4 2组患儿肺CT实变吸收比例情况比较 (例)

表5 黏液栓组和非黏液栓组情况比较
2.6 安全性评价 治疗期间出现恶心呕吐、腹痛或大便稀等胃肠道症状,对照组4例,研究组5例,考虑与静脉滴注阿奇霉素导致胃肠反应有关,经减慢输液速度症状消失。总发生率分别为9.52%(4/42)和11.11%(5/45)。2组不良反应发生率相比,经χ2检验,差异无显著性(P>0.05)。
3 讨论
RMPP突出特点是难治,常规抗支原体治疗效果差,急性期多表现为重症病例,病情重、治疗困难、并发症、后遗症多,是临床急切关注和急需解决的问题。根据2019版全国专家共识意见[1]:肺部与全身过强的炎症反应、合并肺外并发症、合并其他病原体感染、MP感染的高载量、MP对大环内酯类药物耐药、气道黏蛋白高分泌导致塑型性支气管炎、肌体高凝状态促使微血栓形成甚至出现肺栓塞、坏死性肺炎等均是重症或难治原因,其中气道黏蛋白高分泌是主要机制之一。MP感染常激活肌体过度炎症反应产生大量炎症介质,炎性介质使呼吸道上皮细胞内的黏蛋白生成速度提高10~100倍[7],同时MP感染损伤支气管上皮细胞和纤毛,导致黏液-纤毛清除系统功能障碍,气道分泌物聚积。有资料显示[2,8]管腔内黏液性分泌物增多是重症或难治MPP急性期支气管镜下特征之一,在疾病早期多为透明黏液,吸引时呈线状连续,随着病情进展分泌物变黏稠,可呈条形黏液栓阻塞气道,不易吸除,甚至形成支气管树样管型,临床出现低氧血症、呼吸窘迫及肺不张。影像学表现为整叶肺实变或肺不张。目前,呼吸内镜介入治疗是解除下气道黏液栓阻塞的最有效方式,软式支气管镜最远可达亚段支气管,直接吸出或钳夹出气道内堵塞物[9],操作过程中用生理盐水做肺泡灌洗,可以冲洗出更远端的堵塞物。虽然支气管镜可以有效清理气道分泌物,但仅限于清除已形成黏液栓,气道黏液高分泌状态和导致高分泌状态的过度炎症反应不改变,气道就不停地生成新的分泌物,需要反复多次支气管镜介入治疗,对于病重患儿身体和家庭经济都是难负之重,况且,支气管镜是有创操作,技术成本要求高,很难在基层推广普及。所以,急需一种经济有效并有抗炎和抑制高分泌状态的措施协同治疗。现代医学抑制气道高分泌状态常用药物有胆碱能M受体抑制剂、白三烯受体阻断剂及大环内酯类抗菌素等[10],临床作用有限。抗炎治疗以糖皮质激素和丙种球蛋白为主[11],免疫球蛋白价格昂贵且为血液制品,使用受限。糖皮质激素疗效与剂量之间存在一定的相关性,且国内有研究[12]显示对于炎症指标更高的难治患者常规小剂量激素治疗可能无效,但大中剂量糖皮质激素众所周知的毒副作用,同样成为临床不得已的选择。中医中药治疗MPP效果良好,且作用机制有别于糖皮质激素等。气道高分泌属中医“痰饮”范畴,痰多、黄、稠为痰热证表现;过度炎症反应以高热、喘憋等脓毒症特点为主要表现,属中医“毒热证”范畴,故治疗急性期气道高分泌状态MPP以清热解毒化痰为大法。屈飞等的动物实验显示清肺化痰中药能够通过降低大鼠血清炎症细胞因子的表达而降低慢性阻塞性肺部疾病(COPD)气道黏液高分泌[13]。李探等用自拟清金化痰汤治疗急性期痰热壅肺证患者,结果表明清金化痰汤能够减轻患者气道炎症,降低MUCSAC表达,使气道黏液高分泌得到控制[14]。吴振起等研究[15]穿心莲提取内酯磺化物(喜炎平)可通过调节MPP患儿血清中炎症因子水平抑制炎症反应,从而提高临床效果,且无增加糖皮质激素剂量毒副作用的风险。笔者曾用清热解毒方辅助治疗RMPP患儿,结果不仅症状缓解快而且肺泡灌洗液中细胞因子显著下降[16]。以上结果均提示中药治疗有多靶点和菌、炎(炎性介质) 并治的特点。本课题以张仲景《伤寒论》中麻杏石甘汤为基础方,联用鱼腥草、连翘、蒲公英、大青叶、白花蛇舌草等清热解毒药,加用葶苈子、莱菔子、川贝母、瓜蒌等祛痰药物,具体临证可配伍消滞通腑、活血祛瘀、健脾益气等中药以增效减毒,结果证明:清热解毒祛痰方辅助治疗组在减轻咳嗽、退热祛痰、促进肺部呼吸音恢复等方面效果良好,而且在降低炎症指标(WBC、CRP、LDH)及肺炎实变吸收等方面均优于对照组,与国内多项研究[17-19]结果一致。进一步探讨发现,支气管镜下有黏液栓堵塞者发热时间更长,炎症指标更高,肺部CT均匀高密实变影更明显。有研究[20]显示,当MPP患者出现持续高热≥10 d、肺CT提示整叶以上均一致密实变影且合并胸腔积液、CRP及LDH明显增高时,有黏液栓堵塞气道的可能,宜早做支气管镜。
综上所述,RMPP发病机制复杂,多种原因导致难治,清热解毒祛痰方协同支气管镜介入治疗可有效解除气道高分泌和阻塞状态,推广应用可期望打破痰栓阻塞-炎症加重-痰热壅滞的恶性循环,且经济实惠安全性高。本研究尚有许多不足之处:比如,小样本单中心研究普遍代表性差;支气管镜下黏液栓例数太少;虽然采用随机化分组,并通过统计手段验证其年龄、性别、病程、炎症指标等均质化,但无法均衡疾病的每一个指标,个体差异仍有可能在一定程度上影响试验结果等。另外,有许多问题需进一步探讨:MP感染气道高分泌状态与中医痰证相关性;寒痰、热痰与气道分泌物黏稠度相关性;黏液栓阻塞气道患者中药治疗效果等。

