问题提示列表在乳腺癌患者中临床应用效果的系统评价
乳腺癌是威胁全球女性生命健康的主要疾病之一,具有高发病率和高死亡率的特点,据统计,2020 年全球约有230 万新发病例,占所有新发癌症的11.7%,约68.5 万病例死亡
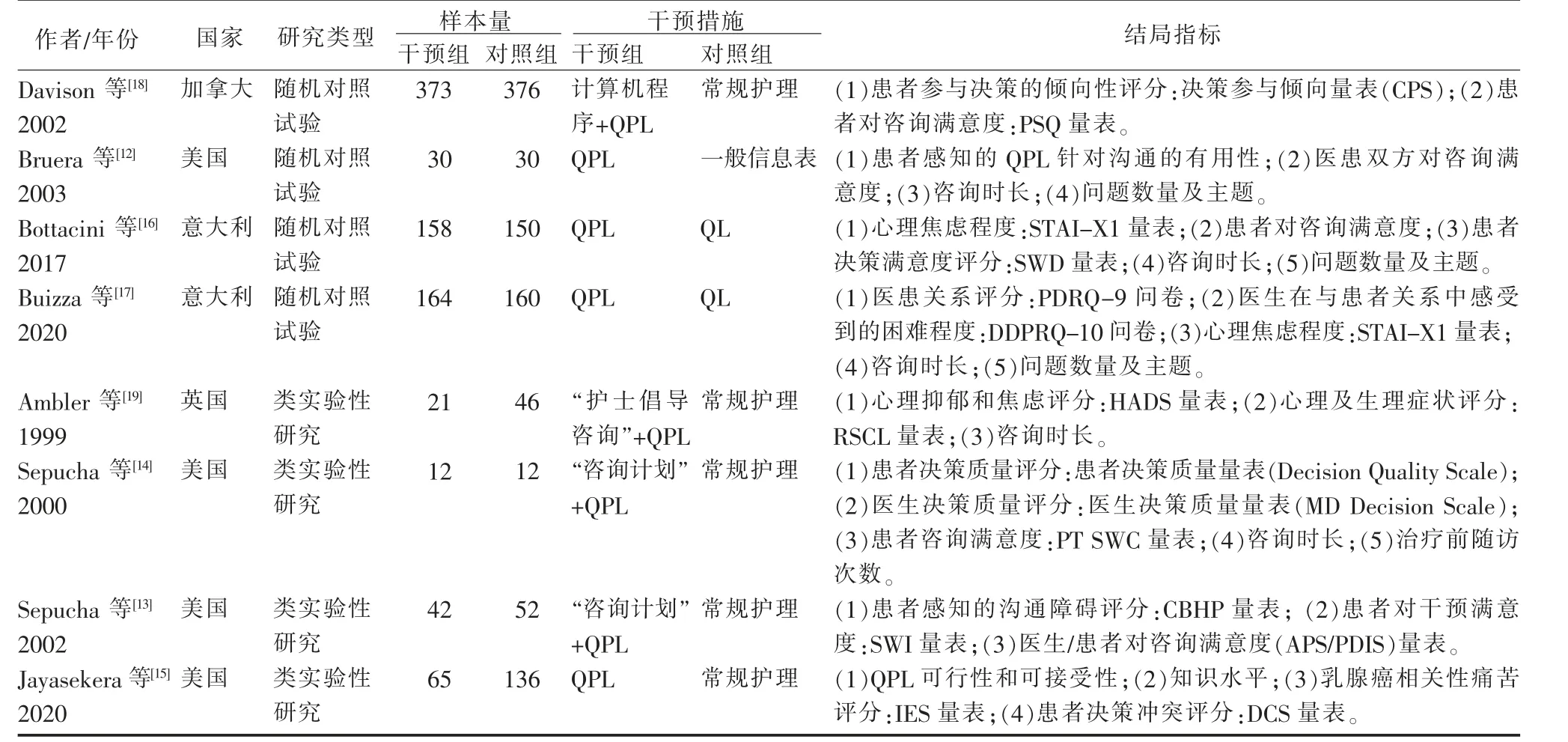
。随着医疗技术的发展,乳腺癌可联合运用多种手段治疗,包括化疗、激素疗法、靶向治疗、手术及放疗等
,整体治疗及照护过程相对漫长复杂,给患者的身心健康带来巨大影响。 患者普遍存在不同程度的健康信息需求
,信息需求是否得到满足直接影响患者的治疗体验、心理情绪、依从性及疾病应对能力等
。 同时,当前广泛推行的“以患者为中心”的医疗模式
倡导患者积极参与医疗沟通,获取信息,构建良好的医患关系,促进患者参与治疗决策,改善患者满意度。 因此,如何促进患者在医疗咨询中主动获取疾病相关信息是目前亟待解决的问题。 问题提示列表(Question Prompt List,QPL)是一种简易的沟通工具,是由一系列循证问题组成的结构化清单,在医疗咨询前预先提供给患者,患者可以在医疗访谈过程中向医生提出这些问题,从而获得特定信息,有利于医患之间的信息交互
。近年来, 国外有多项研究将QPL 应用于乳腺癌患者,不同研究中QPL 的主题、内容和临床效果存在差异, 其可靠性及临床指导意义有待进一步分析和评价,而现有QPL 相关的系统评价文献多针对整体肿瘤患者
,乳腺癌领域可借鉴的经验较为局限,同时国内尚未开展相关研究。 本研究旨在归纳乳腺癌疾病QPL 的开发情况,并评价其在患者中的应用效果,以期为国内乳腺癌患者QPL 的研发提供循证依据。
1 资料与方法
1.1 文献检索 由2 名系统学习过循证医学的研究员独立检索, 检索数据库PubMed、Embase、Cochrane Library、Scopus 及CIHNAL,搜索将QPL 应用于乳腺癌患者的相关文献, 检索时间均为建库至2021 年6 月, 主要检索关键词为:“Breast Neoplasm*/Breast Tumor*/Breast Carcinoma*/Breast Cancer/Mammary Cancer*/Breast Malignant Neoplasm*/Breast Malignant Tumor*” “Question Prompt List/Question Prompt Sheet/Question Prompt Tool/Question Prompt Instrument/Prompt List/Prompt Sheet/Prompt Tool/Prompt Instrument”。 采用主题词和自由词构造检索式检索,同时通过滚雪球的方式,追溯纳入文献及主题相关文献的参考文献,并辅以手工检索检索补充。检索策略以PubMed 数据库为例:#1 Breast Neoplasms[Mesh] OR Breast Neoplasm[Title/Abstract] OR Breast Tumor [Title/Abstract] OR Breast Carcinoma[Title/Abstract] OR Breast Cancer[Title/Abstract] OR Mammary Cancer[Title/Abstract] OR Breast Malignant Neoplasm[Title/Abstract] OR Breast Malignant Tumor[Title/Abstract];#2 Question Prompt List [Title/Abstract] OR Question Prompt Sheet[Title/Abstract] OR Question Prompt Tool [Title/Abstract] OR Question Prompt Instrument[Title/Abstract] OR Prompt List[Title/Abstract] OR Prompt Sheet [Title/Abstract] OR Prompt Tool[Title/Abstract] OR Prompt Instrument[Title/Abstract];#3 #1 AND #2。
1.2 纳入与排除标准 纳入标准:(1)研究对象为≥18 岁的乳腺癌患者;(2)干预组给予QPL 干预;对照组给予常规护理或空白对照;(3)结局指标包含咨询满意度、医患关系、参与治疗决策情况、心理情绪、知识水平等;(4)随机对照试验和类实验性研究。 排除标准:(1)非中、英文文献;(2)无法获取完整数据的文献;(3)质量等级为C 的文献。
1.3 文献筛选 采用EndNote 进行文献管理, 由2名研究员根据文献的纳入和排除标准, 分别单独对检索出文献的题目和摘要进行阅读, 排除重复及与主题明显不相关的文献,随后阅读全文复筛,再次排除不符合纳入标准的文献,双方交叉核对最终结果,当双方意见不一致时,由第3 名研究员评定解决,确定最终纳入的文献。
为了解决低段学生书籍匮乏之苦,学校发动全校老师为学生捐书,把家中优秀的注音读物贡献出来,存放在学校连廊的小书吧中,供学生课间及午间进行阅读。这一举措同时也带动了许多家长主动来捐书。在读书节,中高年级的学生也把拼音读物搬上了跳蚤市场,为低段的学生创造了一个收集课外书的机会。每个班级还把在跳蚤市场义卖所得,用来购买课外书,充实了班级的图书角。
根据JBI 循证卫生保健中心的质量评价标准对4 篇类实验性研究的评价结果为:在干预措施方面,1 篇文献
在除了要验证的干预措施外,各组接受的其他措施表述不清楚; 在数据完整性方面,3 篇文献[13-14,19]未提及数据是否完整,且文中未列出具体数据。 详见表3。
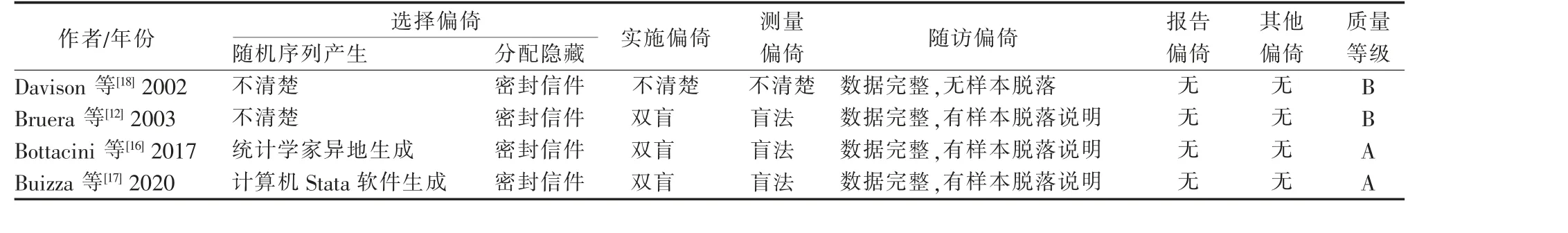
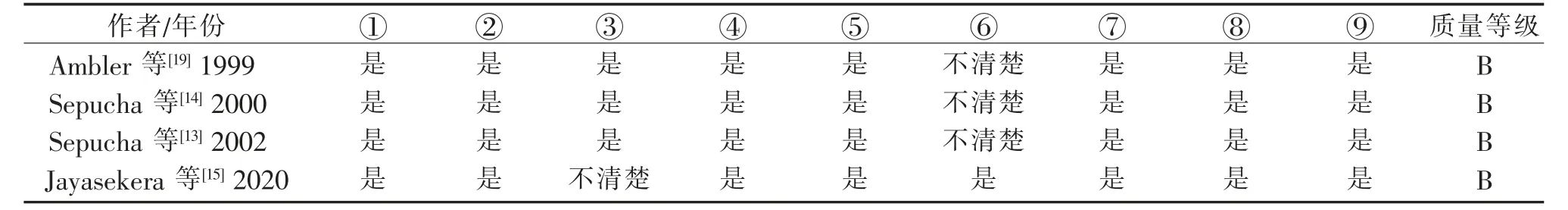
1.5 文献质量评价 由2 名研究员独立进行文献评价并交叉核对,当2 名研究员评价结果不一致时,由第3 名研究员参与讨论并决定文献质量。 根据原始研究类型的不同相应选择文献质量评价工具。 随机对照试验选择Cochrane 协作网偏倚风险评估工具1.0 版本(RoB1)进行评价
,评价内容包括7 个条目,从选择偏倚、实施偏倚、测量偏倚、随访偏倚、报告偏倚、其他偏倚等方面评价。类实验性研究选择澳大利亚循证卫生保健中心JBI 2016-QES 文献质量评价标准进行评价
,评价内容包括9 个条目,从研究变量的因果关系、基线水平、干预措施、对照、结局指标的测量、随访及分析等方面评价,每个条目均采用“是”、“否”、“不清楚”、“不适用”来判定。评价标准均为:完全符合上述标准,各种偏倚发生的可能性最小为A 级;其中部分符合上述质量标准,偏倚发生的可能性中度偏倚为B 级;完全不符合上述质量标准,偏倚发生的可能性偏高为C 级。
2.3 纳入文献的质量评价 纳入的8 篇文献中,2篇[16,17]质量为A 级,6 篇
质量为B 级,总体质量为中等。 根据Cochrane 协作网偏倚风险评价工具对4 篇随机对照试验的评价结果为:2 篇文献
报告了随机序列产生的方法,2 篇文献
仅提到“随机”二字;3 篇文献
对研究者、受试者及测评者盲,1 篇文献
未提及盲法。 详见表2。
2 结果
APN TOC模式是国外的TOC的主要模式之一。国际护理协会将APN定义为一名注册护士,其拥有深厚的专科知识、复杂问题的决策能力及扩展临床实践的才能[9]。2002年,Brooten等[10]建立APN TOC模式并将其应用于患者的综合出院计划。与其他TOC模式不同的是,APN是Naylor建立TOC模式的核心,其先进的护理实践技术和丰富的成功经验,可帮助患者在环境变化过程中顺利完成过渡。虽然由不同身份的医疗卫生保健人员领导的TOC模型多种多样,但Naylor[7]研究表明,由APN领导的团队管理项目中最有效地降低再住院率,证明TOC模式可预见性地将照顾者与APN联系,以确保患者平稳过渡。
从一开始,康提尼·巴黎塔就种植了黑玛尔维萨来给阿方斯莱弗宁增加酒液颜色和果味。意大利酿酒师贾科莫·安塞米和助手阿贡·威利斯则与农民密切合作,执行严格的葡萄园管理规则,比如进行绿色采摘和控制采收至一年两次,以此来提高葡萄成熟度。他们还计划用其他意大利葡萄品种进行试验,包括歌蕾拉、黑珍珠和普里米蒂沃等葡萄品种来提高葡萄酒的品质。
取得综合所得,需要办理汇算清缴的情形包括:一)从两处以上取得综合所得,且综合所得年收入额减除专项扣除的余额超过6万元;(二)取得劳务报酬所得、稿酬所得、特许权使用费所得中一项或者多项所得,且综合所得年收入额减除专项扣除的余额超过6万元;(三)纳税年度内预缴税额低于应纳税额;(四)纳税人申请退税。
2.1 临床疗效比较 治疗后,治疗组治疗总有效率明显高于对照组(χ2=4.323,P<0.05)。见表1。
1.6 统计学分析 研究员对纳入的研究反复阅读,采用内容分析法对提取的数据资料进行分类、整合,并系统归纳总结。 内容分析法是一种对传播信息内容进行系统、客观和量化描述的研究方法,适用于研究可以记录、保存且有价值的文献
。
1.4 资料提取 原始数据提取由2 名研究员同时独立进行,按照统一的数据提取表提取数据,交叉核对最终结果,纳入研究的数据提取包括(1)一般资料:题目、作者、国家及年份;(2)研究特征:研究设计类型、样本量(干预组/对照组)、试验措施、结局指标、结果,以及QPL 形式、主题和内容。
2.4 系统评价结果 由于纳入的文献在结局指标、测量方式及统计分析方法等方面有较大的差异,存在很大的临床异质性, 因此采用定性分析的方法对结果进行分类归纳和描述。
2.2 纳入文献的基本特征 纳入的8 篇文献涉及的国家有美国(4 篇
)、意大利(2 篇
)、加拿大(1 篇
)、英国(1 篇
)。 包括随机对照试验4 篇,类实验性研究4 篇; 共计1 827 例患者, 其中干预组865 例,对照组962 例。 干预组中,4 篇研究
为QPL 单独干预,其余4 篇
为QPL 联合其他措施干预;对照组中,5 篇研究
为常规护理,2 篇研究
为患者自主生成的问题列表(Question List,QL)干预,1 篇研究
采用一般信息表干预,一般信息表的内容为乳腺癌相关的基本知识。 详见表1。
2.4.1 问题数量及主题 3 篇研究
通过录音分析患者向医生提出问题的数量及与医生讨论的主题, 结果显示在问题总数上干预组和对照组差异无统计学意义。其中2 篇研究
发现干预组患者能够专注于自己的信息需求, 思考他们想向医生咨询什么, 能有效地利用咨询时间, 提出更精准的问题。Bottacini 等
研究中不允许患者向医生咨询时携带QPL 或QL,因此患者提出问题的数量取决于其记忆能力,结果发现QPL 组患者比对照组患者更难以记住自己想咨询的问题,反映出QPL 易影响患者的自主思考能力。 而在问题主题方面的差异不显著,仅1篇Bruera 等
的研究发现使用QPL 的患者询问有关诊断的问题明显更多。
2.4.2 咨询时长 5 篇研究
报告咨询的持续时间,每项研究都根据录音来评估咨询的时长。其中2 篇研究
发现干预组的咨询时长更短,另外3篇研究
报告咨询时长不受QPL 干预措施的影响。
因方施教是依据中医方剂学知识体系和学科规律,以方为中心,针对每首方剂的组方特点,结合具体教学对象的要求,采用不同教学方法组织教学。
2.4.3 知识水平 仅1 篇研究
报告了QPL 对患者知识水平的影响, 该研究采用治疗相关知识量表(Knowledge of Genomic Testing among Early-stage Breast Cancer Patients)评估得出QPL 增加了患者整体治疗相关知识水平。
2.4.4 咨询满意度 患者或医生对咨询的满意度是最常被评估的结局指标,有6 篇研究
报告患者对咨询的满意度,2 篇研究
报告医生对咨询的满意度,其中3 篇研究
采用自制而未经验证的评估工具。 患者方面,Sepucha 等
采用咨询满意度量表(Patients’Satisfaction With Consultation Scale,PT SWC) 调查发现干预组患者的满意程度更高,而Bottacini 等研究
显示QPL 对咨询满意度有负面影响,干预组患者必须从QPL 中选择问题,因此提出的反映他们优先需求的问题较少, 导致咨询满意度下降,另外4 篇研究
发现干预组和对照组患者对咨询均较为满意, 差异无统计学意义。 医生方面,1 篇研究
采用主诊医师满意度量表(Attending Physician Satisfaction Scale,APS)调查发现患者依据提供的QPL 做好咨询准备后参与诊疗沟通能够显著提高医生的满意度,1 篇研究
发现医生对2 组咨询均较为满意,差异无统计学意义。
2.4.5 心理情绪 4 篇研究
从患者的心理维度进行评估。 1 篇研究
采用医院抑郁和焦虑量表(Hospital Anxiety and Depression Scale,HADS)评估得出干预组焦虑水平明显较低, 而抑郁评分差异无统计学意义, 采用Rotterdam 症状量表(Rotterdam Symptom Checklist,RSCL)评估得出干预组心理困扰维度的得分低于对照组。 然而,2 篇研究
采用斯皮尔伯格状态-特质焦虑量表-X1(Spielberger State-trait Anxiety Inventory-X1,STAI-X1)评估患者焦虑心理,结果显示,干预组和对照组患者焦虑水平无明显差异。Jayasekera 等
研究采用癌症特异性痛苦量表(Impact of Event Scale,IES)评估也发现QPL在缓解乳腺癌疾病带来的心理痛苦方面的作用不明显。
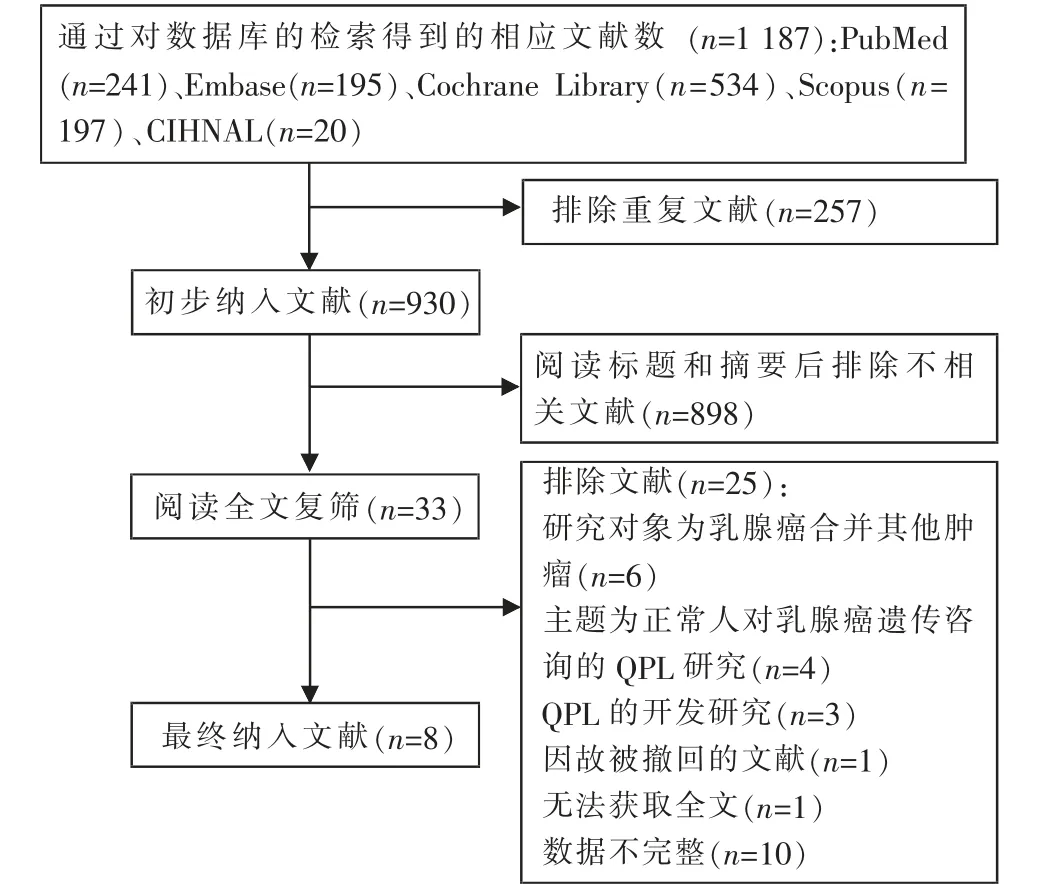
2.1 文献检索与筛选结果 根据检索策略,初步检索到文献1 187 篇。根据文献类型、标题、摘要、去除重复文献和全文阅读进行进一步筛选后, 最终筛选出8 篇文献纳入系统评价。 文献筛选流程图见图1。
2.4.6 医患关系 5 篇研究
报告医患关系情况。其中3 篇研究
报告在常规临床护理中使用QPL 可以提高医患沟通质量而不增加护理成本,有利于改善医患关系。 Sepucha 等
在2000 年的研究报告医生与患者对决策质量评估的一致性水平,得出干预组的一致性更强, 也说明干预组的沟通更具有成效,而其在2002 年的研究
采用沟通障碍量表(Community Breast Health Project,CBHP)评估患者感知的与医生沟通困难程度,结果发现2 组患者感知的困难程度均较干预前显著减轻, 但差异无统计学意义。 Buizza 等
研究采用医生在与患者关系中感受到的困难问卷(Difficult Doctor-patient Relationship,DDPRQ-10)得出医生认为2 组中属于“难应对”患者的比例不同:QPS 组为20.6%,QL 组为11.8%,显然干预组更高,可能因为QPL 干预让患者对疾病的理解更深从而令医生感觉“难应对”,然而,医生却认为照顾这些“难应对”的患者能获得更高的愉悦感。
2.4.7 共同决策 5 篇研究
报告患者参与治疗决策的情况,1 篇研究
采用决策倾向性量表(Control Preferences Scale,CPS)评估患者参与治疗决策的需求,结果显示,干预组中有更高比例的患者被动地参与治疗决策, 究其原因为使用计算机程序创建QPL的干预提高了患者对参与医患互动的期望, 但同时让他们的心理方面产生人际关系中的被控制感,从而在治疗决策中扮演了更被动的角色。相反,Ambler等
研究发现干预组患者倾向于认为接受手术的决定是由他们自己和医生共同做出的, 而对照组更多认为决定是由医生单独做出的。1 篇研究
采用决策满意度量表(the Satisfaction with Decision,SWD)评估患者对治疗决策的满意程度, 得出2 组患者对决策满意度水平相同。 1 篇研究
采用决策质量量表(Decision Quality Scale) 评估发现QPL 能够大幅度提高患者的决策质量。1 篇研究
采用决策冲突量表(Decisional Conflict Scale,DCS) 来评估患者在面对治疗方案的不确定性,发现QPL 减少了决策冲突。
3 讨论
3.1 QPL 可满足患者的信息需求 信息需求为患者内在认知与外在环境接触后对缺乏的、不完善的、有缺陷的信息产生的需求
,与患者的疾病应对能力及临床结局密切相关
。 乳腺癌患者的信息需求通常包括疾病及其治疗,以及身体、心理、家庭和社会健康等方面信息的需求。对于乳腺癌患者,信息需求是未被满足的支持性需求之一
。 本研究显示QPL 干预不能够促进乳腺癌患者提出更多问题,在患者提问的主题方面也没有显著影响, 但是能够促进乳腺癌患者提出对疾病更有针对性的问题, 更有效地利用咨询时间,提升自身知识水平,使其信息需求得到满足,与国外多项研究结果相似
。 本研究纳入的文献Bruera 等
采用包含22 个关于乳腺癌诊断、治疗和预后问题的QPL,Jayasekera 等
采用包含9 个关于复发风险及治疗问题的QPL, 另有2篇研究
采用具有肿瘤普适性的QPL,内容为50个基于循证的结构化问题。QPL 从不同维度出发,在咨询中发挥着引导性的作用,患者通过QPL 勾选其需要咨询的问题,帮助其获得想了解的信息。
3.2 QPL 可改善医患关系 医患双方对诊疗过程的满意度及患者心理情绪均影响医患关系, 医患间沟通方式的改进也有利于调节医患关系
。 本研结果显示,QPL 帮助乳腺癌患者为医疗咨询做出充分的准备,患者利用QPL 作为沟通工具,从中选择问题向医生咨询,改变沟通的方式,能够在沟通时对患者做出提示,防止其想寻求的答案有遗漏,也避免由于紧张而无法充分提问, 从而提升医患双方对咨询的满意度,降低沟通障碍,改善医患关系。然而,本研究未能有充分证据支持QPL 对乳腺癌患者的焦虑、抑郁等负性心理情绪有显著改善作用,仍需更多研究完善QPL 内容, 以证实能够提高患者心理弹性,增强抗应激能力,促进患者积极求医和配合治疗。
3.3 QPL 有利于共同决策 共同决策提倡医生和患者充分沟通,权衡各项治疗方案利弊,结合患者个人目标、价值观及偏好,最终共同做出决策
,能够提高患者治疗参与感,提升治疗依从性,同时有助于减少过度医疗
,符合“以患者为中心”医疗模式倡导的概念,而QPL 是公认的能够促进共同决策的工具之一
。本研究中,仅1 篇文献发现QPL 干预后的乳腺癌患者参与治疗决策的态度多为被动型,大部分研究发现QPL 能够提高患者治疗的积极性与主动性, 促进其参与决策。 其原因可能为应用QPL后,患者知识掌握更充分,对各种治疗方案的不确定性降低,使得决策相关负性情绪包括决策延迟、逃避决策行为的发生概率减小,促进其参与决策。
3.4 局限性与展望 (1)本研究纳入的文献数量不多,证据等级一般,对QPL 的临床应用效果评价指标、测量方式及统计分析方法存在差异,未能对数据合并进行Meta 分析, 只进行了描述性的系统评价,未来仍需大样本量、 高质量干预性研究来探究QPL在乳腺癌患者中的应用效果;(2)纳入研究中的QPL适用于所有乳腺癌或肿瘤患者,特异性不强,所提供的问题选择不全面, 建议研究者根据乳腺癌不同分型或分期开发对患者病情更有针对性、 更细致的QPL,并鼓励患者思考他们可能存在的问题和担忧,然后个性化地根据患者信息需求形成QPL;(3)纳入研究均缺乏QPL 对患者治疗依从性、疾病自我管理能力等角度应用效果的评估,且对QPL 的可行性及可接受性没有统一的评价, 因此可从更多维度评价QPL 的效果, 并有待研制关于QPL 系统的质量评价标准;(4)目前国内尚无关于QPL 的研究,本研究纳入的文献均为外文文献,因此,我国学者可借鉴国外经验, 科学地引进QPL 进行汉化和文化调试,并积极开发适用于我国文化背景的QPL。
[1] Sung H, Ferlay J, Siegel R L, et al. Global Cancer Statistics 2020:GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries[J]. CA Cancer J Clin, 2021, 71(3): 209-249. DOI:10.3322/caac.21660.
[2] Harbeck N, Gnant M. Breast Cancer[J]. Lancet, 2017, 389(10074):1134-1150. DOI:10.1016/S0140-6736(16)31891-8.
[3] Lu H, Xie J, Gerido LH, et al. Information Needs of Breast Cancer Patients: Theory-generating Meta-synthesis[ J ]. J Med Internet Res, 2020, 22(7):e17907. DOI:10.2196/17907.
[4] Villarreal-Garza C, López-Martínez EA, Martínez-Cannon B A,et al.Medical and Information Needs among Young Women with Breast Cancer in Mexico[J].Eur J Cancer Care (Engl), 2019, 28(4): e13040. DOI:10.1111/ecc.13040.
[5] Barry MJ, Edgman-Levitan S. Shared Decision Making--pinnacle of Patient-centered Care[J]. N Engl J Med, 2012,366(9):780-781. DOI:10.1056/NEJMp1109283.
[6] Lukasczik M, Gerlich C, Wolf HD, et al. Beyond Oncology:Question Prompt Lists in Healthcare-A Scoping Review Protocol[J].
Protoc,2020,3(1):9.DOI:10.3390/mps3010009.
[7] Keinki C, Momberg A, Claus K, et al. Effect of Question Prompt Lists for Cancer Patients on Communication and Mental Health Outcomes-A Systematic Review[J]. Patient Educ Couns,2021, 104(6):1335-1346.DOI:10.1016/j.pec.2021.01.012.
[8] Brandes K, Linn AJ, Butow PN, et al. The Characteristics and Effectiveness of Question Prompt List Interventions in Oncology: A Systematic Review of the Literature[ J ]. Psychooncology, 2015, 24(3):245-252.DOI:10.1002/pon.3637.
[9] Cumpston M, Li T, Page MJ, et al. Updated Guidance for Trusted Systematic Reviews: A New Edition of the Cochrane Handbook for Systematic Reviews of Interventions [ J ].Cochrane Database Syst Rev, 2019(10): Ed000142. DOI:10.1002/14651858.ED000142.
[10] Santos WMD, Secoli SR, Püschel VAA. The Joanna Briggs Institute Approach for Systematic Reviews[J]. Rev Lat Am Enfermagem, 2018(26):e3074. DOI:10.1590/1518-8345.2885.3074.
[11] 邹菲. 内容分析法的理论与实践研究[D].武汉:武汉大学,2004.
[12] Bruera E, Sweeney C, Willey J, et al. Breast Cancer Patient Perception of the Helpfulness of A Prompt Sheet Versus A General Information Sheet During Outpatient Consultation:A Randomized, Controlled Trial[J]. J Pain Symptom Manage, 2003, 25(5):412-419. DOI:10.1016/s0885-3924(02)00686-3.
[13] Sepucha KR, Belkora JK, Mutchnick S, et al. Consultation Planning to Help Breast Cancer Patients Prepare for Medical Consultations: Effect on Communication and Satisfaction for Patients and Physicians[J]. J Clin Oncol, 2002, 20(11):2695-2700. DOI:10.1200/JCO.2002.10.068.
[14] Sepucha KR, Belkora JK, Tripathy D,et al.Building Bridges between Physicians and Patients:
of A Pilot Study Examining New Tools for Collaborative Decision Making in Breast Cancer[J]. J Clin Oncol, 2000, 18(6): 1230-1238.DOI:10.1200/JCO.2000.18.6.1230.
[15] Jayasekera J, Vadaparampil ST, Eggly S, et al. Question Prompt List to Support Patient-provider Communication in the Use of the 21-gene Recurrence Test: Feasibility, Acceptability, and Outcomes[J]. JCO Oncol Pract, 2020, 16(10): e1085-e1097. DOI:10.1200/JOP.19.00661.
[16] Bottacini A, Goss C, Mazzi MA, et al. The Involvement of Early Stage Breast Cancer Patients During Oncology Consultations in Italy: A Multi-centred, Randomized Controlled Trial of A Question Prompt Sheet Versus Question Listing[J]. BMJ Open,2017,7(8):e015079. DOI:10.1136/bmjopen-2016-015079.
[17] Buizza C, Ghilardi A, Mazzardi P, et al. Effects of a Question Prompt Sheet on the Oncologist-patient Relationship: a Multi-centred Randomised Controlled Trial in Breast Cancer[J]. J Cancer Educ, 2020, 35(3):621-628. DOI:10.1007/s13187-019-01505-6.
[18] Davison BJ, Degner LF. Feasibility of Using A Computerassisted Intervention to Enhance the Way Women with Breast Cancer Communicate with Their Physicians [ J ].Cancer Nurs, 2002,25(6):417-424.DOI:10.1097/00002820-200212000-00001.
[19] Ambler N, Rumsey N, Harcourt D, et al. Specialist Nurse Counsellor Interventions at the Time of Diagnosis of Breast Cancer: Comparing ‘Advocacy’ with a Conventional Approach[ J ]. J Adv Nurs, 1999, 29(2):445-453. DOI:10.1046/j.1365-2648.1999.00902.x.
[20] Baloochi Beydokhti T, Heshmati Nabavi F, Ilkhani M, et al.Information Need, Learning Need and Educational Need,Definitions and Measurements: A Systematic Review [J].Patient Educ Couns, 2020,103(7):1272-1286.DOI:10.1016/j.pec.2020.02.006.
[21] Shi X, Wang X, Liu Y, et al. A Survey of Evidence Users about the Information Need of Acupuncture Clinical Evidence[J]. BMC Complement Altern Med, 2016, 16(1):455.DOI:10.1186/s12906-016-1434-0.
[22] Iredale R, Rapport F, Sivell S,et al.Exploring the Requirements for A Decision Aid on Familial Breast Cancer in the UK Context: A Qualitative Study with Patients Referred to A Cancer Genetics Service[J]. J Eval Clin Pract, 2008, 14(1):110-115. DOI:10.1111/j.1365-2753.2007.00811.x.
[23] 钱皎月,鲍向红,魏沛,等. 疑似乳腺癌患者诊断期不同时间点信息需求调查分析[J]. 护理学报, 2013, 20(12):20-23. DOI:10.16460/j.issn1008-9969.2013.12.010.
[24] Lemmon ME,Donohue PK, Williams EP, et al. No Question Too Small: Development of a Question Prompt List for Parents of Critically Ill Infants[J]. J Perinatol, 2018, 38(4):386-391. DOI:10.1038/s41372-017-0029-z.
[25] Miller N, Rogers SN. A Review of Question Prompt Lists Used in the Oncology Setting with Comparison to the Patient Concerns Inventory[J].Eur J Cancer Care(Engl), 2018,27(1). DOI:10.1111/ecc.12489.
[26] Lederer S, Fischer MJ, Gordon HS,et al. A Question Prompt Sheet for Adult Patients with Chronic Kidney Disease [J].BMC Nephrol, 2016, 17(1):155. DOI:10.1186/s12882-016-0362-z.
[27] 邵建文,李群,王锦帆. GLTC 医患沟通方案干预住院患者效果分析[J]. 中华医院管理杂志, 2020, 36(11):934-938.DOI:10.3760/cma.j.cn111325-20200422-01156.
[28] Adams R, Price K, Tucker G, et al. The Doctor and the Patient--How Is a Clinical Encounter Perceived?[J]. Patient Educ Couns, 2012, 86(1):127-133. DOI:10.1016/j.pec.2011.04.002.
[29] Carmona C, Crytwell J, Burnham M, et al. Shared Decision-making: Summary of NICE Guidance[J]. BMJ, 2021(373): n1430. DOI:10.1136/bmj.n1430.
[30] 高雅靖,单岩,周越,等.医患共享决策沟通的研究进展[J].中国护理管理, 2021, 21(1):156-160. DOI:10.3969/j.issn.1672-1756.2021.01.033.
[31] Henselmans I, Brugel SD, De Haes H, et al. Promoting Shared Decision Making in Advanced Cancer: Development and Piloting of a Patient Communication Aid[J]. Patient Educ Couns,2019,102(5):916-923.DOI:10.1016/j.pec.2018.12.018.

