CT严重指数、超声造影联合血清降钙素原评估AP疗效
胡细新, 梅桂丽
胡细新, 梅桂丽, 杭州师范大学附属萧山医院放射科 浙江省杭州市 312000
胡细新, 主治医师, 主要从事放射诊断专业工作.
0 引言
急性胰腺炎(acute pancreatitis, AP)是一种较为常见的急腹症. 由于现代生活方式及工作压力变化, AP发病率居高不下. 根据AP病情不同, 临床分为轻症AP和重症AP. 重症AP患者病情重, 疾病进展迅速, 常继发感染、休克, 病死率高. 因此, 早期准确评估AP病情, 及早干预意义重大. 多层螺旋CT具有极佳组织显影效果且功能完善, 在早期诊断AP中发挥着重要作用, 甚至作为“金标准”, 但CT检查存在辐射性、不宜床旁操作、难以实时动态观察等局限性, 临床应用受到限制. 超声造影作为一种全新的微循环示踪技术, 能客观反映组织血流灌注及存活状态, 很好地弥补CT检查上述不足. 本研究探讨超声造影联合血清降钙素原(procalcitonin, PCT)在评估AP病情及疗效中的临床应用价值, 以期为临床评估病情及预后提供有价值的参考.
1 材料和方法
1.1 材料 选取2020-03/2021-07期间, 我院收疗的63例AP患者作为研究对象. 其中男45例, 女18例, 年龄(23-71)岁, 平均(45.4±12.6)岁; 所有患者均符合《急性胰腺炎诊治指南》相关诊断标准; 均为首次发病. 排除: (1)胰腺癌; (2)慢性胰腺炎; (3)发病24 h内死亡者. 本研究经医院医学伦理委员会批准, 患者均知情同意.
1.2 方法
1.2.1 血清PCT测定: 入院24 h内及治疗14 d后, 抽取患者肘部浅静脉血5 mL, 使用电化学发光法检测血清PCT水平. 使用配套标准品和试剂盒(Cobas E601型号, 瑞士罗氏公司), 严格按照试剂盒说明书操作.

图 1 治疗前影像学检查. A: 治疗前, 超声造影显示胰腺尾部局部无血流灌注, 为坏死病灶(箭头所示), USSI = 5分, 判定为重症AP; B: 治疗前, 增强CT显示胰腺尾部局部无血流灌注, 为坏死病灶(箭头所示), CTSI = 5分, 判定为重症AP. USSI: 超声造影严重指数; CTSI: CT严重指数; AP: 急性胰腺炎.
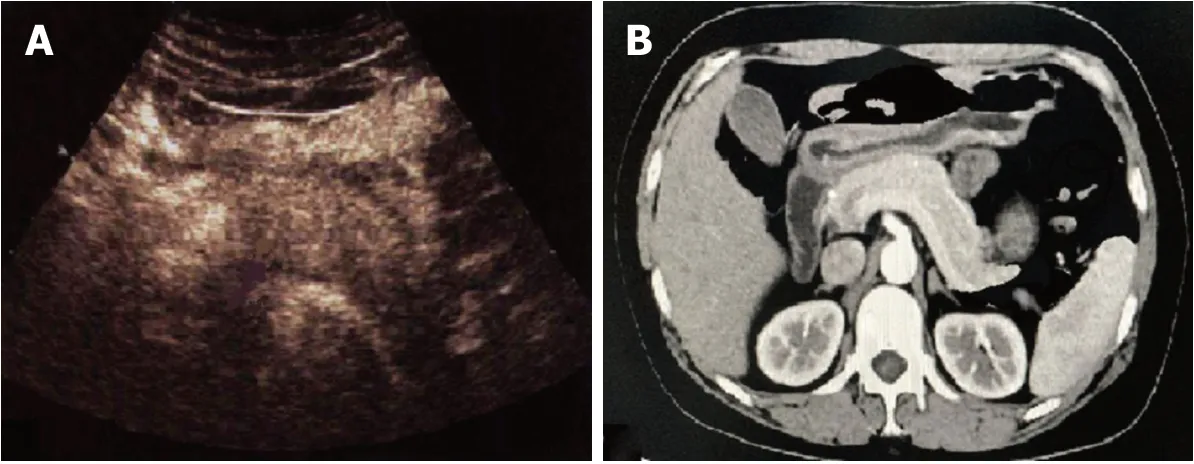
图 2 治疗后影像学检查. A: 治疗后, 超声造影显示胰腺轻度肿大, 未见血流灌注异常区域, USSI = 1分, 提示治疗效果显著; B: 治疗后, 增强CT显示胰腺轻度肿大, 未见血流灌注异常区域, CTSI = 1分, 提示治疗效果显著. USSI: 超声造影严重指数; CTSI: CT严重指数.
1.2.2 多层螺旋CT扫查: 入院24 h内及治疗14 d后, 行腹部多层螺旋CT扫查(型号Aquilion cx, 日本东芝公司), 首先行上腹部平扫, 然后行增强扫描. 扫描层间距: 5 mm, 厚度: 5 mm. 参照Balthazar分级标准进行分级计分, 计算CT严重指数(CT severity indices, CTSI). CTSI = AP分级得分+坏死程度得分. 由两名副高职称以上放射科医生行双盲阅片诊断, 结果不一致时, 共同讨论解决. 见图1, 2.
1.2.3 超声造影检查: 入院后24 h内及治疗14 d后, 行胰腺超声造影检查. 使用Acuson Sequoia 512彩色多普勒超声诊断仪(德国西门子公司), 4C1-S探头(1-4 MHz). 超声造影剂采用Sono Vue (意大利Bracco公司), 按照说明书制成混悬液.
首先行常规超声检查胰腺, 观察其形态、结构、回声、血供以及胰周等情况. 清晰显示胰腺及周围组织, 启动超声造影模式, 经肘部浅静脉团注2.4 mL超声造影剂, 尾随生理盐水5 mL冲管, 存储并观察胰腺动态增强全程, 参照Balthazar分级标准进行分级计分, 计算超声造影严重指数(ultrasound severity indices, USSI). USSI = AP分级得分+坏死程度得分. 由两名副高职称以上超声科医生行双盲诊断, 结果不一致时, 共同讨论解决. 见图1, 2.
1.2.4 治疗: 入院后, 给予患者胰腺炎常规治疗, 如: 吸氧、禁食、补液、解痉、镇痛、胃肠减压、服用抑制胃酸和胰酶类药物等.
1.3 判定标准 AP分级根据Balthazar分级标准: 胰腺正常(0分); 胰腺肿大(1分); 胰腺、胰周发生炎性改变(2分); 胰周积液1处(3分); 胰周积液积气≥2处(4分). 坏死程度评分: 坏死范围<30%(2分); 坏死范围30%-50%(4分); 坏死范围>50%(6分). USSI或CTSI = AP分级得分+坏死程度得分.
超声造影及CT诊断重症AP标准: 胰腺实质出现血流低灌注区或无灌注区, 即缺血坏死灶, 当缺血坏死灶数量≥1处, 判定为重症AP.
临床Ransons评分: 根据入院时以及发病48 h内, 患者外周血白细胞计数、体液丢失量、血清钙、血糖等11项临床参考指标. 每一项指标阳性记1分, 6项指标以上阳性为重型AP.
影像学检查结合临床Ransons评分的综合结果作为评估“金标准”.
疗效判定: (1)无效(1分): 临床体征症状及血淀粉酶无改善, 甚至加重; (2)有效(2分): 临床体征症状消失或改善, 血淀粉酶下降; (3)痊愈(3分): 临床体征症状消失, 血淀粉酶正常.
采用SPSS 20.0软件行数据分析, 计量资料表示为(mean±SD), 两组间比较采用检验, 多组间比较采用检验. 采用Spearman分析两变量间相关性.<0.05认为差异有统计学意义.

表 1 超声造影与临床确诊结果比较

表 2 不同病情组间参数比较

表 3 不同治疗结局组间参数比较
2 结果
2.1 超声造影结果与临床确诊结果比较 临床确诊结果显示, 轻症AP患者38例, 重症 AP患者25例. 超声造影诊断轻症AP患者37例, 重症AP 患者26例, 敏感度 = 92.00%(23/25), 特异度 = 92.11%(35/38); 准确率 = 92.06%(58/63). 见表1.
2.2 不同病情组比较 重症AP组的血清PCT水平、USSI及CTSI明显高于轻症AP组, 差异均有统计学意义(<0.05). 两组间性别、年龄等一般资料比较, 差异无统计学意义. 见表2.
2.3 不同治疗结局组比较 经治疗后, 痊愈29例, 有效23例, 无效11例. 不同治疗结局组间的血清PCT水平、USSI及CTSI比较, 差异均有统计学意义(<0.05). 其中, 痊愈组血清PCT水平、USSI及CTSI明显低于有效组及无效组, 差异有统计学意义(<0.05); 有效组血清PCT水平、USSI及CTSI明显低于无效组, 差异有统计学意义(<0.05). 各组间性别、年龄等一般资料比较, 差异无统计学意义. 见表3.
2.4 相关性分析结果 治疗后患者的血清PCT水平、USSI分别与CTSI呈正相关(= 0.803, 0.951, 均<0.05); 治疗后患者的血清PCT水平、USSI分别与临床疗效呈负相关(= -0.721, -0.836, 均<0.05).
3 讨论
AP是一种急性炎症性疾病, 其主要病理表现为胰腺组织内胰酶被激活释放, 胰酶分解、消化胰腺组织, 导致胰腺组织受损、出血、坏死. 虽然大多数AP患者的病情具有自限性, 但首次发病致死率可达10%, 而重症AP常并发全身炎症反应, 多器官功能衰竭以及其它并发症, 致死率更高. 因此, 准确评估病情及疗效是AP治疗关键.
随着影像学技术的发展, 各影像学方法能为临床诊断及监测AP提供直观的影像学证据, 尤其是多层螺旋CT的广泛应用, 因其功能齐全, 显像清晰, 极大地提高了AP的诊断正确率, 甚至认为多层螺旋CT可作为AP诊断的“金标准”. 但是, 多层螺旋CT存在辐射, 难以床旁检查等局限性, 使其临床应用受到限制. 而超声造影作为一种显示微循环血流极佳的超声新技术, 其在肿瘤鉴别诊断, 组织存活判定等方面发挥着重要作用. 因其具有操作简便, 适合床旁观察, 无辐射, 无肝肾功能损害等潜在优点, 很好地弥补了多层螺旋CT的不足. 本研究结果显示, 超声造影诊断重症AP时, 敏感度 = 92.00%, 特异度 = 92.11%, 准确率 = 92.06%. 提示运用超声造影能有效评估AP病情状态, 具有较高临床应用价值. 这与以往研究结果相一致. 超声造影对胰腺组织微循环状态具有卓越显示能力, 能及时发现胰腺缺血坏死灶及相关并发症, 对胰腺缺血坏死灶的鉴别诊断能力可与增强CT媲美. 胰腺缺血坏死灶在超声造影下表现为胰腺局部低、无灌注区域. 这有助于超声医生敏感直观地检出该异常区域, 从而作出准确诊断. 将AP形态学变化信息通过积分方法进行量化表达, 有助于形态学量化评估AP病情, 准确鉴别轻、重型AP, 从而指导临床治疗.
PCT作为一种急性反应蛋白, 是一项特异性极高的全身炎症性指标, 大量研究证实血清PCT水平与AP病情、疗效以及预后关系密切. 本研究结果中, 重症AP组的血清PCT水平、USSI及CTSI明显高于轻症AP组(P<0.05), 提示USSI与血清PCT水平及CTSI变化一致. 患者病情越重, 伴随胰腺缺血坏死范围越大, 胰腺病损程度越重. 超声造影可用于判定AP病情, 可作为重症AP判断的一种无创性影像学方法. 因此, USSI可作为临床整体评估AP严重程度的有效补充, 是一项简便有效评估AP病情的局部评分系统. 本研究结果中, 不同治疗结局组间的血清PCT水平、USSI及CTSI比较, 差异均有统计学意义(P<0.05), 其中痊愈组<有效组<无效组(P<0.05). 提示超声造影能有效反映AP患者的治疗效果, USSI变化趋势与血清PCT水平及CTSI相一致. 进一步作相关性分析结果显示, 治疗后患者的血清PCT水平、USSI分别与CTSI呈正相关(r = 0.803, 0.951, 均P<0.05), 而治疗后患者的血清PCT水平、USSI分别与临床疗效呈负相关(r = -0.721, -0.836, 均P<0.05). 提示USSI与血清PCT水平、CTSI具有良好相关性, 运用超声造影能有效监测AP治疗效果. USSI越高, AP临床治疗效果越差, 而对于USSI较高患者, 临床应进一步提高警惕, 采取积极有效的治疗措施.
4 结果
综上所述, 超声造影能有效显示胰腺组织的缺血坏死区, 准确反映AP病情, 联合血清PCT水平可为临床全面准确判定病情及评估预后提供有价值的参考, 对临床治疗具有指导意义.
超声造影能显示急性胰腺炎(acute pancreatitis, AP)患者胰腺微循环血流动力学变化, 从而早期发现胰腺缺血坏死灶, 有助于临床评估病情.
使用超声造影能直观分析胰腺微循环灌注变化, 评估AP病情, 可为临床无创性评估AP病情及疗效提供参考.
本篇论文研究的主要目标是探讨超声造影联合血清降钙素原(procalcitonin, PCT)在评估AP病情和疗效中的应用价值, 及其与CT严重指数(CT severity indices, CTSI)相关性. 结果显示超声造影能准确反映胰腺缺血坏死状态, 能有效评估AP病情, 联合血清PCT水平有助于临床全面评估疗效.
本篇论文运用超声造影分析AP患者胰腺微循环灌注, 继而判定病情及评估疗效. 超声造影作为一种有效的血池示踪技术, 能实时直观反映胰腺缺血坏死状态.
本篇论文研究达到了实验目标, 研究结果显示超声造影诊断AP准确率为92.06%; 重症AP组血清PCT水平、超声造影严重指数(ultrasound severity indices, USSI)及CTSI明显高于轻症AP组, 且不同治疗结局组间血清PCT水平、USSI及CTSI比较差异均有统计学意义(P<0.05); 治疗后患者血清PCT水平、USSI分别与CTSI呈正相关, 与临床疗效呈负相关. 本研究结果说明超声造影不仅能及时判断AP病情, 而且能有效评估疗效.
本研究通过实验发现超声造影能准确反映胰腺血流灌注, USSI与AP病情及疗效均具有良好相关性, 联合PCT有助于临床全面评估AP病情及疗效, 指导治疗. 超声造影可为临床评估AP病情及疗效提供一种无创性影像学方法.
超声造影容易受胃肠道气体影响, 在观察胰腺血流灌注时可通过适当加压、改变体位、适量喝水等方法减少影响. 超声造影定量评估AP患者胰腺整体血流灌注变化是未来研究方向, 而最佳方法是超声造影联合多种血清学指标全面评估AP病情及疗效.

