改良经颈静脉肝内门体分流术治疗广泛肝静脉闭塞型布-加综合征效果分析
许 森, 徐 浩, 崔艳峰, 高志康, 神 斌
布-加综合征(Budd-Chiari syndrome,BCS)的特征性病变是小肝静脉至肝后段下腔静脉水平的肝静脉流出阻塞,以致引起门静脉和/或下腔静脉高压[1]。患者症状包括腹胀、腹痛、严重黄疸、难治性腹水、肝脾肿大、门静脉高压及胃肠道出血,甚至肝衰竭[2]。如不及时治疗,可导致死亡[3]。目前内科药物治疗很难减轻患者症状及延缓病情发展,介入手术治疗可通过解除肝脏血液回流障碍达到恢复正常血流动力学的目的[4]。但针对肝静脉广泛阻塞患者,经皮腔内血管成形术和支架植入术成功率较低,传统经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)可能无法将导管插入肝静脉导致手术失败,或术后无法充分分流门静脉血流导致手术效果欠佳。而改良TIPS可通过肝静脉开口水平的肝后段下腔静脉与门静脉之间直接建立分流通道,有效减轻患者临床症状并改善肝、肾功能[5]。本研究采用改良TIPS技术及Viabahn支架建立TIPS分流道治疗28例广泛肝静脉闭塞型BCS患者,取得较好疗效,现报道如下。
1 材料与方法
1.1 临床资料
回顾性分析2017年6月至2020年1月在徐州医科大学附属医院确诊为广泛肝静脉闭塞型BCS并接受改良TIPS术治疗的28例患者资料。其中男10例,女18例;年龄为(39.2±13.4)岁,范围为22~67岁,主要临床表现:胃底-食管静脉曲张(8例)、腹水(28例)、黄疸(11例)、消化道出血(3例)。患者术前基线资料见表1。
表1 28例患者术前基线资料
1.2 主要设备与器材
DSA机(美国GE公司),4 F RH导管、5 FPigtail导管(美国Cook公司),21 G穿刺针、6 F造影导管、8 mm球囊导管(美国强生公司),TIPS穿刺套装(RUPS-100系统,美国Cook公司),Viabahn支架(直径8 mm,美国Gore公司)。
1.3 介入操作方法
间接门静脉造影:经右股动脉引入4 F RH导管,选择性插管至肠系膜上动脉行正、侧位间接门静脉造影,观察门静脉走行、左右分叉位置及通畅情况,检测门静脉压力并记录。下腔静脉造影:经右颈内静脉穿刺成功后,引入5 F Pigtail导管行正、侧位下腔静脉造影,观察下腔静脉走行和通畅情况,检测肝后段下腔静脉和右心房压力并记录。
改良TIPS分流道建立:导丝辅助下经右颈内静脉引入RUPS-100穿刺系统,透视下调整TIPS穿刺针在下腔静脉位置及角度,使穿刺点位于下腔静脉右前壁、肝右静脉开口水平,直接穿透下腔静脉壁,并根据直接、间接门静脉造影显示的门静脉分叉方位实时调整进针方向及角度,穿入门静脉分叉或分叉处门静脉左右主干,手推对比剂“冒烟”证实门静脉穿刺成功后引入导丝,换入5 F Pigtail导管至脾静脉内造影并检测门静脉压力。
引入8 mm×8 cm球囊导管扩张分流道,选用直径8 mm Viabahn支架,根据门静脉造影和分流道长度选择支架长度并定位支架置放位置;再次引入Pigtail导管至门静脉内造影和门静脉测压,观察门静脉和分流道血流、有无出血及支架弹开不良等情况,必要时再次引入球囊对支架分流道进行后扩张,使支架充分展开。
1.4 围手术期处理和术后随访
术后予低分子肝素抗凝治疗3~4 d,随后继续口服利伐沙班(20 mg/d)或华法林标准化抗凝治疗(INR维持在2~3)6个月。术后患者逐步调整、严格控制动物蛋白摄入量,同时保持大便通畅。术后1、3、6、12个月通过电话、定期门诊复诊等方式随访患者临床症状改善情况、血液生化指标,门诊复查腹部彩色超声或联合门静脉CTA评估分流道通畅情况。
1.5 统计学处理
采用SPSS22.0软件进行统计学分析。正态分布的计量资料以±S表示,比较用t检验,偏态分布的计量资料用Wilcoxon检验。P<0.05表示差异有统计学意义。
2 结果
28例患者改良TIPS操作均成功施行(典型案例见图1),其中3例消化道出血患者出院前出血症状消失。术后所有患者门静脉压力由术前平均(33.69±5.95)mmHg(1 mmHg=0.133 kPa)降低至术后(19.08±3.59)mmHg(P<0.01)。术后随访3~35个月,中位时间16.6个月。术后1周Cr值较术前下降,术后3个月肝、肾功能较术前明显好转,差异均有统计学意义(P<0.05);术后1周、3个月血氨与术前比较无明显改变,见表2、3。术后1周2例出现轻度肝性脑病。术后3、6、12个月腹水完全消退率分别为25%(7/28)、75%(21/28)、92.8%(26/28)。术后2年1例死于胆囊切除外科手术出血。术后1年、2年分流道一期通畅率分别为100%(28/28)、89.3%(25/28),二期通畅率皆为100%。术后2年3例分流道失功能,CTA检查支架门静脉端严重狭窄,行球囊扩张及Viabahn支架植入后恢复通畅。
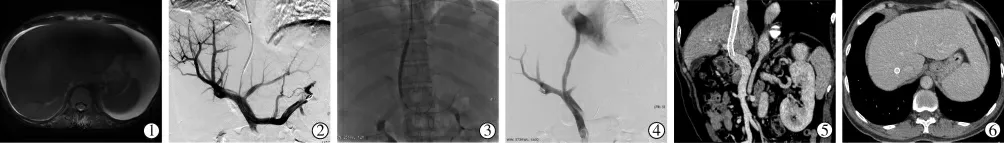
图1 BCS伴3支肝静脉及下腔静脉闭塞患者Viabahn支架行改良TIPS术影像

表2 28例患者TIPS术前及术后1周肝、肾功能指标及门静脉压力变化
3 讨论
TIPS是一种可在门静脉流入与肝静脉或下腔静脉流出之间建立流出道的手段,TIPS通道对门静脉血流分流是否充分及通畅对术后患者病情改善至关重要。1990年以来,TIPS应用于BCS取得了良好临床效果。Qi等[6]回顾分析160例接受TIPS治疗BCS患者,发现血流动力学和临床症状改善显著,同时与肝硬化相比分流功能障碍风险更低。Tripathi等[7]研究报道BCS患者TIPS术后10年通畅率为72%,生存率为91%。本研究中,改良TIPS术治疗后患者门静脉压力明显减低,术后1年、2年分流道原发通畅率分别为100%、89.3%,继发通畅率皆为100%;除1例因胆囊手术死亡,无其他死亡病例,优于上述报道。本研究术后通畅率良好的主要原因考虑有:①BCS门静脉高压所致肝淤血严重,肝脏代偿增大明显,导致分流道较长,而Viabahn支架长度适中,具有表面光滑、顺应性好的优点,可获得良好的分流道通畅性[8];②改良TIPS建立分流道的特点是与血管成角大、走行平顺,对血流动力学影响较小[9]。

表3 28例患者TIPS术前及术后3个月肝肾功能指标变化
传统上,TBil>51.3μmol/L严重黄疸是晚期肝病TIPS术禁忌证[10]。一项对TIPS患者长期随访研究表明,MELD评分>18分患者病死率显著高于≤18分患者[11]。一项对220例TIPS患者队列研究显示,TIPS术前TBil水平是术后死亡的独立预测指标,TBil升高18μmol/L死亡风险增加40%[12]。本研究中,28例患者术前TBil均高于正常值上限,术后1周复查无明显降低,术后3个月明显减低;术后3个月ALT、AST、Cr及MELD评分均较术前有明显下降,PA、ALB较术前均有明显升高;术后3、6、12个月腹水逐渐消退。考虑原因为:①广泛肝静脉闭塞BCS患者经改良TIPS治疗后,肝脏淤血状态解除,ALT和AST均有明显降低,表明肝细胞受损情况有效减轻;②术后3个月PA和ALB较术前明显升高,表明肝脏合成功能恢复,使血管内外渗透压重新平衡,配合TIPS分流道对门静脉血流进行分流,降低门静脉压力,促使腹水被腹腔网膜血管网吸收;③肾脏血流灌注增加使肾脏功能得以好转,这主要体现在术后1周及术后3个月血清Cr较术前降低。综上所述,术前TBil异常甚至黄疸并非广泛肝静脉闭塞型BCS患者行改良TIPS手术禁忌证,成功分流门静脉淤血后患者肝肾功能得以恢复,本组患者术后3个月MELD评分较术前明显降低,表明患者中远期生存率有改善。
BCS患者TIPS术后发生肝性脑病风险远低于肝硬化。Tripathi等[7]研究显示,BCS患者TIPS术后发生肝性脑病风险为15%,其中50%患者发生肝硬化。本研究中,TIPS术后2例患者出现轻度肝性脑病症状,主要表现为嗜睡,高蛋白饮食为诱因,经药物保守治疗后好转;术前、术后1周、术后3个月血氨差异无统计学意义。原因可能是,尽管BCS患者ALT、AST、TBil水平高,但成功实施TIPS后肝脏淤血状态解除,肝脏功能恢复;虽然部分血氨因分流未能接受肝脏处理,但肝脏对血氨的处理能力得到恢复,因此血氨未进一步升高。
总之,改良TIPS术治疗广泛肝静脉闭塞型BCS患者安全有效,可取得较好的中远期疗效。

