人工髋关节置换术后下肢深静脉血栓的预防及护理策略分析
魏思其 万 敏 田海娣 徐 艳
(蚌埠市第三人民医院骨科,安徽 蚌埠 233000)
人工髋关节置换术后恢复期间,下肢深静脉血栓的形成,引起患肢疼痛、肿胀、浅静脉曲张,增加患者的痛苦[1]。一旦发生血栓脱落的情况,则会引起肺栓塞,危及患者的生命健康安全。为了预防人工髋关节置换术后形成下肢深静脉血栓,需考虑到诱发血栓形成的各类危险因素,实施针对性的护理干预[2]。
1 资料与方法
1.1 一般资料 选取2019年3月至2020年3月我科接受人工髋关节置换术治疗的76例患者为研究对象,随机分为观察组和对照组,各38例。观察组男/女=12/26,年龄55~72岁,平均(64.75±3.64)岁。对照组男/女=13/25,年龄54~73岁,平均(65.13±3.92)岁。基本资料具有可比性(P>0.05)。
1.2 方法
1.2.1 对照组(常规护理):按照常规手术流程,展开人工髋关节置换术治疗工作。术前准备充分,做好术前指导工作。术中密切监测患者的体征状态。术后加强对手术部位的防护,观察术后并发症的发生情况,针对下肢深静脉血栓的形成,实施抗凝、溶栓治疗。
1.2.2 观察组(预防性护理干预):(1)术前护理:在术前准备阶段,了解患者的基本情况(年龄、体重指数)、病情(创伤、下肢活动度)及基础疾病(糖尿病、高血压或高脂血症等),进行下肢深静脉血栓形成风险的评估。重点关注高龄患者、肥胖患者及患有糖尿病、高血压等基础疾病的患者,将血液粘稠度高、血液动力学异常的患者,作为高危人群,预先做好防治准备工作。在此基础上,护理人员需向患者详细说明病情,讲解下肢深静脉血栓相关知识(发生原因、危害、防治方法等),提高患者的重视程度,让患者做好心理准备,以平和的心态面对,积极配合各项治疗和护理操作,认真依从护理人员的指导。(2)术中护理:在术中护理工作中,关注其静脉穿刺、输液等情况,穿刺操作的一次性成功、药液在稀释后滴注,可避免血管壁受到损伤和不良刺激。在肢体摆放的过程中,既要考虑到手术治疗的要求,也要满足促进静脉回流的需要,将下肢适当抬高(高于心脏平面20~30cm),让患者保持舒适的体位姿势。(3)术后护理:患肢处于外展、抬高的状态,使用弹力绷带包扎,或是应用足底静脉泵、间歇充气加压装置或梯度压力弹力袜等物理预防方法,让术后6h,在护理人员帮助下进行下肢被动活动,指导患者进行主动运动,进行股四头肌等长收缩(50~100次/组,3~4组/d)、足踝关节旋转运动(30次/min)及膝关节屈伸。在术后恢复期间,建议患者增加饮水,多食用新鲜蔬果,注意营养均衡。合并高血压、糖尿病、冠心病的患者,要控制血压、血糖、血脂的稳定,宜食用低糖、低脂、低胆固醇的食物。
1.3 观察指标(1)下肢深静脉血栓:在预防性护理干预和常规护理实施后,统计发生下肢深静脉血栓的患者比例。(2)髋关节功能:Harris评分的提升,反映出患者髋关节功能的改善。(3)日常生活活动能力:ADL评分的提升,反映出患者日常生活活动能力的提升。
1.4 统计学处理 以SPSS19.0软件处理分析,应用(x±s)和(%)进行计量和计数,由t值和χ2检验,(P<0.05)代表具有统计学意义。
2 结果
2.1 下肢深静脉血栓形成情况 观察组2.63%低于对照组21.05%,(P<0.05)。见表1

表1 下肢深静脉血栓形成情况[n(%)]
2.2 护理满意度 观察组94.74%高于对照组76.32%,(P<0.05)。见表2
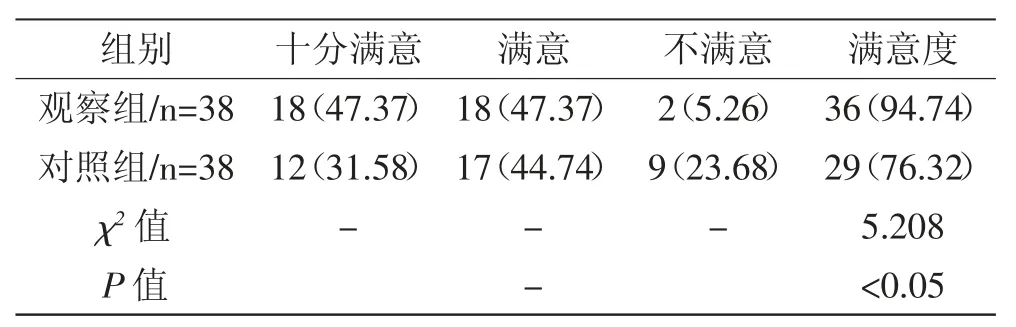
表2 护理满意度[n(%)]
2.3 术后恢复效果 观察组Harris评分和ADL评分均优于对照组,(P<0.05)。见表3
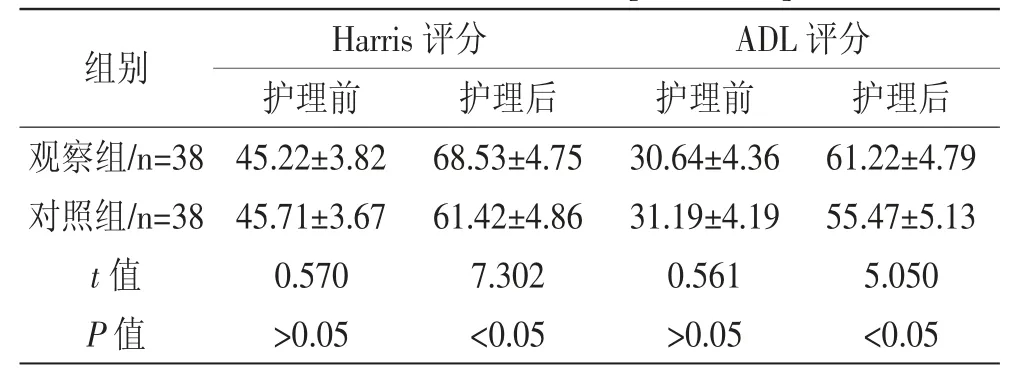
表3 术后恢复效果观察[分,(x±s)]
3 讨论
人工髋关节置换术的实施,主要用于修复发生病变、坏死的髋关节组织,改善患者的髋关节功能。在接受人工髋关节置换术治疗后,患者需经历漫长的恢复期,期间需警惕各类术后并发症的发生,加强对下肢深静脉血栓的预防[3]。药物对于下肢静脉血栓的刺激、穿刺损伤血管壁,均是引起下肢深静脉血栓形成的危险因素。而在术后卧床期间,由于患者下肢活动受限,会出现血流缓滞、血液高凝的情况,增加了下肢深静脉血栓的发生风险。为改善患者的预后,减少术后恢复期间的风险因素,让患者免受下肢深静脉血栓的困扰,需实施预防性的护理干预[4]。在术前护理中,要结合患者身体状态,进行下肢深静脉血栓形成风险的评估,重点加强对高危患者的监护。术中监护过程中,着重关注静脉穿刺、体位摆放等环节,采取针对性的护理措施,尽量避免血管壁受到损伤和不良刺激。同时,促进静脉回流,降低下肢深静脉血栓形成风险[5]。术后开展早期恢复训练,并配合物理预防措施,避免出现下肢血流缓滞、血液高凝,降低血液粘稠,可有效预防下肢深静脉血栓的形成[6]。
综上,在人工髋关节置换术治疗及术后恢复期间,预防性护理的开展,可降低下肢深静脉血栓发生风险,改善患者的预后。

